老年新型冠状病毒肺炎患者临床特征分析
王中伟 王 桦 尹 倩 彭 姣 王 勇 叶红菊
(1.湖北省荣军医院呼吸内科 武汉 430076;2.武汉大学医学院中南医院老年病科 武汉 430071)
2019年,新型冠状病毒肺炎(COVID-19)全球暴发大流行,人类普遍易感,截止到2020年12月28日,全球累计报告COVID-19确诊病例超8 156万多例,死亡超近178万例[1],严重威胁了世界各国人民生命安全,目前已成为全球性重大的公共卫生事件[2]。在我国,虽然COVID-19疫情得到快速有效控制、治疗手段逐步改进,轻症患者的治愈率较高,但危重症患者的病死率较高(61.5%),其中80%以上为>60岁老年人,随年龄增加而增高,≥80岁高龄老人死亡率为14.8%[3~4]。本文回顾性分析了武汉市新型肺炎疫情时期湖北省荣军医院收治的COVID-19患者228例,其中老年人108例,以非老年COVID-19患者为对照,对老年COVID-19患者临床特征进行系统分析,旨在加强对老年COVID-19早期识别,提高治愈率,降低死亡率。
1 资料与方法
1.1 临床资料
选取2020年1月19日~4月8日湖北省荣军医院收治住院的COVID-19共计228例,分为老年组(≥60岁)与非老年组(13岁~<60岁),两组进行对比分析。包括患者一般情况(年龄、性别、临床症状)、合并基础疾病、实验室检查(2019-nCoV核酸检测、血清特异性IgM 和IgG抗体双抗体、血常规、炎症标志物(C-RP、SAA)、肝功能(ALT、AST)、ALB、肺CT影像学特征、疾病严重程度临床分型和疾病转归。COVID-19患者的确诊参照《COVID-19诊疗方案(试行第7版)》[5],符合疑似病例诊断条件者,经实时反转录-聚合酶链反应(RT-PCR)核酸检测阳性,或血清新型冠状病毒抗体IgM/IgG阳性。依据该方案,按病情程度分为轻型、普通型、重型和危重型共4种临床分型。
1.2 疾病转归与病程比较
包括发病至入院时间、疾病进展、临床治愈出院、死亡和住院天数。
1.3 统计学方法

2 结果
2.1 一般情况及合并慢性基础疾病比较
228例患者中2019-nCoV核酸检测阳性205例,核酸阴性、双抗体阳性23例。老年组平均年龄大于非老年组(P<0.001),男女性别上无差异(P>0.05)。在合并慢性基础疾病方面,老年组和非老年组均以高血压最多见,以下依次为低蛋白血症、糖尿病、慢性呼吸系统疾病(慢支、COPD)等,但老年组患者合并以上4种慢性病者显著高于非老年组(P<0.05),见表1。
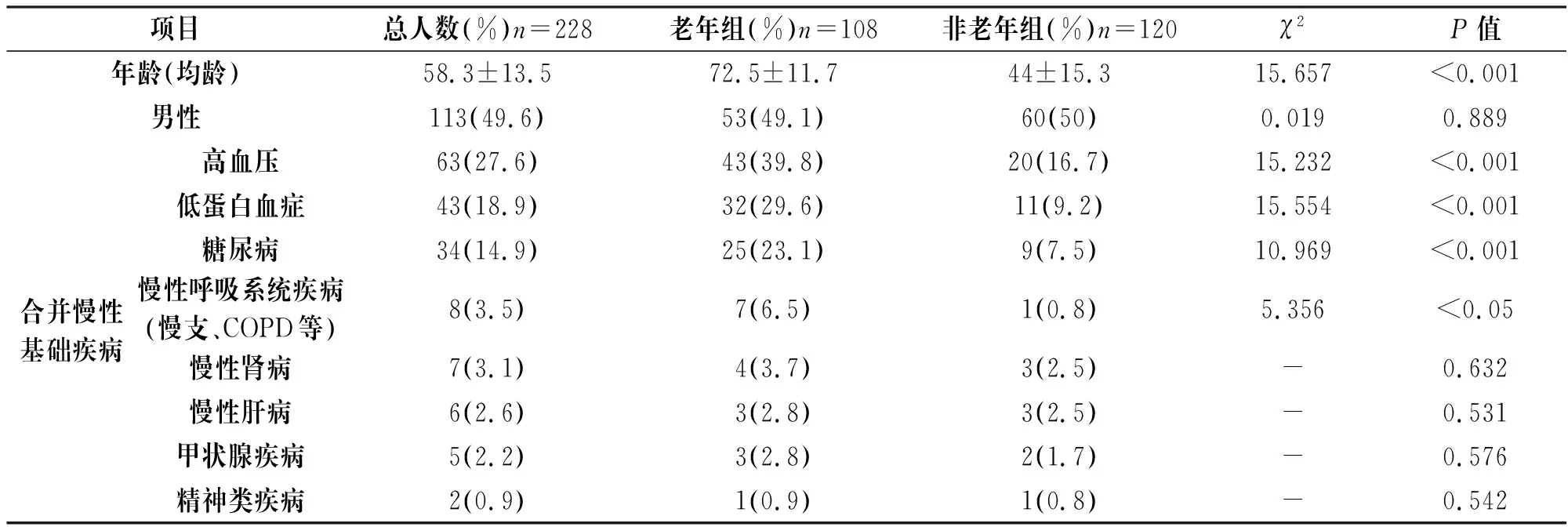
表1 老年组与非老年组一般情况及合并慢性基础疾病比较
2.2 临床症状比较
两组COVID-19患者初发症状均以发热最常见,但老年组发热比例低于非老年组(P<0.05),且老年组患者高热发生比例显著低于非老年组(P<0.001);老年组患者纳差和呼吸困难高于非老年组(P<0.05),见表2。
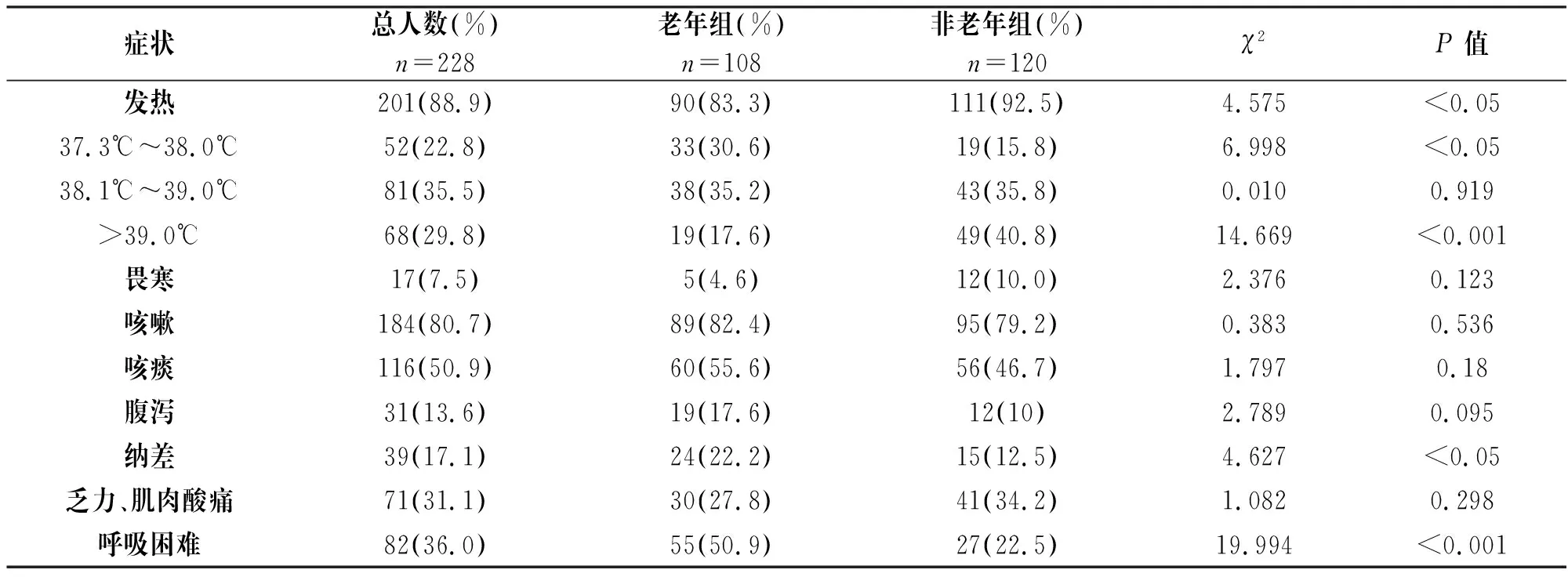
表2 老年组与非老年组临床症状比较[n(%)]
2.3 临床分型比较
两组COVID-19患者均以普通型为多见,但老年组危重型患者比例高于非老年组P<0.05,见表3。

表3 老年组与非老年组患者临床分型比较[n(%)]
2.4 实验室检查结果比较
老年轻症组患者的NEUT和CRP较非老年轻症组显著升高(P<0.001),且老年重症组患者的白细胞计数(WBC)、中性粒细胞计数(NEUT%)、CRP和SAA明显高于轻症组(P<0.001)。老年轻症组的AST较非老年轻症组显著升高(P<0.001)。疾病进程中,老年组患者出现低蛋白血症的比例明显高于非老年组(P<0.05);老年组患者的ALB均明显低于非老年组(P<0.05),且老年重症组患者的血清白蛋白(ALB)明显高于轻症组(P<0.001),见表4。

表4 老年组与非老年组实验室检查结果比较
2.5 肺部CT影像学表现比较
两组患者肺部CT形态上总体表现特征:早期呈现多发小斑片影及间质改变,以肺外带明显,进而发展为双肺多发磨玻璃影、浸润影、肺实变各或胸腔积液。老年组患者双肺多叶受累及胸腔积液比例高于非老年组(P<0.05),见表5。

表5 老年组与非老年组肺部CT影像表现比较[n(%)]
2.6 疾病转归与病程
老年组轻症转为重症率和死亡率明显高于非老年组(P<0.05);治愈率低于非老年组(P<0.05);老年组发病至入院时间较非老年组更长(P<0.001)。老年组平均住院天数较非老年组更长(P<0.001),见表6。

表6 老年组与非老年组疾病转归与病程比较
3 讨论
迄今,COVID-19疫情在国内和国际上防控形势已发生了重大变化,但其发病机制仍不明确[6],人类普遍易感,老年人亦为易感人群。本研究显示,老年新型冠状病毒肺炎患者合并慢性基础疾病,如高血压、低蛋白血症、糖尿病和慢性呼吸系统疾病均显著高于非老年患者,与多研究报道一致[7~9]。这可能与衰老、罹患慢性基础疾病、多病共存、营养状况不佳和机体免疫功能低下有关,致使老年人为易感染COVID-19的高危人群。《老年COVID-19诊断和治疗专家共识》指出[10],老年COVID-19临床特点不典型,多以发热起病,中低程度发热多见,同时应更加重视COVID-19的非典型症状。本研究老年组与非老年组初始临床表现以发热为最常见(83.3%),但老年组其发热及高热比例均低于非老年组,提示发热仍是老年COVID-19流行病学调查和临床诊断最为快捷和高效的指标。值得注意的是,老年组表现为纳差和呼吸困难明显高于非老年组。因此,在老年COVID-19诊断与鉴别中,不仅要重视发热和呼吸困难,对纳差、食欲下降非典型症状也应加强重视。
虽然,COVID-19致病原是一新型冠状病毒,但往往继发合并细菌感染。COVID-19一旦侵入人体,可进展迅速,除伴发呼吸功能损伤,还会引起全身炎症反应、血常规和凝血功能异常以及肝肾功能的损伤[11~12]。本研究显示,老年组与非老年组重症组患者WBC、NEUT%、CRP和SAA均明显高于轻症组,且老年组的轻症组患者的CRP较非老年组的轻症组显著升高,表明老年COVID-19尤其是重症患者感染COVID-19易继发合并细菌感染,也是轻型易转变为危重型的原因之一。疾病进展中,部分COVID-19患者可出现存在不同程度的肝功能受损[5],表现为肝酶异常,同时血清白蛋白下降,反映了肝脏的合成功能,是评估肝损伤的一项重要指标。本研究显示,老年轻症组AST、ALT异常升高显著高于非老年轻症组;在疾病进程中,老年组出现低蛋白血症及ALB下降水平均明显高于非老年组,提示COVID-19老年患者早期更易于出现肝损害和ALB下降。血清白蛋白是反映人体营养状况的重要指标,ALB水平<30g/L定义为低蛋白血症,它是一组由多种原因引起的临床综合征。低蛋白血症的老年人易患感染性疾病[13],低蛋白血症不仅是老年肺部感染病情严重的指标之一,且下降的程度与病情严重程度密切关系[14~15]。因此,低蛋白血症可能是老年COVID-19一项潜在的、独立的不良预后指标,值得临床重视。
胸部影像学是诊断COVID-19的重要手段,重症患者可出现肺实变,胸腔积液少见[5]。本研究显示,老年组与非老年组肺部CT表现均以磨玻璃斑片/结节影为常见,但老年组表现为双肺多叶受累和胸腔积液征明显高于非老年组,与潘月影等报道相一致[16],提示老年COVID-19的肺部感染程度更重。
本研究关于疾病严重程度临床分型为老年组也以普通型肺炎为主,但老年组危重型占比明显高于非老年组。在整个病程过程中,老年组较非老年组发病至入院时间更长,轻症转为重症率更高,治愈率更低,住院天数更长。本研究死亡率为老年组(11.1%)明显高于非老年组(4.2%),这可能与研究对象均为早期疫情最重的武汉地区人群,老年COVID-19患者基础疾病较多、合并细菌感染、营养不良、低蛋白血症、免疫功能低下、多脏器功能障碍等多因素相关。故老年人一旦感染COVID-19预后差。
综上所述,老年COVID-19患者临床表现以发热及中低热为最常见,呼吸困难和纳差等不典型症状较多见。合并慢性基础疾病以高血压病、低蛋白血症、糖尿病和慢性呼吸系统疾病为常见。血常规和炎性标志物以NEUT%、CRP、SAA异常升高为主,提示合并细菌感染,常伴有肝功受损和低白蛋白血症。影像学表现多叶炎性病变为主,重症患者易伴有胸腔积液。在整个病程过程中,与非老年组相比,其发病至入院时间更长、轻症转为重症率更高、住院天数更长、死亡率更高、预后差。了解和掌握老年COVID-19患者特征,有利于早期识别、早期诊治,从而降低死亡率,改善预后。