妊娠期开展“孕妇学校”课程对新生儿结局影响的研究
夏玉配,秦兆静,王华,刘传丽,冉丽伟,董渠龙,史海霞
新生儿结局是指新生儿出生后的各项临床指标情况,一定意义上决定着成年后的人口素质情况。同时,新生儿结局并不孤立存在,往往和分娩结局相辅相成,甚至互为因果,据文献报道,不良的新生儿结局往往与产程延长、产后出血、产后抑郁等母体结局密切相关,对母体的身心影响甚大[1-2]。
新生儿体质量是新生儿结局的一个重要指标,其与遗传、分娩孕周、妊娠期营养状况以及妊娠合并症及并发症密切相关。一方面,新生儿体质量过低可能会导致新生儿喂养困难、新生儿生长发育迟缓、成年后更易患心血管疾病等不良情况[3-4];另一方面,新生儿体质量过高则与妊娠期糖尿病、产程异常、新生儿低血糖密切相关[5-7],因此,将新生儿体质量控制在理想水平往往是产科医生医疗技术的重要体现。新生儿宫内酸碱平衡状态是新生儿结局的另一个重要指标,若围生期由于各种原因使得母体对胎儿的氧供发生障碍,将导致胎儿缺氧、酸中毒,新生儿的呼吸、循环、中枢神经等系统随之受到抑制或损害,出生后不能建立和维持正常呼吸或(和)循环,出现新生儿窒息乃至发生缺血缺氧性脑病(hypoxic ischemic encephalopathy,HIE)、坏死性小肠炎(necrotizing enteritis,NEC)、脑瘫甚至新生儿死亡[8-10]。此外,新生儿宫内缺氧又容易引起羊水胎粪污染,导致胎粪吸入综合征(meconium aspiration syndrome,MAS)的发生,而MAS 又易引起新生儿呼吸困难甚至窒息[11]。新生儿出生时脐动脉血pH 值、乳酸水平及出生后Apgar 评分作为常用于判断新生儿宫内酸碱平衡状态的重要指标已经成为新生儿结局的常规监测项目,这些指标的联合应用对于评判新生儿预后起到了很好的科学预示作用。
近年来,妊娠期正规产检已经得到绝大多数孕妇的共识并较好地执行。但是,我国人口基数大,产科医生数量相对较少,常常存在一名产检医生需要同时接待几十名孕妇产检的现象,因此,妊娠期产检的大部分时间都用在了医生解读孕妇的各种化验检查单上面,难以系统化、全面化、个性化地指导孕妇科学妊娠。因此,为了让孕妇在妊娠期从思想和行动上更科学地孕育,我院产科特地在妊娠期免费开展“孕妇学校”课程,旨在为更多孕妇在产检之余提供额外的帮助。现将中国人民武装警察部队特色医学中心(我院)产科开展“孕妇学校”课程对新生儿结局的影响进行分析总结,以期评估“孕妇学校”的实用性。
1 对象与方法
1.1 研究对象 回顾性分析2018 年10 月—2019 年8 月在我院产科住院的孕妇资料。纳入标准:①孕足月孕妇;②单胎妊娠;③孕期规律产检者。排除标准:①妊娠合并内外科疾病者;②妊娠特发性疾病者;③产前或产时可疑胎儿急慢性宫内缺氧者;④胎儿或新生儿畸形者;⑤胎儿或新生儿染色体或基因异常者。
1.2 研究方法及分组 自孕妇于我院建立产检关系后(通常为妊娠28 周左右),便可自愿决定是否参加“孕妇学校”课程。“孕妇学校”共设10 次课程,利用每周星期五下午1 h 时间定时在我院产科学习室进行面对面授课交流,授课内容包括:从医学的角度认识妊娠、妊娠期生理变化、妊娠期心理改变、妊娠期保健(3 次课)、认识妊娠合并症与并发症、妊娠期的自我调节方法、正确对待先兆临产与临产、参观并提前熟悉产房。根据孕妇妊娠期有无参加我院产科组织的“孕妇学校”课程分为观察组和对照组,观察组为妊娠期参加过“孕妇学校”课程者,其中根据参与“孕妇学校”课程次数又分为高组(≥7 次课程)、中组(4~6 次课程)和低组(≤3 次课程),对照组为妊娠期从未参加过“孕妇学校”课程者。观察组和对照组孕妇均需定期于门诊进行规律产检。最终观察组高、中、低组及对照组分别有53 例、56 例、48 例和69 例孕妇纳入本研究。
1.3 观察指标 观察各组的新生儿结局情况,包括新生儿出生体质量、新生儿脐动脉血pH 值、新生儿脐动脉血乳酸水平、新生儿出生后1 min、5 min 和10 min Apgar 评分以及新生儿相关并发症MAS、HIE、NEC 发生率和转入新生儿科情况。
1.4 统计学方法 采用SPSS 19.0 统计软件进行数据分析。定量资料以均数±标准差()表示,采用单因素方差分析进行组间比较,两两比较采用LSD 法;定性资料用例数(百分比)表示,组间比较采用Fisher 确切概率法。P<0.05 为差异有统计学意义。
2 结果
2.1 各组孕妇的一般情况 各组孕妇分娩时的年龄、孕次、分娩孕周和体质量指数(body mass index,BMI)比较,差异均无统计学意义(P>0.05),见表1。
表1 各组孕妇的一般情况比较 ()
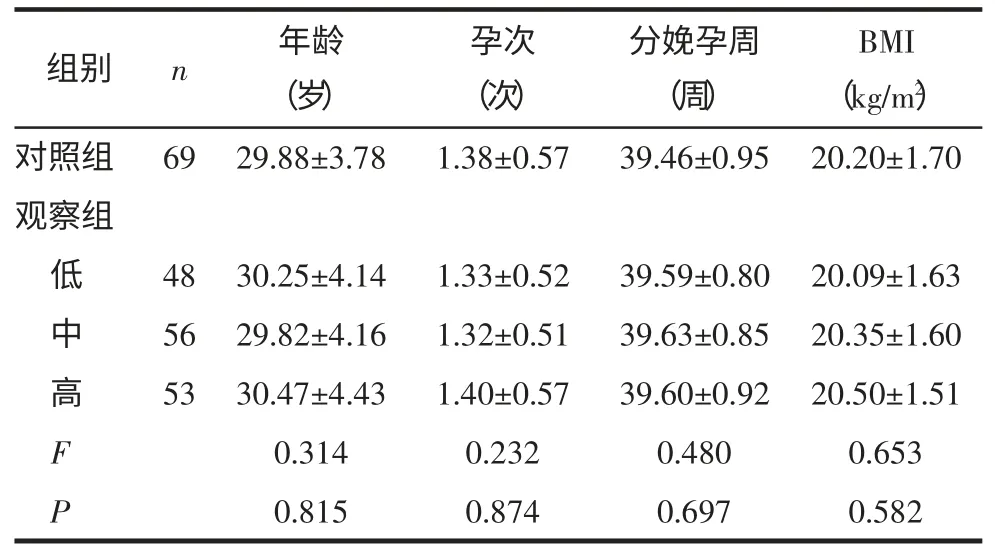
表1 各组孕妇的一般情况比较 ()
2.2 各组新生儿结局比较 观察组高、中、低组的新生儿体质量、新生儿脐动脉血乳酸水平均低于对照组,差异有统计学意义(P<0.05);观察组高、中组的新生儿脐动脉血pH 值、出生后1 min Apgar 评分均高于对照组,差异有统计学意义(P<0.05)。4 组的新生儿出生后5 min Apgar 评分、出生后10 min Apgar评分比较,差异均无统计学意义(P>0.05)。见表2。
表2 各组新生儿结局指标比较 ()
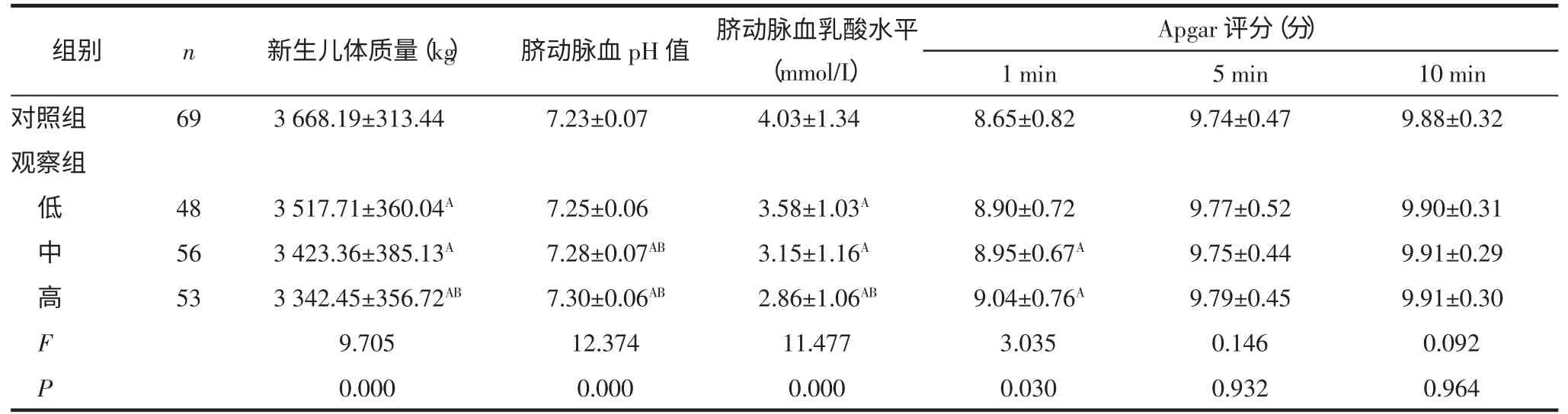
表2 各组新生儿结局指标比较 ()
注:A 与对照组比较,P<0.05;B 与观察组低组比较,P<0.05。
2.3 各组新生儿相关并发症及转入新生儿科情况的比较 观察组高、中、低组及对照组新生儿MAS发生率分别为0(0/53)、1.79%(1/56)、2.08%(1/48)、2.90%(2/69),新生儿转入新生儿科率分别为3.77%(2/53)、5.36%(3/56)、8.33%(4/48)、10.14%(7/69),各组差异均无统计学意义(P 分别为0.841 和0.543);各组均无新生儿发生HIE 及NEC。
3 讨论
新生儿体质量是衡量新生儿出生时以及远期健康的一个重要参数[12],其受母体因素、胎儿因素及胎儿附属物因素的影响,其中胎儿因素由遗传决定,产科医生无法干预,而母体因素及胎儿附属物因素是产科医生可以通过改变孕妇认知和精神心理状态、促进妊娠期健康行为及处理妊娠期各种并发症、合并症所能干预的,所以新生儿体质量往往是检验妊娠期产检医生指导效果的一个最直观的指标。我国将新生儿体质量低于2 500 g 定义为低出生体质量儿,而超过4 000 g 定义为巨大儿,故认为新生儿体质量在2 500~4 000 g 范围内均为正常,但值得一提的是,我国产科医生多认为3 000~3 500 g 的新生儿体质量似乎更“完美”。本研究中,观察组高、中、低组新生儿体质量均低于对照组,差异均有统计学意义(P<0.05)。从统计学上不难看出,参加“孕妇学校”课程孕妇的新生儿体质量正常范围内一定程度上降低了,且参加“孕妇学校”课程次数越多,新生儿体质量控制越理想。现今,新生儿体质量的控制是产科医生较为棘手的一项课题,这与我国物质条件的高度发达以及孕妇的过度营养密切相关,然而孕妇的异常营养状态可能通过表观遗传学改变导致新生儿远期更易发生心血管疾病、内分泌疾病、免疫系统疾病、泌尿系统疾病等不良结局[13-14]。而“孕妇学校”则可在孕妇认知、行为以及医疗依从性方面改变孕妇的饮食、运动、心理及依从性状态,从而多方面地促进胎儿体质量的合理增长,这对于降低因胎儿体质量大而导致的产程延长、宫缩乏力、胎儿窘迫等不良母儿结局发生率具有重要意义。
新生儿宫内酸碱平衡状态与新生儿出生后的生存能力及预后息息相关,若胎儿宫内缺氧则会造成不同程度的宫内酸碱平衡紊乱,轻者出生后可出现一过性呼吸抑制、心率降低,重者则可导致新生儿窒息、远期智力不同程度受损、脑瘫甚至新生儿死亡。既往多单独采用出生后Apgar 评分来判断新生儿窒息的有无以及严重程度,随着学者们认识的深入,现已采用新生儿出生后的临床表现、Apgar 评分及脐动脉血pH 值联合评判新生儿窒息情况[8],故现大多数医院会常规对新生儿进行出生后1 min、5 min 及10 min Apgar 评分和脐动脉血气分析。对于新生儿而言,围生期宫内氧供情况受到不同程度的抑制,将会在宫内出现不同程度的无氧酵解、乳酸堆积、代谢性酸中毒甚至重要器官及系统功能抑制或受损,临床指标则表现为脐动脉血pH 值降低、乳酸水平升高、出生后Apgar 评分低于正常。本研究中观察组高、中组新生儿脐动脉血pH 值高于对照组(P<0.01),观察组低组与之相似(P>0.05);观察组高、中、低组及对照组新生儿脐动脉血乳酸水平均低于对照组,说明参加“孕妇学校”课程的孕妇发生胎儿宫内氧供情况明显优于未参加“孕妇学校”课程者,且参加“孕妇学校”课程的次数多可以使脐动脉血乳酸水平更低。这与新生儿出生后1 min Apgar 评分是基本一致的,本研究中观察组高、中、低组及对照组新生儿出生后1 min Apgar 评分分别为(9.04±0.76)分、(8.95±0.67)分、(8.90±0.72)分、(8.65±0.82)分,这种一致性的原因是新生儿出生后1 min Apgar 评分本身就是反映胎儿宫内氧供状态的一个外在临床表现。而各组在新生儿出生后5 min 及10 min Apgar 评分方面差异并无统计学意义,这是因为新生儿出生后5 min 及10 min Apgar 评分主要反映的是医护人员对于新生儿窒息的抢救能力,而本研究中,本身出现新生儿窒息的病例并不多,且通过新生儿复苏,窒息的新生儿也能在出生后5 min 内得到有效纠正。
在新生儿相关并发症方面,各组均无HIE、NEC的发生,这与现代产科能在新生儿出现急慢性宫内窘迫时尽早识别、尽早处理有关,是医疗技术整体提高的结果。而MAS 方面,观察组高、中、低组及对照组新生儿发生MAS 率虽然差异无统计学意义,但数据上呈现出参加“孕妇学校”次数越多发生MAS 率越低的现象,这与上述胎儿宫内氧供状态是相关联、一致的。而在新生儿出生后需要转至新生儿科专科治疗方面,观察组高、中、低组及对照组新生儿转入新生儿科发生率也呈现类似现象,即参加“孕妇学校”次数越多则需转至新生儿科专科治疗率越低的现象,该现象一方面与新生儿出现MAS 等并发症有关,另一方面与新生儿出生后喂养情况差、持续性低血糖、新生儿黄疸等方面相关,而一旦新生儿转至新生儿科专科治疗,则会减少母儿接触机会、降低初乳喂养率、增加家庭经济及心理负担等,这说明“孕妇学校”对于降低新生儿MAS 发生率及转至新生儿科治疗率是有利的。
当然,新生儿结局并不孤立存在,各个指标间相互联系、相互影响甚至互为因果,比如新生儿体质量越大,出现产程延长、难产的概率也就越高,而产程异常又反过来增加了胎儿宫内氧供中断的概率,从而出现胎儿宫内急慢性缺氧,所以也就越容易发生乳酸堆积、代谢性酸中毒,临床表现就会出现新生儿脐动脉血pH 值降低、乳酸水平升高、出生后Apgar评分降低以及MAS 等相关并发症。从本研究中不难发现,对于我国孕妇而言,仅依靠妊娠期规律的产检并不能将新生儿结局控制到最好,至少参加过“孕妇学校”课程可以优化新生儿结局,且参加“孕妇学校”课程次数越多新生儿结局指标越好。当然,国内有研究揭示了“孕妇学校”可以促进了孕妇相关知识的提高[15],国外有研究揭示妊娠前健康宣教可以改善妊娠结局[16],但是目前并没有“孕妇学校”或者健康宣教的固定模式、内容和时长等规范,且没有“孕妇学校”对于新生儿结局影响的可靠研究,所以本研究对于所揭示的“孕妇学校”对于新生儿结局的改善具有较大的临床意义,提示我国产科医生在做好常规产检工作之余对于优化新生儿结局仍有较大作为空间,而设立“孕妇学校”课程则十分有意义,值得临床推广。

