伴有左心室扩大的儿童肥厚型心肌病临床特征及预后
缪文华 刘晓燕
重庆医科大学附属儿童医院心血管内科 儿童发育疾病研究教育部重点实验室国家儿童健康与疾病临床医学研究中心 儿童发育重大疾病国家国际科技合作基地儿科学重庆市重点实验室(重庆 400014)
肥厚型心肌病(hypertrophic cardiomyopathy,HCM)是一种以心肌肥厚为特征的心肌疾病,主要表现为左心室增厚,需排除负荷增加,如高血压、主动脉缩窄、主动脉瓣狭窄等引起的左心室壁增厚[1]。国外流行病学研究显示,HCM 约占儿童心肌病的42%,是儿童及青壮年心脏性猝死最重要的原因之一[2]。成人HCM 的收缩功能大多正常,而舒张功能受损,左心室舒张末期容积减少或正常[3],部分终末期发生左心室腔扩大,类似于扩张型心肌病(dilated cardiomyopathy,DCM)的改变,即肥厚型心肌病扩张期,其预后差,主要死于心力衰竭(简称心衰)及猝死[4]。儿童HCM病因与成人相比更复杂,临床表现的多样性、异质性更明显,可在任何年龄阶段发展为心衰,部分儿童诊断时即有左心室腔的扩大和左室收缩功能减退。国外研究表明,儿童HCM可表现为单纯性HCM,也可表现为合并DCM或限制型心肌病的混合表型,其预后较差,可能发生死亡及需要心脏移植风险较大[5],但有关伴有左心室扩大的HCM 儿童的临床特征和预后较少见报道。本文回顾分析61例HCM患儿的临床资料,总结伴有左心室扩大的HCM 在儿童HCM中的占比,并探讨其临床特征及预后。
1 对象与方法
1.1 研究对象
收集2008 年7 月至2020 年3 月在重庆医科大学附属儿童医院住院治疗,并经临床、超声心动图检查确诊的HCM 患儿为研究对象。纳入标准:①首次住院超声心动图检查显示左心室壁厚度增加超过同体表面积儿童左心室壁厚度平均值加2 个标准差(即Z>2)[7];②0~18 岁的住院儿童。排除标准:①负荷增加如高血压、先天性心脏病、主动脉瓣狭窄等引起的左心室壁增厚;②运动员心室肥厚;③糖尿病母亲分娩的婴儿;④先天性心脏病、心脏瓣膜病、心肌炎、川崎病及冠状动脉起源异常等缺血性心脏病等引起的左心室扩大。
根据首次住院超声心动图检查的左心室舒张末期内径(left ventricular end-diastolic dimension,LVEDD)Z值(LVEDD-Z),将研究对象分为左心室扩大组(LVEDD-Z>2)和对照组(LVEDD-Z≤2)。
1.2 方法
1.2.1 临床资料收集及随访 收集HCM 儿童首次住院确诊期间(基线)临床资料包括基本资料、临床症状及体征、实验室检查、辅助检查、基因检测结果等。首次出院后住院、门诊或电话随访至2020年4月或全因死亡。随访临床表现、辅助检查结果及评估预后,并对临床资料进行回顾性分析,总结临床特征及预后。如果同一患儿多次住院,调取病历后取首次住院确诊HCM的资料为基线资料,其他资料为随访资料。
1.2.2 超声心动图评估、Z值计算 平静状态下超声心动图估测左心室流出道压力阶差≥30 mmHg 为梗阻性HCM(hypertrophic obstructive cardiomyopathy,HOCM),否则为非梗阻性HCM[1]。肺动脉收缩压估测根据右心房压力+4 V2计算(V 为三尖瓣反流最大速度)[8],肺动脉收缩压≥30 mmHg 判断为肺高压(pulmonary hypertension,PH)[9]。左室收缩功能评价指标:左心室射血分数(left ventricular ejection fractions,LVEF)<55% 为下降,左心室短轴缩短率(left ventricular fractional shortening,LVFS)<28%为下降[10]。左室舒张功能评价指标:二尖瓣舒张早期最大流速/左心房收缩期最大流速(E/A)<1或>2表示舒张功能下降;以超声心动图正常参考值为标准,用体表面积(body surface area,BSA)标准化后的Z值判断心脏大小及左心室壁及室间隔的厚度。计算方法为 Z值=(M-x)/SD,M 为个体实测值,x为正常参考值(同体表面积儿童)中的样本均数,SD 为正常参考值中的样本标准差。BSA(m2)=0.0061×身高(cm)+0.0128×体质量(kg)-0.1529[9]。
1.2.3 心功能评估 年长儿(>3岁)采用 NYHA心功能分级标准;婴幼儿采用改良ROSS心衰分级计分法,0~2分为心功能Ⅰ级,3~6分为心功能Ⅱ级,7~9分为心功能Ⅲ级,10~12分为心功能Ⅳ级。
1.2.4 预后判断标准 ①好转:心功能分级减少1级或1 级以上或临床表现较诊断时好转;②无变化:心功能分级或临床表现较诊断时无变化;③恶化:心功能分级增加1级或1级以上或临床表现较诊断时加重;④死亡。
1.3 统计学分析
采用SPSS 25.0统计学软件进行数据处理。正态分布计量资料以均数±标准差表示,组间比较采用t 检验。偏态分布计量资料以中位数(四分位数间距)表示,组间比较采用Wilcoxon秩和检验;计数资料以例数(百分比)表示,组间比较采用χ2、校正χ2检验或Fisher 精确概率法检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 一般情况
共纳入61例患儿。左心室扩大组14例(23.0%),诊断年龄2~110 月,男10 例、女4 例;对照组47 例(77.0%),诊断年龄9 d~14 岁,男30 例、女17 例。左心室扩大组心力衰竭、心功能分级Ⅲ和Ⅳ级以及房性期前收缩比例均高于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 基线超声心动图比较
左心室扩大组超声心动图提示LVEF 及LVFS 同时下降7 例(7/14),仅有LVEF 下降1 例,仅有LVFS下降1例。以上9例(9/14)临床均有心衰表现,其中7例(7/9)诊断年龄≤6月。
基线超声心动图显示左心室扩大组的左心房扩大、右心室扩大、中重度三尖瓣反流、LVEF<55%、舒张功能下降的比例均高于对照组,LVEDD-Z、右心室内径(RVD)-Z均高于对照组,左心房内径(LAD)-Z、LVEF、LVFS 均低于对照组,差异有统计学意义(P<0.05)。见表2。
2.3 基因检测结果
61例患儿中13例(21.3%)行基因检测,9例阳性。其中肌小节蛋白基因突变4 例(4/13),均无心外表现;糖原贮积病Ⅱ型(glycogen storage disease typeⅡ,GSDⅡ)3例,Noonan综合征2例,以上5例均有心外表现。
在左心室扩大组中,5例(5/14)行基因检测,3例阳性,其中MYH7基因合并TTN基因变异1例,MYH7基因变异1例,GSDⅡ1例。在对照组中,8例(8/47)行基因检测,6例阳性,其中提示MYH7基因变异2例,GSDⅡ2例,Noonan综合征2例。
2.4 随访及预后评估
左心室扩大组中随访12例(85.7%),随访中位时间13.5(0.5~48.3)月,失访2例。7例完成超声心动图随访。其中4例诊断后7天、5月、22月及24月随访超声心动图提示左心室大小恢复至正常;另外3例诊断后7 天、3 月及36 月随访超声心动图提示左心室较前扩大。随访12例患儿中4例病情好转,3例病情恶化。其中MYH7基因合并TTN基因变异1例,诊断年龄7岁,诊断初期即有左心室扩大及LVEF和LVFS同时下降,以晕厥、中重度心衰为主要表现,反复心衰恶化;随访超声心动图提示左心室进行性扩大,心功能进行性恶化(LVEF及LVFS较前下降)。GSDⅡ1例,诊断年龄为4 月,诊断后7 天随访超声心动图提示左心室较前明显扩大(LVEDD-Z:2.98对7.07)。5例(41.7%)死亡,诊断年龄均<1岁。其中4例在诊断后3月内死亡,该4例死亡年龄均≤6月,均因心衰恶化死亡;1例死因不明(死亡年龄3岁9个月),非猝死。
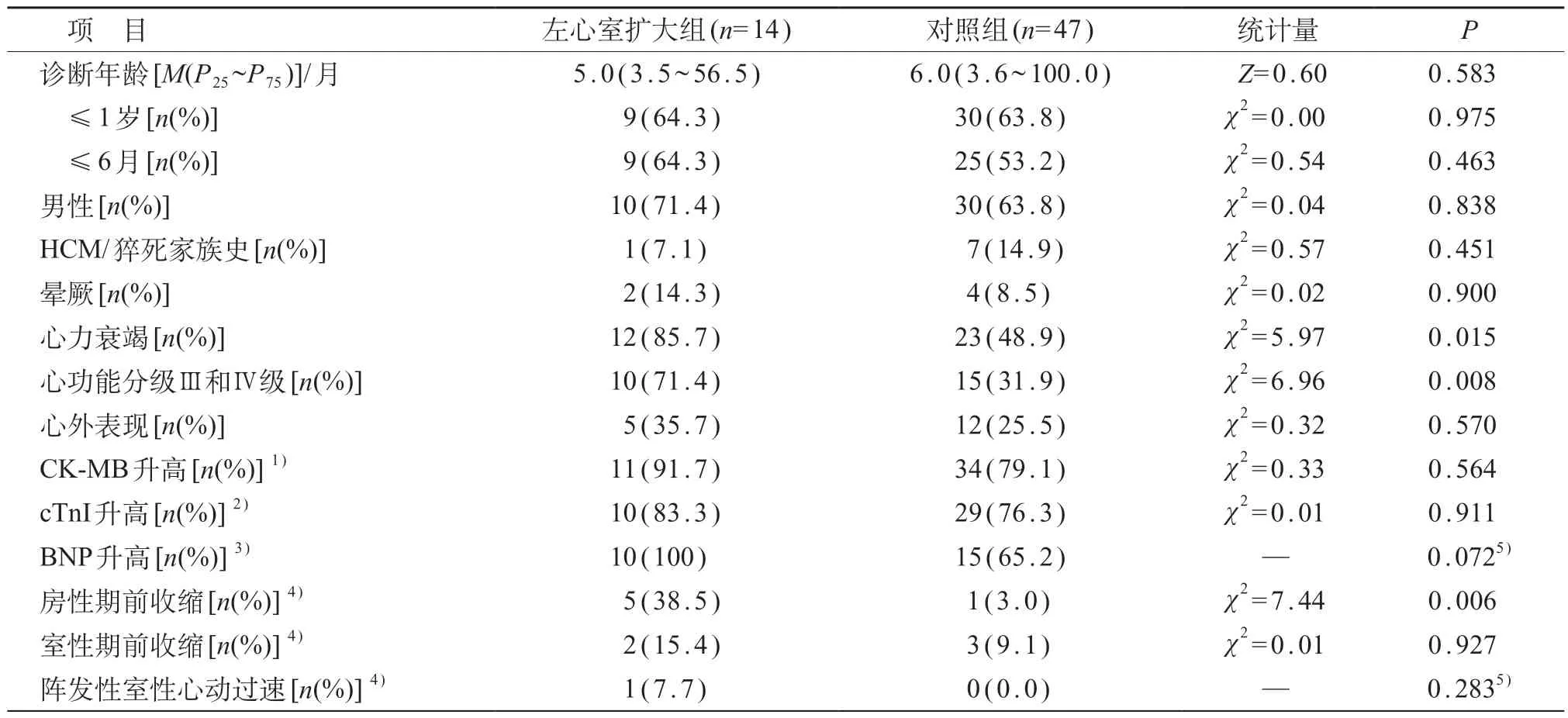
表1 左室扩大组和对照组儿童HCM基线资料比较
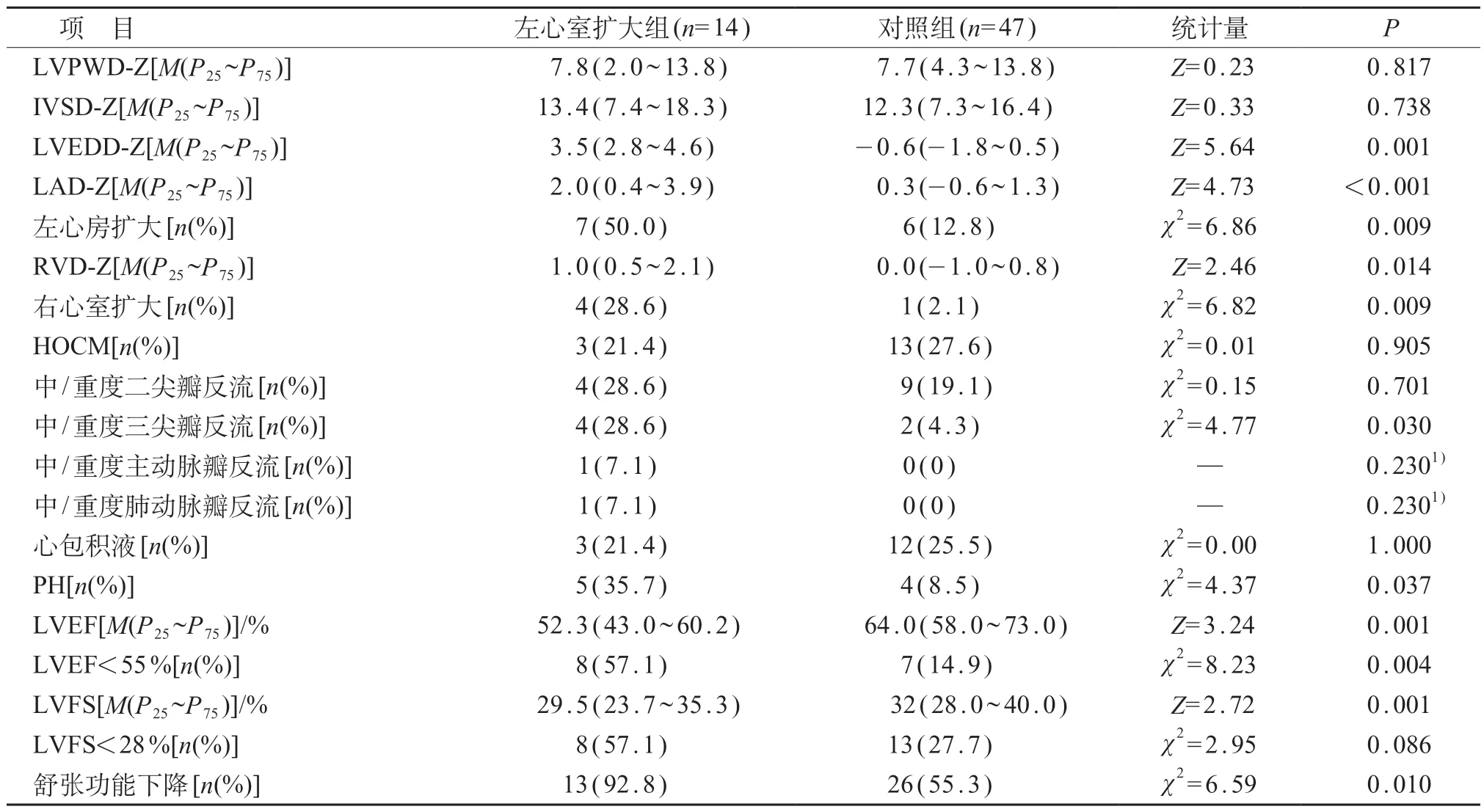
表2 左室扩大组和对照组儿童HCM基线超声心动图比较
对照组随访35 例(74.5%),随访中位时间3.0(1.0~37.0)月,失访12例。14例(14/47)患儿超声心动图中位随访时间为10.0(1.0~48.0)月(范围0.23~100月),均未发现左心室扩大。10 例病情好转,4 例病情无变化,2例病情恶化,其中1例为GSDⅡ,反复因心衰恶化住院,随访中未发现左心室扩大。19例(54.3%)死亡,其中17 例诊断年龄<1 岁,18 例诊断后1 年内死亡(其中诊断后3月内死亡14例);死亡年龄≤6月者10 例。18 例(18/19,94.7%)因心衰恶化死亡,其中1 例为GSD Ⅱ,未随访超声心动图;1 例猝死,为MYH7基因变异。
3 讨论
HCM 扩张期在成人HCM 中是一种特殊而少见的演变结果,通常发生在HCM 的终末期,与DCM 的形态和功能特征相似。研究显示,HCM扩张期的发生率3.4%~8.8%,成人HCM演变为HCM扩张期需要较长时间(12.0~14.1 年),主要表现为室壁变薄,左心室扩大及收缩功能降低[4]。部分儿童HCM 诊断时即出现左心室扩大,本组患儿诊断时即伴有左心室扩大者占23.0%,较成人比例高,且有或无左心室扩大的两组患儿的心室壁厚度并无差异,其原因可能与儿童HCM 的病因及表现型更为复杂,先天性代谢缺陷病、畸形综合征、神经肌肉性疾病等占比较大,病情更重有关[11]。研究证明,成人HCM的诊断年龄、家族猝死史、肌钙蛋白升高等对HCM 扩张期的演变有一定预测作用[5]。左心室扩大组患儿在以上几个方面与左心室不扩大组无差异。左心室扩大组中部分(64.3%)患儿诊断时即发现LVEF和LVFS同时下降或其中之一下降,且均伴有心衰临床表现,其中77.8%的诊断年龄≤6 月,而有超声心动图随访资料的14 例无左心室扩大组患儿,中位超声心动图随访10个月,无一例发生左心室扩大。结合DCM 的诊断标准及国外研究[6,10],考虑部分儿童HCM的左心室扩大并非HCM长期演变的结果,而本就是一种临床表型,即HCM合并DCM 的混合表型可能。本组患儿中1 例在诊断时有心衰临床表现,左心室稍扩大(LVEDD-Z为2.73),舒张功能下降而LVEF及LVFS正常,7天后随访超声心动图左心室大小即恢复正常,临床心衰也减轻,提示少部分HCM儿童的左心室扩大由心衰导致。此外,部分代谢性心肌病如典型婴儿型GSD Ⅱ病情亦可快速进展引起左心室扩大伴收缩功能下降。GSDⅡ由编码酸性α-葡萄糖苷酶(acid alpha-glucosidase,GAA)基因变异引起,导致溶酶体内GAA 活性缺乏或显著降低,糖原不能降解而沉积,并引起一系列临床表现。典型婴儿型GSDⅡ患者GAA活性完全或几乎完全丧失,起病早,进展快,心肌受累严重,早期表现为心肌肥厚,并进行性加重,出生后数月即可出现左心室扩大及严重的心功能不全[10,12]。本组左心室扩大患儿中发现1例4月龄GSD Ⅱ患儿,其在诊断时即发现左心室扩大伴LVEF 及LVFS 下降,且短时间随访超声心动图提示左心室进行性扩大,与以上观点相符。而另外2 例GSD Ⅱ患儿初诊年龄分别为3 月龄和5 月龄,初诊时无左室扩大,这可能与GSD的临床表型及病情严重程度各异(主要取决于残留GAA活性)有关[13],亦可能由于其处于病情早期尚未发展至左心室扩大,但是本研究并未行GAA活性检测且未规律随访超声心动图,无法进一步证实。
在超声心动图方面,心脏收缩功能的评估主要依据EF、FS 等参数,在HCM 中常处于正常甚至增高状态[13]。舒张功能障碍是HCM 的重要特征,也是引起症状的重要因素[14]。左房容积是判断疾病严重程度的可靠指标,左房扩大增加心源性猝死的风险。当疾病进展,收缩功能明显减低,应积极处理[13-14]。本研究的左心室扩大患儿中,左心房扩大、收缩功能下降及舒张功能下降比例均较高,临床心衰及中重度心衰发生比例也较高。此外,左心室扩大组的中重度三尖瓣反流及右心室扩大比例亦较高,而中重度三尖瓣反流提示右心系统负荷增加。三尖瓣反流考虑为继发性,右心室扩大后导致三尖瓣环扩张和三尖瓣受到牵拉、张力增加是其发生最主要的机制,而右心室扩大考虑是左心室压力及容量超负荷的传递导致,因此也间接提示左心室功能障碍程度重[15]。因此,伴有左心室扩大的儿童HCM心衰发生率更高,程度更严重,左心室功能障碍程度更重,故而应更积极治疗及严密随访。
大多数情况下,肌小节蛋白基因变异引起的HCM是单一杂合子突变,而约6%的患儿有1 个以上的肌小节蛋白基因变异(包括一个基因的双等位变异或多个基因的杂合变异)[3,16]。本研究中左心室扩大患儿中有1例基因检测提示MYH7合并TTN两种肌小节蛋白基因变异,在随访中患儿心衰反复恶化。HCM小鼠模型研究发现,双基因变异的HCM 小鼠出现严重心衰、快速进展至左室扩张伴收缩功能障碍的扩张型心脏表型的发生率更高[17],与本例双基因变异患儿临床表现及随访结果相符。因此,部分伴有左心室扩大的HCM患儿亦可能与双基因变异致病情快速进展有关,而此类HCM患者预后可能欠佳[16]。
此外,TTN 基因是DCM 中最常见的肌小节蛋白变异基因之一,TTN 基因变异的HCM 有心室扩大表现[18],但其作为HCM病因报道少见[1]。MYH7基因虽然是HCM 最常见变异基因之一,但也可引起DCM,约占家族性DCM变异基因的5%~10%[19],因此不排除MYH7基因也可引起左心室扩大表型;而同一基因可以产生不同的表型,心肌病的每一种表型都是由众多基因变异(遗传异质性)中的一种引起的[18],而且导致DCM与HCM变异之间重叠程度相当高[20],因此伴有左心室扩大的HCM亦可能与TTN基因变异或者基因表达的异质性有关。
长期随访研究显示,婴幼儿和儿童时期诊断的HCM 在诊断后1年内病死率高,1年以后死亡和心脏移植的发生率显著降低,1 年后的生存率为86%,10年为80%,20年为78%[21]。本研究中患儿病死率在诊断1年后显著降低,与此研究相符,但诊断1年内生存率均较低,可能与本研究中患儿均为住院病例,病情较重,大多数诊断年龄<1岁有关[6]。研究证明,HCM合并DCM的混合型心肌病、存在心衰、LVEF降低是HCM 患儿死亡及心脏移植的重要危险因素,提示预后差[6]。但是由于本研究随访时间不足,且两者随访时间差异较大,因此无法进行生存分析,进一步探讨伴有左心室扩大的HCM儿童的预后。
综上所述,部分HCM 患儿在诊断初期即出现左心室扩大,其占比并不低,原因考虑为HCM 合并DCM 的混合型或者心衰引起,也可能与代谢性心肌病、多基因变异导致病情快速进展或者基因表达的异质性有关。伴有左心室扩大的HCM 儿童的心衰发生率较高,程度更严重,主要死亡原因为心衰。因此对于伴有左心室扩大的儿童HCM 应积极寻找病因,尽早对因、对症治疗,积极密切随访。

