LEO+Baby单支架辅助弹簧圈栓塞前交通动脉瘤的有效性及安全性
蒋周阳,唐 俊,陈 志,冯 华,朱 刚,缪洪平
(陆军军医大学第一附属医院神经外科/全军神经外科研究所/全军神经系统疾病微创诊治专科中心/全军神经创伤防治重点实验室,重庆 400038)
前交通动脉瘤约占颅内动脉瘤的1/3,其中40%的动脉瘤破裂可致蛛网膜下腔出血(subarachnoid hemorrhage,SAH)[1-3]。前交通动脉周围血管复杂,是前交通复合体的主要构成部分,参与丘脑等重要结构的供血。传统的开颅动脉瘤显微夹闭术易致穿支血管损伤及额叶牵拉等二次损伤[4-5]。近年来,由于血管内治疗技术以及材料学的不断发展,支架辅助弹簧圈栓塞颅内动脉瘤的有效性已被广泛认可[6]。但支架辅助弹簧圈栓塞技术在如前交通动脉等小血管中应用的安全性和有效性仍需进一步探讨。目前,法国Balt公司的一款新型低剖面、小尺寸的自膨式编织支架LEO+Baby能通过直径为0.42 mm的微导管,可用于载瘤动脉内径为1.5 mm的动脉瘤介入栓塞治疗。因LEO+Baby支架进入国内市场较晚,在国内动脉瘤血管内治疗经验的总结仍较欠缺。本研究将LEO+Baby单支架辅助弹簧圈应用于前交通动脉瘤的治疗,分析其有效性及安全性,以期为临床提供参考。
1 资料与方法
1.1 临床资料
回顾性分析2017年9月至2019年8月52例在陆军军医大学第一附属医院接受LEO+Baby单支架辅助弹簧圈栓塞前交通动脉瘤患者的临床资料,其中男34例,女18例;年龄36~72岁,平均(53.7±4.6)岁;术前头颅CT证实为SAH 16例,均为Hunt-Hess分级Ⅱ~Ⅲ级;未破裂动脉瘤36例;患者均无神经系统临床症状和体征。经DSA确定动脉瘤大小及位置:21例小型动脉瘤(<5 mm),25例中型动脉瘤(5~10 mm),6例大型动脉瘤(11~25 mm)。动脉瘤平均大小为(4.78±0.64)mm,5例患者合并颈内动脉其他部位动脉瘤。本研究经陆军军医大学第一附属医院伦理委员会审核,研究过程符合临床研究伦理要求(编号:AF/04/07.0)。排除标准:①多支架“Y”、“T”型支架辅助弹簧圈栓塞;②单纯弹簧圈填塞;③因不特指原因选择开颅动脉瘤夹闭或放弃治疗。
1.2 治疗方法
术前抗凝治疗,未破裂动脉瘤患者术前5~7 d双抗血小板聚集治疗(阿司匹林肠溶片:100 mg,硫酸氢氯吡格雷片75 mg,口服);破裂动脉瘤患者术前2 h口服阿司匹林肠溶片100 mg。患者术中均在全身麻醉下实施栓塞手术,经DSA三维重建并清晰显示动脉瘤颈与载瘤动脉关系,选择最佳工作角度,在路图下将6F Envoy导引导管顺利放入颈内动脉入颅段。全身肝素化,首剂静脉推注125 U×2/3 kg,每小时追加1 000 U。首先,在路图下采用微导丝引导微导管Echelon-10至大脑前动脉A2段远端,再使用相同方法将已塑形弹簧圈微导管送至前交通动脉瘤内(距瘤底1/3处)。选用1枚大小合适的弹簧圈进行预填塞,稳定弹簧圈微导管,将LEO+Baby支架系统送入微导管再逐步整体撤退至合适锚定点,半释放支架并覆盖瘤颈,再调整弹簧圈满意成篮并解脱。根据动脉瘤大小,选择合适弹簧圈致密填塞动脉瘤,完全释放支架,必要时微导丝按摩支架系统达到完全打开并满意贴壁的效果。即刻多角度造影,评估动脉瘤栓塞程度及支架贴壁情况,Dyna CT扫描、三维成像和双融积后处理,满意后结束手术。必要时术中动脉和静脉联合使用注射用盐酸替罗非班防止急性血栓性事件发生,患者清醒后即可口服阿司匹林肠溶片(100 mg/d,持续6个月)+硫酸氢氯吡格雷片(75 mg/d,持续3个月)。
1.3 栓塞率评价标准
动脉瘤栓塞程度采用Raymond分级进行评估,Ⅰ级:动脉瘤完全栓塞(瘤体及瘤颈无造影剂充盈);Ⅱ级:动脉瘤近全栓塞(瘤体无造影剂充盈,瘤颈可见造影剂充盈);Ⅲ级:动脉瘤部分栓塞(瘤体及瘤颈部均可见造影剂部分充盈)。
1.4 术后随访
采用电话随访、门诊随访以及住院复查随访等多形式结合,随访6~12个月。术后1个月复查头颅CT,评价是否出现迟发性脑梗死、脑出血等;术后3个月复查头颅CTA;术后6个月复查DSA,明确动脉瘤是否复发和支架在位、贴壁情况。患者预后评价采用改良Rankin量表(modified Rankins scale,mRS)评分:0~1分提示无明显残疾,2~3分提示轻—中度残疾,4~5分提示重度残疾。
2 结果
2.1 手术结果
52例前交通动脉瘤栓塞过程中,术前测量患者A1段、A2段以及前交通动脉直径,分别为(2.08±0.06)mm、(2.16±0.04)mm、(2.12±0.08)mm;其中1例患者前动脉迂曲,微导管到位极为困难,与家属沟通后行中转开颅手术,其余均操作成功,成功率为98%(51/52)。共使用51枚LEO+Baby支架,均为单支架辅助前交通动脉瘤栓塞,支架打开完全。1例患者栓塞过程中1枚弹簧圈“逃逸”至A2段远端,造影提示远端血管显影良好,未做处理;术中动脉瘤破裂1例,致密填塞后未再出血,术后患者轻偏瘫;术中支架内血栓形成3例,其中1例即刻注射用盐酸替罗非班15 mL经导引导管内多次、缓慢推注后远端血管显影良好,术后遗留缄默症状,另外2例重度残疾。术后即刻造影提示Raymond分级Ⅰ级42例,完全栓塞率为82.4%(42/51);Raymond分级Ⅱ级9例,近全栓塞率为17.6%(9/51)。
2.2 随访结果及并发症
51例LEO+Baby单支架植入患者中,5例拒绝行DSA复查,其余均至少行1次DSA检查。DSA复查结果提示2例患者近全栓塞动脉瘤进展为完全栓塞,Raymond分级Ⅰ级41例,完全栓塞率为89.1%;无支架移位、支架打开不全、支架内迟发血栓、动脉瘤再破裂出血等发生,均未行二次栓塞。头颅CT提示,无迟发性脑梗死、脑出血等发生。CTA复查提示,无大血管闭塞事件发生,支架远端分支血管血流充盈良好,未见明显狭窄。术后随访6~12个月,平均时间为6.8个月,重度残疾2例,均为术中血栓形成,再通效果不佳。轻—中度残疾5例,其中1例支架内血栓形成,经术中处理后再通,但术后6个月随访mRS评分3分;其余皆为术前SAH患者(表1)。
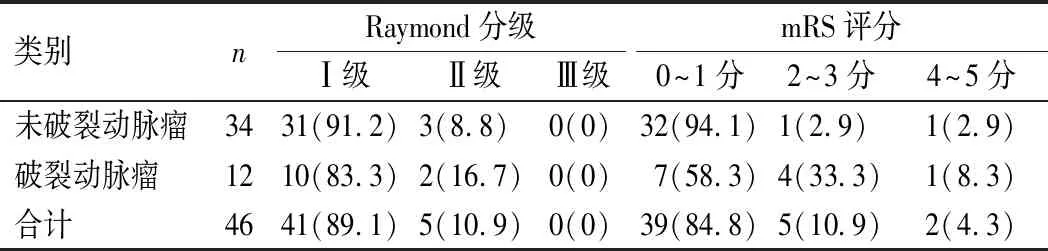
表1 患者Raymond分级和mRS评分结果[例(%)]
2.3 典型病例
典型病例1:男性患者,67岁,突发头痛、头晕8 h,入院行头颅CT示广泛蛛网膜下腔出血;头颅CTA提示前交通动脉瘤,伴有子囊,考虑破口;脑血管造影、三维成像提示动脉瘤颈累及同侧大脑前动脉,多个子囊,破口明确;术中LEO+Baby支架打开完全;术后三维成像双融积后处理,动脉瘤致密填塞,支架打开及贴壁良好;术后 6个月复查头颅CTA,支架远端大脑前动脉充盈良好,无出血及缺血灶(图1)。
典型病例2:女性患者,51岁,突发意识障碍1 d伴呕吐2次入院。行头颅CT提示蛛网膜下腔出血,CTA提示前交通动脉瘤。急诊行脑血管造影术,术中见前交通动脉瘤主要累及同侧大脑前动脉A1~A2段,经3D DSA显示前交通动脉瘤与载瘤血管关系后,半释放技术LEO+Baby支架辅助弹簧圈栓塞动脉瘤,动脉瘤致密填塞,弹簧圈包绕支架成拱形,支架完全解脱时1枚弹簧圈逃逸至远端。术后即刻造影提示远端动脉显影良好(图2)。6个月后复查头颅MRI未见明显脑梗死,患者无缺血表现。
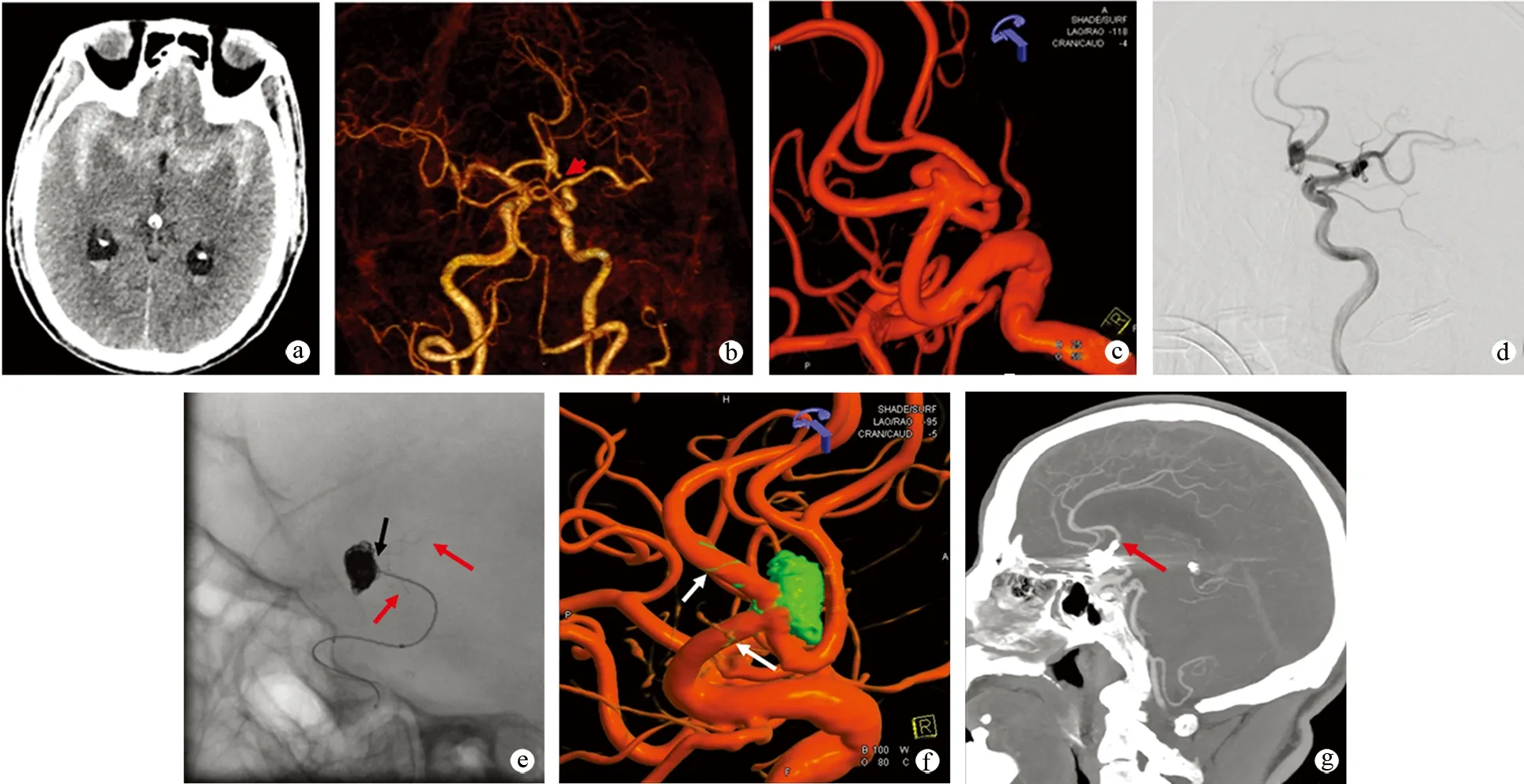
a:入院时头颅CT;b:入院时头颅CTA(红色箭头为子囊);c:脑血管造影;d:左侧颈内动脉工作角度造影;e:术中LEO+Baby支架情况(红色箭头为支架头端和尾端,黑色箭头为Echelon-10微导管弹簧圈填塞动脉瘤);f:术后三维成像双融积后处理(绿色为弹簧圈影像,白色箭头为绿色钽丝显影);g:术后6个月头颅CTA(红色箭头为支架远端大脑前动脉)
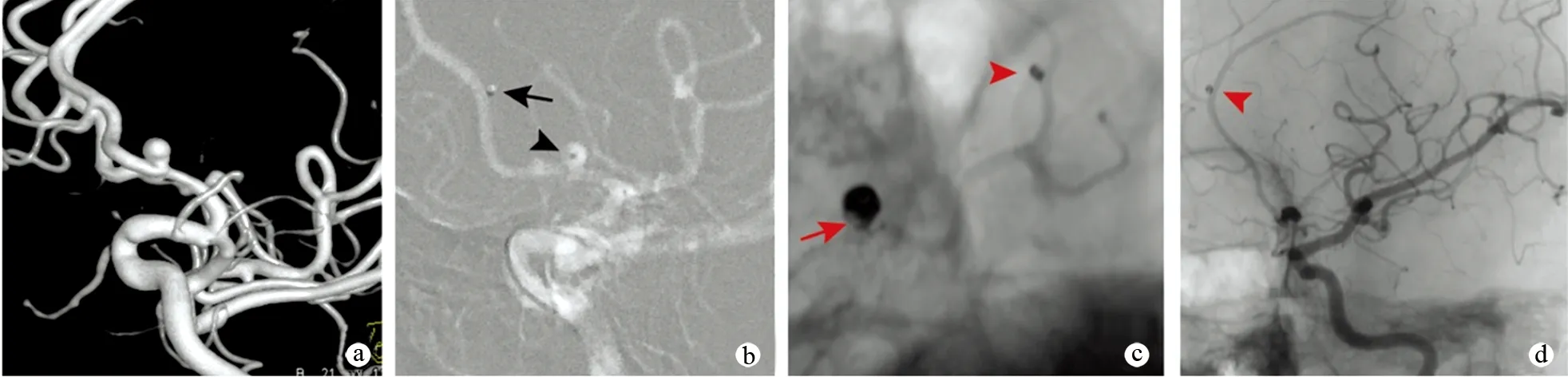
a:3D DSA图片;b:术中二维图像见支架微导管头端(黑色箭头)及弹簧圈微导管头端(红色箭头);c:动脉瘤致密填塞,弹簧圈包绕支架成拱形(红色箭头),1枚弹簧圈逃逸至远端(黑色箭头);d:术后即刻造影(红色箭头为弹簧圈)
3 讨论
前交通动脉是大脑动脉环(Willis环)的主要构成部分,对大脑的血液供应起调节、代偿作用,也是颅内动脉瘤最常见的发生部位之一[3,7]。国内外经验丰富的神经外科医师以及神经介入医师在前交通动脉瘤显微夹闭术和血管内治疗方面取得了系列成果[8-9],但由于前交通动脉复杂的解剖关系及各种新型材料的不断升级,处理该处动脉瘤仍相当有挑战性,需大量的临床研究进一步探讨新技术的有效性及安全性。目前使用多支架技术,如“Y”、“T”、“X”型支架技术处理分叉部动脉是研究热点。Limbucci等[10]在多支架辅助分叉部动脉瘤栓塞的长期随访中指出,采用“Y”型支架的中远期完全栓塞率更高、稳定性更好,但其操作的复杂性和并发症不可忽视。本研究在术中造影后分析瘤颈与载瘤前交通动脉或A2动脉的关系,以“能单支架治疗达到满意效果则不采用多支架”作为支架选择的原则,采用LEO+Baby单支架辅助弹簧圈栓塞前交通动脉瘤,其中1例因微导管到位困难操作失败,其余均操作成功,成功率达98%。
目前,临床上用于颅内动脉瘤辅助栓塞的自膨式支架种类多,闭环支架包括激光雕刻的Solitaire和Enterprise以及编织支架的代表LVIS和LEO支架。其中LEO+Baby支架是一款专为小血管设计的自膨式编织支架,可通过直径为0.42 mm的微导管,用于载瘤血管内径为1.5 mm的颅内动脉瘤治疗。本研究52例患者中,51例患者使用该支架,大脑前动脉A1段血管直径为1.8~3.2 mm,平均(2.08±0.06)mm;术中除1例大脑前动脉极迂曲微导管到位困难,中转开颅动脉瘤夹闭外,其余支架均释放成功,操作成功率达98%。Aydin等[11]在一项关于LEO+Baby支架的中期研究中报道,最小载瘤动脉直径<1.5 mm,操作成功率为97.5%。本课题组总结LEO+Baby支架操作经验如下:①在小血管内尽可能避免推挤支架,强调自然释放;②大脑前动脉A1段和A2段交界处血管角度大,需使用微导管轻柔按摩支架;③支架可能解脱困难,需使用扭控器旋转推送杆便于支架解脱;④支架打开不全或贴壁不良,若排除支架选择问题,可使用微导丝适当按摩促进支架完全打开并贴壁。本研究中51枚支架均打开成功,其中3枚支架采用微导丝按摩技术后完全打开,5枚支架使用扭控器旋转支架推送杆最终完全打开,随访均无支架相关并发症发生。
动脉瘤致密填塞并防止弹簧圈逃逸是采用支架辅助栓塞动脉瘤的主要目的。半释放技术是目前支架辅助弹簧圈栓塞动脉瘤的主要手段[12]。本研究中术者常规使用该技术释放支架,微导管到位后预填塞弹簧圈,半释放LEO+Baby支架后继续填塞弹簧圈。LEO+Baby编织的2条不透视钽丝让术者在操作过程中更好地锚定支架头端并调整打开程度。半释放支架可部分阻挡解脱弹簧圈并预留空间,便于调整弹簧圈微导管,同时避免弹簧圈“踢管”所导致的微导管再次进入瘤囊困难。研究证实,LEO支架系统适合多支架技术栓塞颅内动脉瘤,如“Y”、“X”型支架技术等[13-14]。使用上述多支架技术的目的也是保证动脉瘤致密填塞,邵秋季[15]应用LEO+Baby支架治疗颅内动脉瘤,即刻致密栓塞率(Raymond Ⅰ级)为78.3%(18/21)。Luecking等[16]回顾性分析了LEO+Baby多支架技术辅助分叉部、宽颈动脉瘤的栓塞治疗,术后6个月Raymond Ⅰ级完全栓塞率为78.9%。但多支架技术有操作时间长、金属覆盖率高致支架内血栓形成等潜在风险,特别是在处理周围血管关系复杂的前交通动脉瘤时,可能出现明显的血管生理曲度改变、穿支血管闭塞等严重并发症。本研究51例患者均采用单支架覆盖瘤颈,其中同侧A1~同侧A2(36例),同侧A1~对侧A2(15例),术后即刻动脉瘤Raymond Ⅰ级完全栓塞率为82.4%(42/51),术后6个月随访,2例患者近全栓塞动脉瘤达完全栓塞,动脉Raymond Ⅰ级完全栓塞率为89.1%。
支架辅助颅内动脉瘤栓塞术围术期并发症主要包括术中动脉瘤破裂出血、支架内急性或延迟性血栓事件以及支架移位或弹簧圈逃逸等。Aydin等[11]回顾性研究80例使用LEO+Baby支架辅助弹簧圈栓塞动脉瘤患者的资料发现,围术期并发症为11.3%,包括无症状并发症;而Solitaire支架和Neuroform支架的相关并发症分别是12.7%和12.1%[17]。Park等[18]通过Meta分析比较了217例使用LEO+Baby支架和LVIS Jr.辅助弹簧圈栓塞颅内动脉瘤的随访数据发现,术后6个月2种支架动脉瘤栓塞率无显著差异,但LEO+Baby支架围术期并发症较LVIS Jr.少。本研究认为LEO+Baby支架具有如下优势:①操作成功率高,本研究中LEO+Baby支架操作成功率高达98%,1例患者因支架微导管到位困难,选择放弃介入手术中转开颅手术,并非支架释放困难或打开不全等,未出现操作相关性死亡病例,而Enterprise支架、Neuroform支架和Solitaire支架操作病死率分别为4.8%、1.9%和1.6%[19-20]。②LEO+Baby支架允许更小的弹簧圈停留于瘤体,弹簧圈不易“逃逸”至载瘤动脉。本研究中仅1例(1.9%)患者栓塞过程中发生1枚弹簧圈“逃逸”,术后造影远端动脉显影良好,未遗留并发症。③LEO+Baby支架顺应性好、镜像支撑力好。本研究DSA复查未见支架相关并发症发生;术中支架内血栓事件发生率只有5.8%(3/51),而报道称Neuroform支架和Enterprise支架的支架内血栓发生率分别是6.7%和5.9%[21],说明LEO+Baby支架具有良好的血管顺应性和贴壁性。
综上,应用LEO+Baby单支架辅助弹簧圈栓塞前交通动脉瘤操作成功率高、围术期并发症少且短期预后良好。但本研究样本量较小且为单中心研究,随访时间短,远期疗效仍待进一步随访观察。

