单孔腹腔镜手术治疗结肠癌的疗效分析及其对炎症因子水平的影响▲
黄家良 王 彬 孙振华 李春平
(九江学院附属医院普外科,江西省九江市 332000)
结肠癌在我国的发病率仅次于肺癌、胃癌和食管癌,目前手术仍是治疗结肠癌的首选手段。对于手术方式的选择,相比于开腹手术,腹腔镜术具有术中出血少、恢复快、住院时间短等优势,目前已被广泛应用于结肠癌的治疗中[1-3]。其中,单孔腹腔镜手术是在传统多孔腹腔镜上发展起来的,为进一步分析单孔腹腔镜术的临床疗效,本研究以我院收治的结肠癌患者为观察对象,通过总结分析行单孔腹腔镜术患者术中术后情况以及治疗前后炎症因子水平改善情况,以明确单孔腹腔镜术治疗结肠癌的潜在优势及应用价值,进一步指导临床治疗。现将结果报告如下。
1 资料和方法
1.1 一般资料 纳入标准:经临床确诊符合结肠癌诊断标准;具有结肠癌根治术手术指征,术前评估能耐受手术;患者自愿参与并签署知情同意书。排除标准:存在远处转移;有严重心、肝、肾并发症;合并其他手术禁忌证。根据纳入、排除标准,选取2016年3月至2018年3月于我院住院治疗的135例结肠癌患者为研究对象,根据手术方式分为开腹组、多孔组和单孔组。开腹组患者42例,其中男24例,女18例;年龄48~73(57.84±3.17)岁;BMI 18~26(20.82±1.08)kg/m2;美国麻醉医师协会分期:Ⅰ期13例、Ⅱ期24例、Ⅲ期5例。多孔组56例,其中男33例,女23例;年龄47~69(58.19±3.02)岁;BMI 18~27(21.06±1.14)kg/m2;美国麻醉医师协会分期:Ⅰ期20例、Ⅱ期29例、Ⅲ期7例。单孔组37例,其中男23例,女14例;年龄50~70(57.96±2.89)岁;BMI 18~27(20.97±1.16)kg/m2;美国麻醉医师协会分期:Ⅰ期14例、Ⅱ期21例、Ⅲ期2例。3组患者的基线资料比较,差异无统计学意义(均P>0.05),具有可比性。本研究经我院医学伦理委员会审核批准。
1.2 方法
1.2.1 开腹组 给予患者全身麻醉,麻醉起效后,患者取平卧位,于下腹正中做14~16 cm长切口,进腹成功后左侧路径分离系膜,在暴露病灶后进行手术切除、分离,最后吻合肠道,缝合各层切口,结束手术。
1.2.2 多孔组 全身麻醉后,患者取截石位,于脐部上方穿孔放置trocar,于左右麦氏点相应位置做操作孔置入超声刀、操作钳及腹腔镜。常规观察患者腹腔内部器官,确认肿瘤位置、大小以及转移等情况,扎紧系膜及肠管,分离肠系膜血管,切断其根部,清扫淋巴结。处理病变肠段时用无菌医用袋保护切口,然后拖出腹腔。彻底冲洗腹腔,留置引流管,关闭切口,结束手术。
1.2.3 单孔组 全麻成功后,患者取截石位,脐上做一长约2.5 cm小切口,置入奥林巴斯单孔trocar,建立气腹,置入腹腔镜手术器械后行手术操作。手术过程同多孔组。所有患者术后均给予常规抗感染治疗。
1.3 观察指标 (1)手术情况:记录各组患者的术中出血量、手术时间、术后肛门首次排气时间。(2)炎症因子:分别于术前及术后3 d采用酶联免疫吸附试验检测患者IL-6及单核细胞趋化因子蛋白(monocyte chemoattractant protein-1, MCP-1)水平。(3)满意度评价:术后10 d对患者的手术创口恢复情况进行满意度评价,其中满意为手术创口不明显,愈合良好;较满意为手术创口稍明显,但患者可接受;不满意为手术创口明显。(4)术后并发症及随访情况:主要包括术后出血、吻合口瘘、肠梗阻等。患者术后均随访1年,复查CT、胸部X线片,记录局部复发以及远处转移发生率。
1.4 统计学处理 采用SPSS 13.0统计学软件对资料进行分析。符合正态分布的计量资料以均数±标准差(x±s)表示,多组间比较采用方差分析;计数资料用例数和百分率[n(%)]表示,组间比较用χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 手术情况比较 多孔组和单孔组患者的术中出血量、术后肛门首次排气时间均少/短于开腹组,手术时间长于开腹组,差异均有统计学意义(均P<0.05),但多孔组和单孔组上述指标的组间比较,差异无统计学意义(均P>0.05)。见表1。
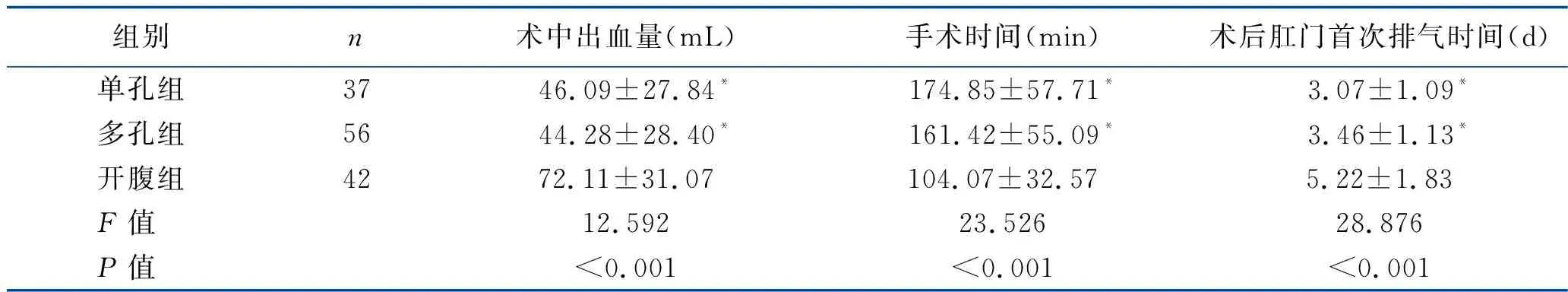
表1 3组患者的手术情况比较 (x±s)
2.2 炎症因子水平比较 术前3组患者的IL-6、MCP-1水平比较,差异无统计学意义(P>0.05);术后,3组IL-6水平均明显增高,MCP-1水平明显降低,3组间两两比较,差异均有统计学意义(均P<0.05)。见表2。

表2 3组患者的炎症因子水平比较 (x±s)
2.3 创口满意度比较 单孔组患者的术后创口满意度优于多孔组,多孔组优于开腹组,组间两两比较,差异均有统计学意义(u=26.652,P<0.001)。见表3。

表3 3组患者创口满意度比较 [n(%)]
2.4 并发症及随访情况比较 开腹组患者术后发生切口感染2例(4.76%)、吻合口瘘1例(2.38%),多孔组患者中发生吻合口瘘2例(3.57%),单孔组发生吻合口瘘1例(2.70%),3组并发症发生率差异无统计学意义(χ2=1.085,P=0.581)。术后1年内开腹组远处转移2例(4.76%),多孔组远处转移3例(5.36%),单孔组远处转移2例(5.41%)。3组患者的远处转移率比较,差异无统计学意义(χ2=0.022,P=0.989)。3组患者术后1年内均无复发。
3 讨 论
单孔腹腔镜术只在脐周腹壁做一个小切口,可容纳一个复合套管或多个套管进行微创手术操作,具有提高手术美容效果、加快患者术后恢复的优势。部分学者认为,单孔腹腔镜术中器械间的距离较小,不能形成三角进行操作,因而影响操作的精度[4-6]。但在本研究中,多孔组和单孔组术中出血量、手术时间比较差异无统计学意义(均P>0.05),且术后肛门首次排气时间短于开腹组(P<0.05),说明单孔腹腔镜可达到与多孔腹腔镜同样的手术效果。但需注意的是,结直肠癌的手术范围较大,经脐部入路行肠系膜下血管周围淋巴结清扫和远端直肠垂直切割有一定困难,故在手术操作中要求术者熟练掌握专业知识和腹腔镜手术的操作技巧,保证手术的顺利进行以及操作的效率,以避免撕裂肠系膜。
手术作为一种创伤性操作,会激发机体的应激反应,分泌过量的炎症因子,通过对血清炎症细胞因子的检测能够反映出机体的炎性程度,可在一定程度上判断术后疗效。IL-6及MCP-1均为标志性的炎症因子,可在短时间内集中于发生炎症的局部创口,其参与炎症反应对组织造成损伤的过程,也介导了多种炎性细胞在局部组织的聚集[7-8]。本研究结果显示,单孔腹腔镜组术后IL-6及MCP-1水平均明显低于多孔组和开腹组(均P<0.05),说明经单孔腹腔镜操作的手术效果显著,可降低对机体的创伤,抑制患者的炎性反应及应激反应,利于患者预后。同时本研究对患者创口恢复的满意度进行比较,结果显示单孔组术后创口满意度明显高于多孔组和开腹组(均P<0.05)。表明单孔腹腔镜可减少对机体的创伤,具有一定的美观性[9]。
综上所述 ,单孔腹腔镜应用于结肠癌手术可有效降低炎症因子的表达,减少患者的创伤和痛苦,且具有美观性,疗效显著。

