高水平呼气末正压治疗新生儿急性呼吸窘迫综合征效果观察
肖少伟,许伟珠
(汕头市潮阳区大峰医院,广东 汕头 515154)
新生儿急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)是临床上新生儿科常见的疾病,死亡率和致残率极高,儿科ICU中ARDS约占5 %左右,患儿表现为呼吸暂停、紫绀、喂养不耐受、呼吸短促、吸气压抑等临床症状,严重威胁患儿生命安全[1]。机械通气是当前治疗ARDS的主要方法,其能够对患儿缺氧状态进行纠正,防止病情进一步发展,且能够降低危重患儿并发症的发生。但机械通气也具有一定的风险,如应用不当,有可能会导致呼吸机性肺损伤,使得患儿病情加重[2]。基于此,本研究探讨不同水平呼气末正压治疗新生儿急性呼吸窘迫综合征效果,报告如下。
1 对象与方法
1.1对象 选取2017年2月至2020年8月收治的110例急性呼吸窘迫综合征新生儿作为研究对象。纳入标准:患儿经新生儿科专科医生及实验室检查确诊为急性呼吸窘迫综合征(ARDS),患儿家长签署知情同意书,自愿参与本研究。排除标准:患有先天性遗传疾病、心肝肾严重不全、血液系统疾病、呼吸功能障碍、肺部疾病的患儿。按照患儿出生前后顺序分为观察组和对照组各55例,经统计学分析两组基本情况无显著性差异(P>0.05),具有可比性。本研究方案报医学伦理委员会审查与备案。见表1、表2。

表1 两组基本情况比较

表2 两组基本情况比较[n( %)]
1.2治疗方法 常规治疗:严密监测患儿心率、呼吸、血压、血氧饱和度情况,开放静脉通路,给予营养支持,纠正水电解质紊乱,稳定血压正常,常规治疗尚无改善且合并低氧血症的患儿给予合适剂量的NO吸入,对肺血管进行扩张,肺表面活性物质辅助治疗,改善贫血和凝血功能,若血红蛋白低于13 g/L或血细胞比容小于40 %时,及时输注浓缩红细胞,将血细胞比容维持在45 %左右,若发生弥漫性血管内凝血、血小板减少,要积极给予对症治疗。机械通气:所有患儿均给予机械通气,观察组给予高水平呼吸末正压通气(6~9 cm H2O),对照组给予常规水平呼气末正压通气(3~<6 cm H2O)。参数设定:机械通气模式,吸入氧浓度为50 %,潮气量6~8 mL/kg,呼吸频率40~50次/min,呼气峰值30~40mmHg。目标:血氧饱和度维持在85 %~95 %,氧分压维持在50~70 mmHg,根据病情好转程度,降低PEEP水平。
1.3观察指标 (1)临床指标:比较两组患儿通气时间、住院时间及死亡率。(2)血流动力学指标:比较患儿心率(HR)、平均肺动脉压(MPAP)、中心静脉压(CVP)水平。(3)肺内气体交换指标:比较患儿血流pH、动脉血二氧化碳分压(PaCO2)、氧合指数(OI)水平。(4)呼吸功能指标:比较患儿气道阻力(Raw)、呼吸系统顺应性(Crs)。评估比较时间:治疗前及治疗稳定后24 h,△变化程度=治疗稳定后24h-治疗前。

2 结果
2.1两组通气时间、住院时间及死亡率比较 观察组机械通气时间、住院时间较对照组显著缩短(P<0.05);死亡率为9.09 %,较对照组的23.64 %显著降低(P<0.05)。见表3。
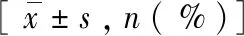
表3 两组通气时间、住院时间及死亡率比较
2.2两组治疗前后血流动力学指标变化程度比较 治疗后观察组HR、MPAP指标水平低于对照组,CVP指标水平高于对照组,差异均有统计学意义(P<0.05)。见表4。
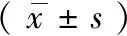
表4 两组治疗前后血流动力学指标变化程度比较
2.3两组治疗前后呼吸功能指标变化程度比较 治疗后观察组PaCO2指标水平低于对照组,pH、OI指标水平高于对照组,差异均有统计学意义(P<0.05)。见表5。
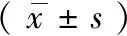
表5 两组治疗前后呼吸功能指标变化程度比较
2.4两组治疗前后气体交换指标变化程度比较 治疗后观察组Raw指标水平低于对照组,Crs指标高于对照组,差异均有统计学意义(P<0.05)。见表6。
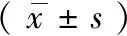
表6 两组治疗前后气体交换指标变化程度比较
3 讨论
临床上治疗新生儿急性呼吸窘迫综合征的常用方法主要有体外膜氧合、营养干预、体液管理等,而机械通气是治疗该疾病的主要方法。呼气末正压(PEEP)可以保持肺部开放,避免肺泡出现萎缩和塌陷,肺部各区域都可以进行气体交换[3-4],但机械通气极易损伤患儿的肺部,PEEP应用于新生儿急性呼吸窘迫综合征的应用水平仍旧存在一定的争议。部分学者认为,若PEEP水平过高可对患儿的循环系统可能造成影响,但也有学者认为高水平的PEEP治疗可以促进血流动力学改善,降低死亡率,加快疾病的恢复[5]。因此,探究最佳的PEEP水平对于新生儿ARDS的治疗至关重要。本研究旨在探讨分析不同水平PEEP治疗新生儿ARDS的临床疗效及对血流动力学指标、呼吸功能、气体交换功能的影响,为确定最佳的PEEP治疗水平提供理论研究依据。
对ARDS新生儿实时机械通气的目的是促进机体氧合和通气,降低肺部损伤性应激、紧张反应,联合PEEP增加吸氧的浓度可改善机体动脉血氧饱和度,提高通气、灌注,恢复塌陷的肺泡,起到治疗ARDS的作用[6]。既往有研究显示,PEEP水平低于5 cmH2O与高于5 cmH2O对于ARDS新生儿的肺部气体交换无显著性影响,对于患儿的治疗时间、肺部发育等远期疗效均无显著影响,高水平的PEEP需要在短时间常规机械通气后进行,在接下来的时间内可以促进患儿机体更好的氧合[7]。本研究显示,高水平PEEP治疗的患儿治疗稳定24 h后机械通气时间、住院时间、死亡率、HR、MPAP、CVP、pH、PaCO2、OI、Raw、Crs指标水平均优于低水平PEEP治疗的患儿,差异具有统计学意义(P<0.05),与既往研究[8-9]差异较大。笔者认为高水平的PEEP治疗ARDS新生儿对于其血流动力学的改善是明确的,可提高患儿的血氧浓度,降低患儿的心脏负荷,减少死亡,并且缩短通气时间,也可以降低机械通气相关并发症的发生。尤其是潮气量目前还能在床旁实时评估,可以根据胸廓电阻抗断层显像技术的监测不断调整PEEP水平,并且与超声辅助确定最佳的PEEP水平治疗新生儿ARDS,提高临床疗效,降低死亡率[10-12]。
综上所述,高水平的PEEP治疗ARDS新生儿对于其血流动力学的改善是明确的,提高患儿的血氧浓度,降低患儿的心脏负荷,减少死亡,并且缩短通气时间,也可以降低机械通气相关并发症的发生,值得推广。

