胰十二指肠切除术后出血患者的临床特征分析与护理防范策略
彭琳 郑楷炼 韩文军 杨光 吴巧 梁玮玮 陆小英
1海军军医大学第一附属医院麻醉学部SICU,上海 200433;2海军军医大学第一附属医院胰腺外科,上海 200433;3海军军医大学第一附属医院护理处,上海 200433
胰腺癌是消化道肿瘤中恶性程度最高、预后最差的肿瘤之一,目前外科根治性切除手术依然是患者获得长期存活和改善生活质量最有效的手段[1]。胰十二指肠切除术(postpancreaticoduodenectomy,PD)是腹部外科中复杂、风险高、并发症多的四级手术之一[2],其中术后出血是其严重的并发症,发生率为1%~8%,若不能及时发现并采取有效措施则可能进展为休克,增加死亡风险[3-4],占术后死亡原因的11%~38%[5]。临床上,护士往往是患者出血的第一发现者和主要施救者,早期发现、正确处置可以为外科医师的后续处理赢得时间,更重要的是可以最大程度地挽救出血患者生命。本研究回顾性分析PD术后出血患者的病例资料,观察其临床特征,并据此探讨相应的护理策略。
资料与方法
一、一般资料
回顾性分析2014年1月至2019年12月间海军军医大学第一附属医院胰腺外科收治的62例行PD且术后发生出血的患者临床资料,其中男性49例,女性13例,年龄31~82岁。行剖腹性PD 61例,行腹腔镜下PD 1例。行标准的PD 58例,行保留幽门的PD 4例。纳入标准:(1)年龄>18岁;(2)行PD;(3)止血措施为剖腹再次手术、数字减影血管造影(digital subtraction angiography, DSA)或胃镜下止血。排除标准:术前已发生出血的患者。
62例患者中体重指数<18.5 kg/m22例,18.5~24.9 kg/m246例,>24.9 kg/m214例;营养评分(NRS2002)<3分53例,≥3分 9例;有高血压病史19例,有糖尿病史54例,有腹部手术史11例;切除病灶为恶性57例,良性5例;主胰管直径<2 mm 10例,2~5 mm 24例,>5 mm 28例;使用抗凝药物2例。
二、研究方法
1.研究工具:采用文献回顾、课题组讨论等方法自行编制PD术后出血患者的回顾调查表。内容包括基本资料(年龄、性别、基础血压与心率等);出血时情况(发现出血时间窗、班次,术后出血时间,出血时患者的血压及心率,发现出血的方式、处置措施及临床结局、出血行二次手术时间窗等)。判断术后出血的方式分为腹腔引流或胃管引流出血色液体、呕血、便血、生命体征异常及腹部膨隆6个方面。生命体征异常包括术后血压降低、心率快。
2.评价标准:PD术后出血的定义参照《胰腺术后外科常见并发症诊治及预防的专家共识(2017)》[5],并从3个方面对PD后出血进行评估。(1)出血的部位。分为腹腔内出血和消化道出血,前者为来自手术创面、动静脉断端或假性动脉瘤等部位的出血 ,后者为来自于胃肠、胰肠及胆肠吻合口的出血或应激性溃疡所导致的出血。(2)出血的时间。术后24 h内发生的出血称为早期出血,手术24 h之后发生的出血称为迟发出血。(3)严重程度。A级为轻度的腹腔或消化道出血,无血红蛋白浓度改变及临床症状;B级为中度的腹腔或消化道出血,出现血容量下降表现,血红蛋白浓度<30 g/L,未达到休克状态;C级为重度的腹腔或消化道出血,血红蛋白浓度>30 g/L,呈现低血容量性休克表现。前哨出血指腹腔引流管或胃管内出现间断且明显的血色液体,血红蛋白下降≥15 g/L,后出血自然停止无需输血等治疗,间隔>12 h后再次出现出血;血压降低指收缩压、平均动脉压较术前基础血压降低>25%;心率快指较术前基础心率增加>25%。休克指数≥1为休克,>2提示严重休克[6]。
3.资料收集:资料收集由研究组2名本科学历的ICU护士完成。在医院病案室出院患者信息查询系统中搜索2014年1月至2019年12月间行PD的患者信息,查阅医疗病程与护理记录描述,按照纳入与排除标准进行筛选。两名研究者分别单独录入数据,交叉核对,以确保数据准确性。
三、统计学处理

结 果
一、PD术后出血的临床特征
62例患者中,19例(30.6%)术后发生早期出血,43例(69.4%)术后发生迟发出血。36例次(58.1%)为动脉出血,43例次(69.4%)为腹腔出血。32例(51.6%)为C级出血。8例(12.9%)存在前哨出血。此外,出血前23例(37.1%)存在胰瘘,6例(9.7%)存在胆瘘,12例(19.4%)存在腹腔感染等并发症(表1)。
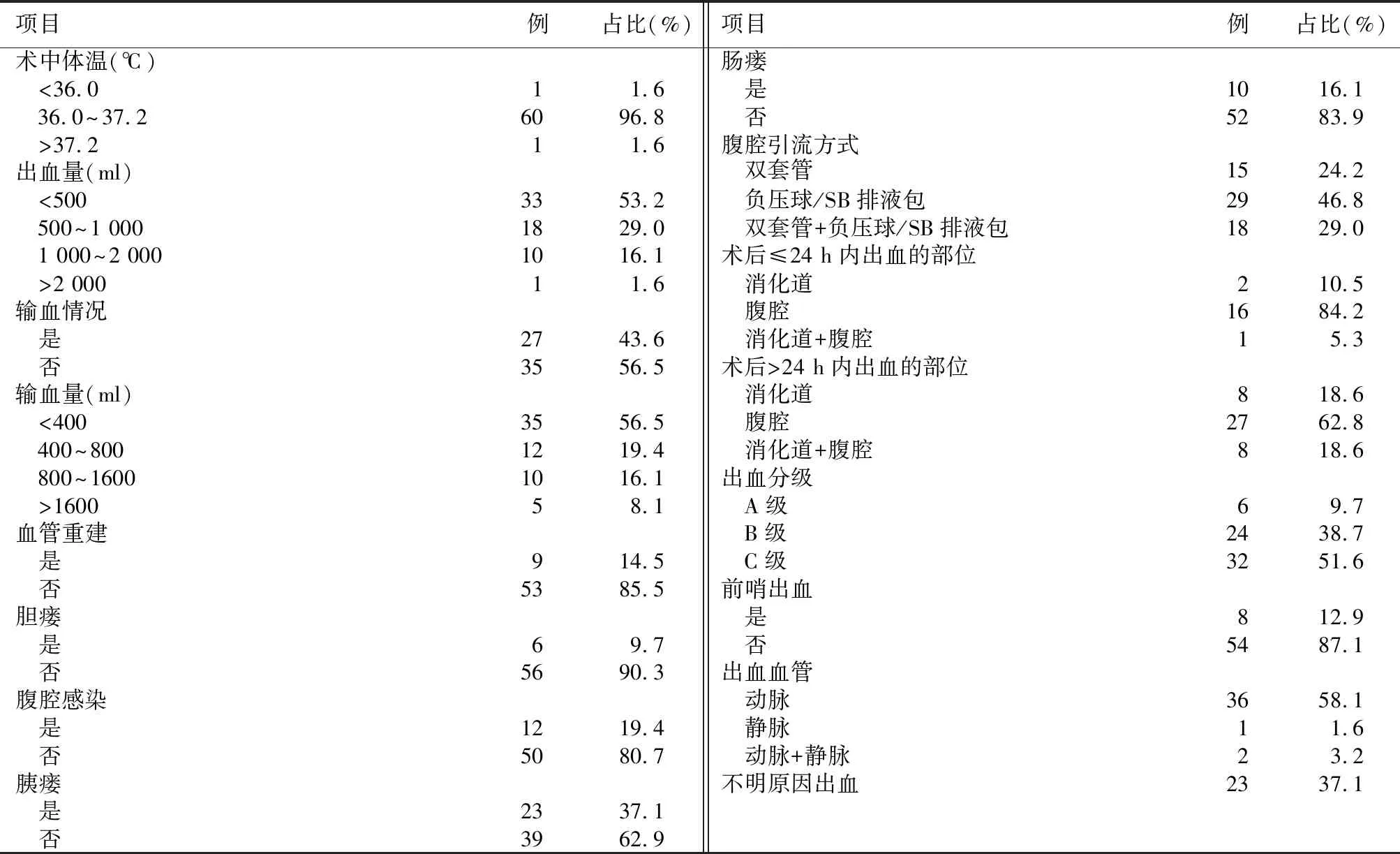
表1 胰十二指肠切除术后出血患者的临床表现
二、PD术后出血时临床护理甄别情况
42例(67.7%)腹腔管引流出血性液体,2例(3.2%)胃管引流出血性液体,7例(11.3%)呕血,2例(3.2%)便血,1例(1.6%)腹部膨隆,8例(12.9%)生命体征异常。其中33例次(53.2%)血压降低,44例次(71.0%)心率加快,41例次(66.1%)出现休克症状。
最早发现PD术后出血在术后0.3 h,最迟在术后869.0 h,中位时间为192.0(14.6,297.0)h。30例(48.4%)在护理交接班前后发现患者出血,其中17例(27.4%)在交班前1 h,13例(21.0%)在交班后1 h。
三、PD术后出血的护理紧急处置措施
47例次(75.8%)给予输血扩容,35例次(56.5%)给予止血药,32例次(51.6%)给予血管活性药物升压,10例次(16.1%)给予腹部加压包扎,7例次(11.3%)给予胃管注入冰盐水及去甲肾上腺素冲洗,1例(1.6%)即刻手术(30 min)。
四、PD术后出血的外科处理及结局
33例(53.2%)行剖腹探查止血术,15例(24.2%)行DSA,7例(11.3%)行DSA+剖腹止血,5例(8.1%)行2次剖腹止血,1例(1.6%)行2次DSA+剖腹止血,1例行2次胃镜下止血。
20例(32.3%)在出血后2 h内手术,11例(17.7%)在2~4 h内手术,10例(16.1%)在4~8 h内手术,14例(22.6%)在8~24 h内手术,7例(11.3%)在24 h以后手术。最短在出血后30 min手术,最长在869 h后手术。
45例(72.6%)治愈;14例(22.6%)无效,其中8例为止血失败仍大量渗血造成失血性休克表现,6例为出血行止血后出现多脏器功能衰竭等表现;3例(4.8%)死亡。
五、可供外科护士借鉴的PD处置预案文本的建立
基于出血等级、部位、时间等实施针对性护理干预措施,构建出血处置的预案流程文本(图1)。
讨 论
PD术后出血是PD术后最严重的并发症之一,病死率高达11%~38%[5],主要死亡原因为失血性休克和多器官功能衰竭。PD术后出血分为早期出血及迟发出血。早期出血主要与术中操作、血管结扎线脱落、患者凝血功能差等因素有关,可从患者自手术室返回病房后引流管的引流量及颜色判别是否有出血存在。及时发现早期出血患者,尽早外科干预,治疗效果比较好。本组早期出血好转治愈率高达79.0%。迟发出血多与胰瘘及腹腔感染有关[4,6-8],常常因为胰酶腐蚀血管,引起血管破裂出血,一般以动脉为主,尤其是胃十二指肠动脉残端及肠系膜上动脉分支为多。本组出血前,37.1%患者存在胰瘘,19.4%有腹腔感染。这些患者出血前引流液浑浊,气味重,常伴反复发热,部分患者存在前哨性出血表现,表现为引流管引出少量血性液体,经保守治愈或自行好转,否则一般3 d内会出现大出血。此时护理人员若能细心观察,及时告知外科医师,可及早采取有效的干预措施,并排除假性动脉瘤可能。因此,提高外科护士对PD术后出血的警惕性,早期识别PD术后出血的高危影响因素,及时配合好抢救工作,为PD术后出血救治赢得宝贵时间至关重要。
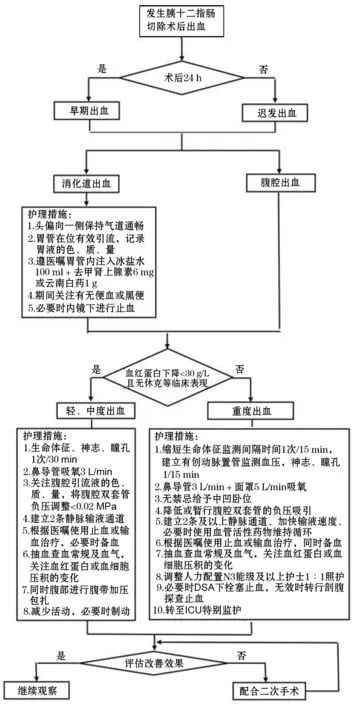
图1 胰十二指肠切除术后出血护理应急处置预案流程
术后出血多由引流管引流液出现血性液体或者患者呕血、便血等症状发现的。本组约67.7%的术后出血是经护士通过观察腹腔引流液发现,部分患者则可表现为生命体征变化。术后出血如未及时发现并处置,则可发展为失血性休克。本研究结果显示,护士发现患者发生出血时,66.1%的患者已出现休克症状,应立即报告医师,并给予止血扩容等急救措施。有研究报道,外科护士对术后出血风险评估与预见性护理知识掌握情况影响着术后出血发现及处理的及时性[9]。外科护士只有认识到术后病情观察的重要性,才能激发其参与术后预见性护理的积极性。
本组48.4%术后出血的发现是在交接班前后的1 h。交接班时,交班者与接班者均需至患者床旁交接病情,这样容易发现患者的病情变化,如交接班时给患者彻底翻身,可以使积聚在腹腔内不易被发现的血性液体通过体位改变从腹腔引流管内流出。虽然传统认为减少交接班有利于保持病情观察持续性,部分ICU病房采用12 h制,但因长时间工作、高强度的工作压力等因素,会使护士体力透支、工作效率下降、职业疲惫感增加,巡视病房时出现工作懈怠,反而不利于发现病情异常;而交接班需要交班者不仅掌握患者病情,还需为接班者提供患者病情变化、治疗重点等信息;床旁交接班的同时,接班者需要再次检查交班内容,因此建议收治PD患者的SICU病房排班采用8 h排班制,也有助于护士对于PD后病情变化的观察。
本研究基于出血等级、部位、时间等实施针对性护理干预措施,构建了出血处置预案流程文本,希望能提高外科护士对PD术后出血的认知及处置能力,并在今后的工作实践中不断完善。
利益冲突所有作者均声明不存在利益冲突

