颅脑穿刺术治疗高血压脑出血术后再出血危险因素分析
吕保来 纪媛媛
濮阳市安阳地区医院,河南 濮阳455000
高血压为临床中常见慢性疾病之一,其发生机制尚不清楚,可能与遗传、饮食习惯、生活习惯、精神因素等有关。近年随着生活水平提高、生活习惯改善、人口老龄化,发病率呈逐年升高趋势[1-2]。高血压为心脑血管疾病发生独立影响因素,可促使动脉粥样硬化发生,引起冠心病、脑血管疾病、肾脏病变等,高血压脑出血为常见、严重脑血管疾病之一。高血压脑出血是临床神经外科常见疾病之一,为高血压引起颅脑血管破裂引起,具有发病迅速、致死率高等特点,是目前临床神经外科中急危重症[3-4]。随着医疗技术的发展,临床主要采用颅脑穿刺术对高血压脑出血患者进行治疗,该治疗方法具有创伤小、术后恢复快、疗效显著等优点。但颅脑穿刺术为有创性治疗方法,术后再发出血为常见并发症之一,同时为影响患者治疗安全性、预后关键影响因素[5]。降低颅脑穿刺术后再出血发生风险,可提高治疗效果、改善患者预后。高血压脑出血颅脑穿刺术后再出血可加重患者正常脑组织、神经损伤,加重疾病的发生和发展[6]。研究[7-8]指出高血压脑出血患者实施颅脑穿刺术治疗后,提高穿刺操作精细程度、掌握穿刺时机对降低穿刺术后再发出血风险有重要价值。脑出血穿刺术治疗后再发出血有诸多影响因素,可能与患者脑出血部位、穿刺路径、合并基础疾病等因素有关[9-10]。分析脑出血穿刺术后再发出血影响因素,并针对性实施预防和干预,对降低再出血发生风险,改善患者预后具有重要价值[11]。本文对颅脑穿刺术治疗高血压脑出血术后再出血危险因素进行Logistic回归分析。
1 资料与方法
1.1 一般资料 将濮阳市安阳地区医院2017-01—2018-06 收治的88 例高血压脑出血患者为观察对象。纳入标准:(1)患者有高血压病史,入院后完善颅脑CT,明确诊断为高血压脑出血;(2)对患者病情、一般情况进行评估后,均有颅脑穿刺术治疗指征。排除标准:(1)心脏功能、肝肾功能严重障碍患者;(2)凝血障碍患者;(3)临床资料收集不完整患者。其中男56 例,女32 例;年龄43~79(58.42±9.55)岁。本研究经濮阳市安阳地区医院伦理委员会批准进行,患者或家属签订知情同意书。
1.2 手术方法 所有患者入院后均接受颅脑穿刺术治疗,CT扫描确定最佳的穿刺部位、方向以及深度,根据临床微创穿刺操作要求对患者进行局部麻醉处理,于硬通道经头皮及颅骨穿刺直至其预想靶位,CT扫描复查,如在血肿腔内发现穿刺针头,则可对穿刺针头角度进行略微调整,并采用一次性医用注射器对血肿部位进行适当的负压抽吸,进行多角度、多靶点的穿刺,术后对穿刺点位置、中线结构移位缓解程度、残余血肿量以及是否有再出血的发生情况进行CT扫描确认,手术全部完成后进行引流袋导流。在操作过程中应注意血肿的抽出量应高于50%,最好以可肉眼观测到患者的脑压搏动为宜[12]。将50 000 U尿激酶加入10 mL生理盐水中组成混合溶液,在穿刺针的引导下将混合溶液注入血肿部位,引流关闭4 h,冲洗血肿部位,2 次/d。患者再出血症状以术后CT扫描结果为准[13-14],如患者颅内血肿体积超过血肿残留量与排出量的总和,则判定为再出血。血肿量计算标准根据多田公式进行计算:血肿量=π/6×长轴×短轴×层面数。
1.3 观察指标 对患者可能引发再出血的危险因素进行记录分析,主要包括年龄、性别、出血部位、原发出血量、格拉斯哥昏迷指数(GCS0评分)、糖尿病、手术时机、术后血压、首次抽吸量、肝脏疾病等。利用单因素标准进行筛选,再对其结果利用Logistic回归方程进行分析。
1.4 统计学分析 采用SPSS 24.0 统计软件包进行数据分析,计量资料以均数±标准差(±s)表示,行t检验;计数资料用以率(%)表示,行χ2检验。检验水准α=0.05。
2 结果
2.1 典型病例 女,56岁,因“头痛、恶心呕吐及肢体功能障碍1 h”入院,完善颅脑CT 检查提示左侧基底节区脑出血,出血量约50 mL(图1)。选取脑出血最大层面作为穿刺道,避开出血血管层面进行穿刺(图2),穿刺治疗2周后复查颅脑CT,血肿完全吸收(图3)。
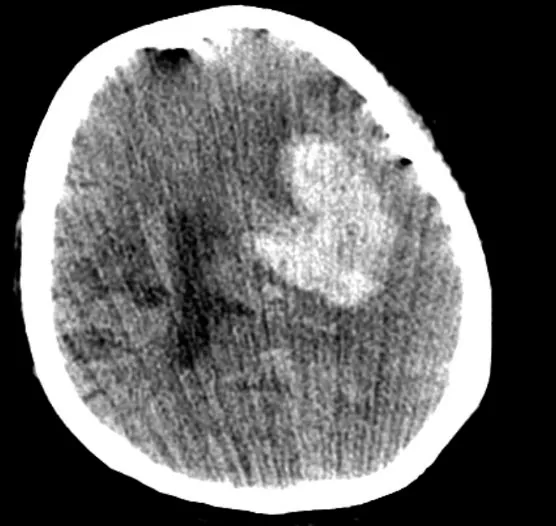
图1 左侧颞叶见大小约6 cm×8 cm不规则高密度影Figure 1 The left temporal lobe sees irregular high-density shadows about 6 cm×8 cm in size
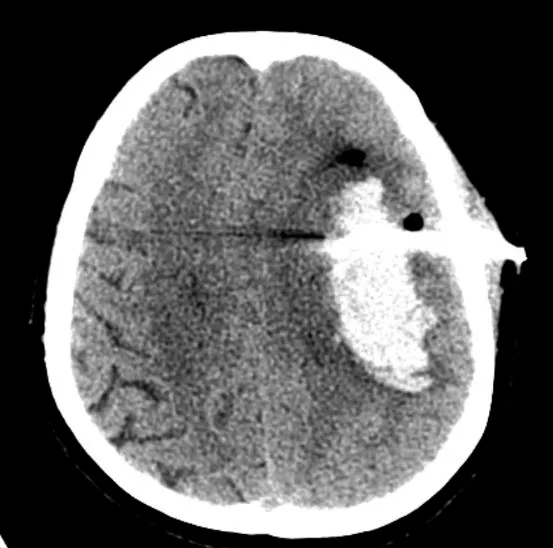
图2 左侧颞叶血肿部位穿刺进针Figure 2 Needle puncture at the left temporal lobe hematoma
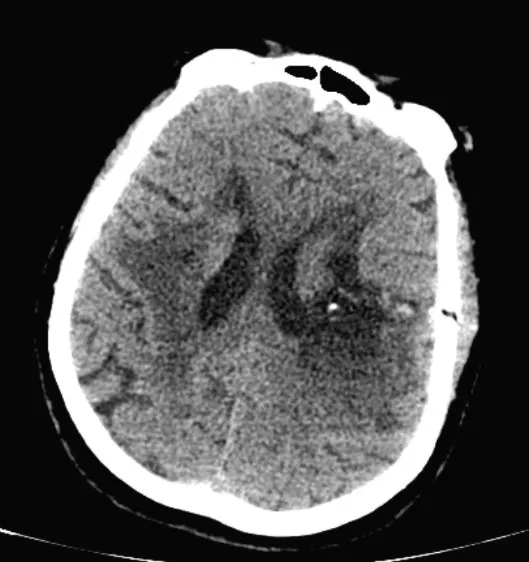
图3 左侧颞叶见大小约3 cm×4 cm低密度影Figure 3 A low-density shadow of about 3 cm×4 cm in the left temporal lobe
2.2 出血组与未出血组单因素分析 根据患者术后是否有再出血发生将其分为出血组与未出血组。其中出血组18 例,未出血组70 例。2 组年龄、性别、出血部位、原发出血量、GCS评分及糖尿病人数相比差异无统计学意义(P>0.05);2 组手术时机、术后血压、首次抽吸量及肝脏疾病差异有统计学意义(P<0.05)。见表1。
2.3 高血压脑出血术后再出血危险因素Logistic 回归分析 经Logistic回归分析,手术时机、术后血压、首次抽吸量以及肝脏疾病情况均为颅脑穿刺术治疗高血压脑出血术后再出血危险因素(P<0.05)。见表2。
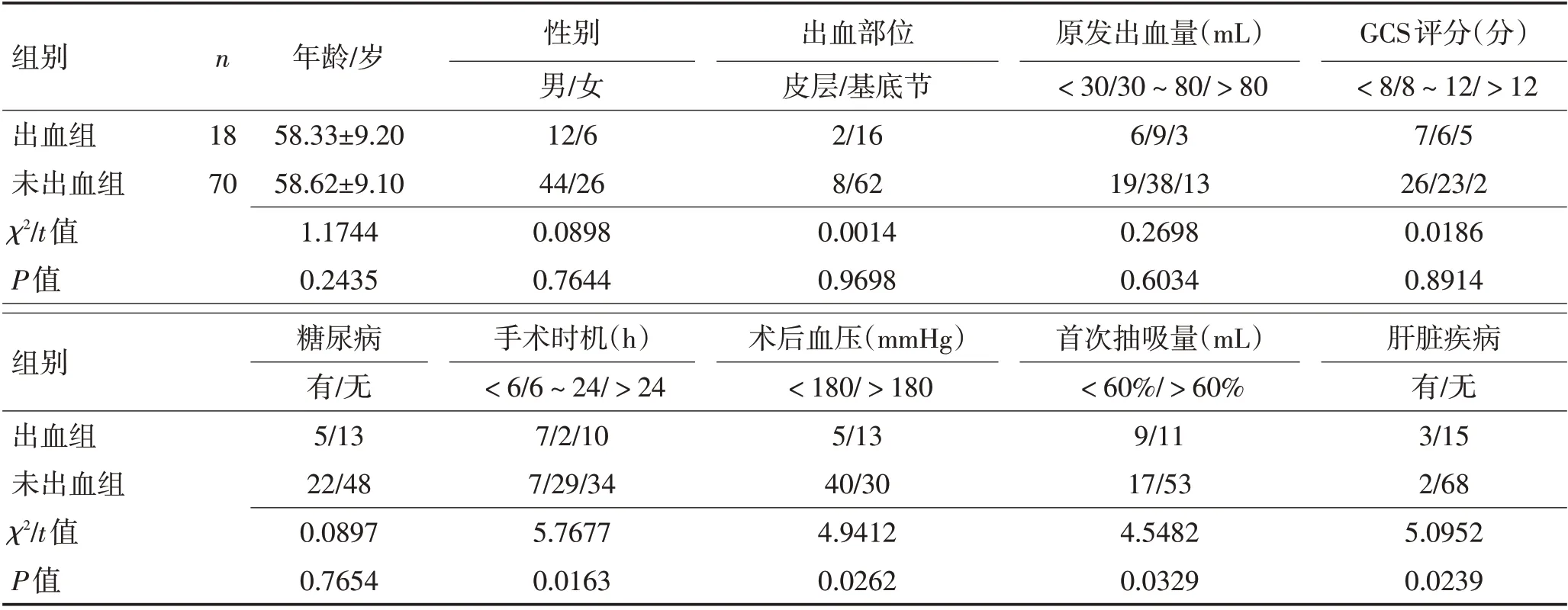
表1 2组相关因素单因素分析Table 1 Single factor analysis
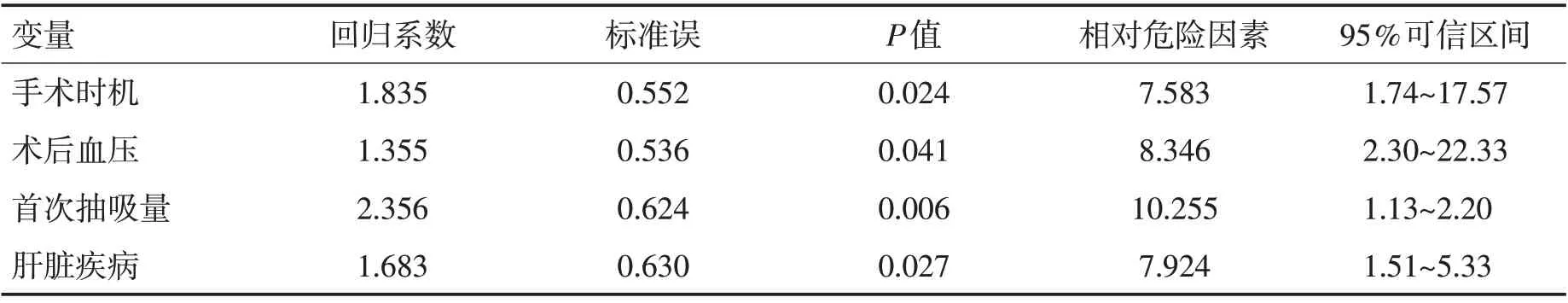
表2 高血压脑出血术后再出血危险因素Logistic回归分析Table 2 Logistic regression analysis of risk factors for rebleeding after hypertensive intracerebral hemorrhage
3 讨论
高血压患者有脑出血发生风险,与长时间高血压水平造成颅脑动脉冠脉粥样硬化、高血压水平冲破血管显著相关[15]。高血压脑出血为临床最常见脑出血类型之一,为神经外科最常见急危重症。解除出血对颅脑组织压迫神经损伤为临床中治疗高血压脑出血的关键[16]。随着微创手术发展,颅脑穿刺术在高血压脑出血患者治疗中广泛应用,具有创伤小、术后恢复快等诸多优点。但临床研究发现,颅脑穿刺术为有创性治疗方法,对正常脑组织造成穿刺创伤,同时由于脑出血对凝血功能的影响,可增加术后再发出血风险[17-18]。
颅脑穿刺术后再发出血可加重高血压脑出血患者病情,影响患者预后。分析术后再出血的危险因素,对提升临床治疗效果,改善患者预后具有重要意义。本研究显示,出血组与未出血组的年龄、性别、出血部位、原发出血量、GCS评分及糖尿病患病率比较差异无统计学意义(P>0.05);2组手术时机、术后血压、首次抽吸量及肝脏疾病比较差异有统计学意义(P<0.05)。经Logistic 回归分析,手术时机、术后血压、首次抽吸量以及肝脏疾病情况均为颅脑穿刺术治疗高血压脑出血术后再出血的危险因素(P<0.05)。临床中将脑出血手术时机分为3个阶段,包括第1阶段(发病后6 h)、第2 阶段(发病后6~24 h)以及第3阶段(发病后1~3 d)。研究指出高血压脑出血患者第1 阶段中由于手术降低了血肿占位诱发不良反应的风险,减少了对患者神经功能的影响,但在第1 阶段手术中可能会导致止血不稳定等现象,增加穿刺术后再出血风险[19-20]。研究指出高血压脑出血患者在第2阶段出血基本稳定,此时患者凝血功能趋向正常,进行颅脑穿刺术可降低术后再出血发生风险[21]。因此建议手术时机应尽量选择第2阶段,以降低病死率,减少手术给患者造成的损伤。术后血压影响患者颅脑血管压力,临床应对术后血压密切监测,并积极维持正常范围,避免血压过高导致破血管再次破裂引起脑出血,同时避免血压过低影响颅脑血供。高血压脑出血颅脑穿刺术后血压水平控制对促进损伤脑组织和神经功能恢复、降低再出血发生具有重要价值[22]。颅内压力对再出血造成直接影响,其与血肿清除速度、抽吸速度等多种因素具有相关性,颅脑穿刺术快速抽吸血肿,可快速引起颅腔内压力变化,如颅内压力快速下降,血管腔压力相对增加,可引起穿刺术后再出血发生风险。研究指出高血压脑出血患者颅脑穿刺术血肿抽吸过程中,应根据患者血压、颅内压进行,避免抽吸过过快影响颅内压,引起术后再出血[23]。研究[24-25]表明,在血肿的抽吸过程中,过急或过大的抽吸量可导致再出血的发生;同时术后保持对血压的监测,维持血压在180 mmHg左右对预防血肿扩大、降低再出血发生率具有显著作用。
肝功能会对人体凝血功能及血小板聚集功能造成影响,破坏人体正常凝血功能,可引起血肿扩大,且颅内血肿的穿刺部位也是引发术后再出血发生的原因之一。因此,针对有慢性肝脏疾病患者,应充分评估患者凝血功能,且在穿刺治疗过程中可采用定位穿刺,提高穿刺精准度,尽可能避免对正常组织造成损伤,以降低穿刺后再发出血发生风险。为提高精准度、降低穿刺相关并发症发生风险,穿刺针在血肿边缘引发再出血的概率远远高于血肿中央,故手术过程中采取CT 监视的方法进行精准穿刺可有效降低再出血的发生率[25]。
临床对颅脑穿刺术治疗高血压脑出血患者的手术时机、术后血压、首次抽吸量以及肝脏疾病情况进行监测并处理,对预防术后再出血、提高治疗效果具有重要意义。

