重症监护室连续性血液净化治疗病人导管相关血流感染现状及其危险因素调查
宋秀银,陈国庆
连续性血液净化治疗(CRRT)是通过弥散、对流进行溶质交换、水分清除的血液净化方法,可维持液体平衡、稳定内环境、改善机体免疫功能,其治疗时间为每天24 h或接近24 h[1]。张慧[2]研究显示,良好的血管通路是实现高效、持续CRRT治疗的重要基础,且CRRT每日有效治疗时间越长,则病情控制效果越好,但治疗期易并发导管相关血流感染,多表现为血液透析开始数分钟至数十分钟出现的寒战、发热等全身症状。相关数据显示,CRRT病人中导管相关血流感染发生率为7.19%,且CRRT导管相关血流感染病人病死率高达25%[3-5]。研究选择我院重症监护室(ICU)2018年1月—2019年11月收治的CRRT病人180例,统计导管相关血流感染例数,采用多因素Logistic回归分析筛选ICUCRRT病人导管相关血流感染的危险因素。现报告如下。
1 资料与方法
1.1 一般资料 选择2018年1月—2019年11月我院ICU收治的180例CRRT病人作为研究对象。纳入标准:符合ICU收治标准,且初次入住;确定行CRRT;导管留置时长、ICU入住时间均≥48 h;既往无抗生素或类固醇激素药物使用史;签署知情同意书。排除标准:伴有血液系统、免疫系统疾病;导管留置时长不足48 h;置管前48 h存在明确的潜伏期感染;研究期间因故退出。根据病人治疗期是否出现导管相关血流感染分组,感染组病人14例,男10例,女4例;年龄:<65岁3例,≥65岁11例;合并糖尿病:是11例,否3例;合并高血压:是12例,否2例;置管部位:股静脉11例,颈内静脉1例,锁骨下静脉2例;置管时间:≤7 d 4例,>7 d 10例;导管滑出或滑动:是9例,否5例;抗生素使用时间:≤7 d 3例,>7 d 11例;急性生理与慢性健康评分Ⅱ(APECHEⅡ):≤18分12例,>18分2例;CD4+/CD8+:<1者11例,≥1者3例;营养状况:良好 3例,较差11例;ICU入住时间:≤7 d 4例,>7 d 10例;操作人员手卫生:良好3例,差11例。非感染组病人166例,男116例,女50例;年龄:<65岁98例,≥65岁68例;合并糖尿病:是 25例,否141例;合并高血压:是36例,否130例;置管部位:股静脉22例,颈内静脉64例,锁骨下静脉80例;置管时间:≤7 d 108例,>7 d 58例;导管滑出或滑动:是44例,否122例;抗生素使用时间:≤7 d 118例,>7 d 48例;APECHEⅡ评分:≤18分58例,>18分108例;CD4+/CD8+:<1者50例,≥1者116例;营养状况:良好122例,较差44例;ICU入住时间:≤7 d 132例,>7 d 34例;操作人员手卫生:良好109例,差57例。两组病人年龄、合并糖尿病、合并高血压、置管部位、置管时间、导管滑出或滑动、抗生素使用时间、APECHEⅡ、CD4+/CD8+、营养状况、ICU入住时间、操作人员手卫生比较差异有统计学意义(P<0.05)。
1.2 方法 回顾性分析临床资料以获取病人相关信息,内容包括性别、年龄、合并糖尿病、合并高血压、置管部位、置管时间、导管滑出或滑动、抗生素使用时间、APECHEⅡ、CD4+/CD8+、营养状况、ICU入住时间、操作人员手卫生。①导管相关血流感染诊断:参照血管内导管相关感染的预防与治疗指南相关标准诊断,包括留置导管期或拔管48 h内发生菌血症或真菌血症;伴有低血压、寒战、发热(38 ℃)等全身感染症状;导管、导管尖端或外周静脉血细菌培养致病菌相符菌群;仅导管唯一感染源[6-8]。②营养状况:研究借助全自动血液培养检测仪测定血红蛋白、白蛋白水平,据此评价机体营养状况,如血红蛋白<90 g/L、白蛋白<30 g/L,则机体营养状况差,血红蛋白≥90 g/L、白蛋白≥30 g/L,则营养状况良好[9]。
1.3 统计学方法 采取SPSS 21.0统计学软件,定性资料比较采用χ2检验,采用多因素Logistic回归分析导管相关血流感染的危险因素,检验标准α=0.05。
2 结果
2.1 变量赋值方式 本研究中因变量为CRRT治疗期导管相关血流感染,自变量为感染与未感染病人比较差异有统计学意义的相关因素,包括年龄、合并糖尿病、合并高血压、置管部位、置管时间、导管滑出或滑动、抗生素使用时间、APECHEⅡ、CD4+/CD8+、营养状况、ICU入住时间、操作人员手卫生,自变量赋值方式见表1。
2.2 导管相关血流感染危险因素的多因素Logistic回归分析结果 多因素Logistic回归分析得知,ICUCRRT病人导管相关血流感染的危险因素有年龄≥65岁、合并糖尿病、合并高血压、置管时间>7 d 、股静脉置管、APECHEⅡ评分≤18分、操作人员手卫生差、抗生素使用时间>7 d、CD4+/CD8+<1、营养不良、ICU入住时间>7 d(P<0.05)。见表2。

表1 自变量赋值方式说明
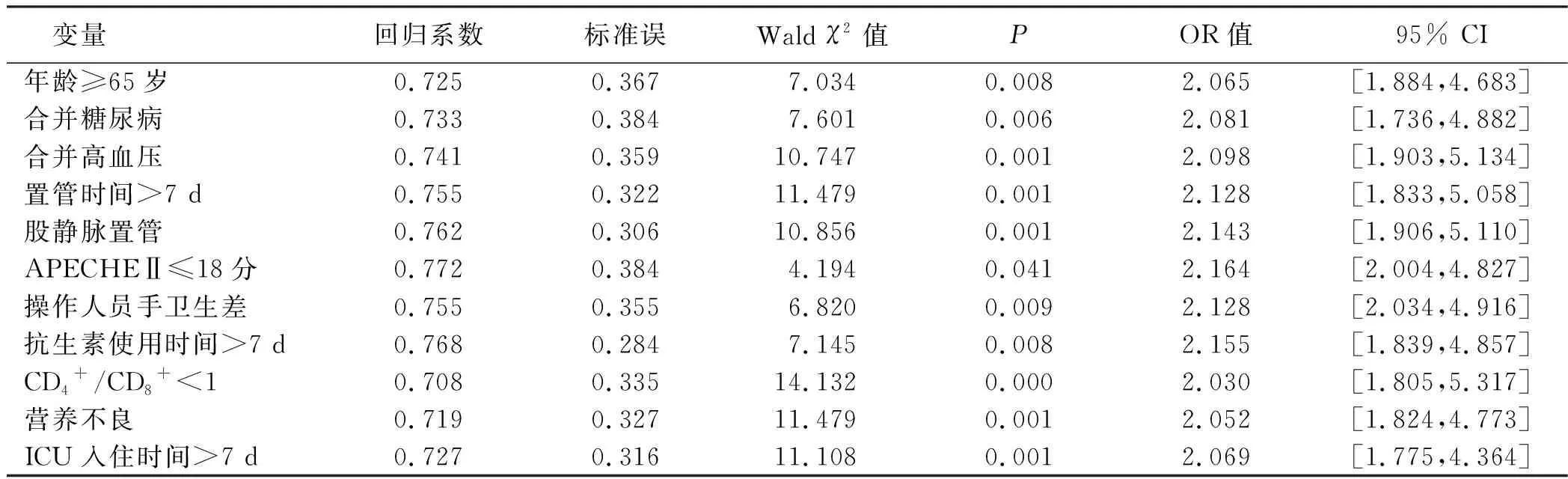
表2 导管相关血流感染危险因素的多因素Logistic回归分析
3 讨论
流行病学调查显示,国内慢性肾病发病率呈上升趋势,且多最终发展为尿毒症,病人对血液透析治疗具有极大依赖性[10]。与传统血液透析比较,CRRT治疗操作方便,且血流动力学稳定、监测精确,但因其属于有创操作,易诱发相关感染。相关研究显示,重症监护室CRRT病人易并发血流感染,16%的血流感染与血管通路有关,且置管部位不同感染率各异,其中股静脉置管病人感染率为0.12%,而颈内静脉、锁骨下静脉置管感染率为0.35%[11]。
本研究通过多因素Logistic回归分析得知,ICU CRRT病人导管相关血流感染的危险因素有年龄≥65岁、合并糖尿病、合并高血压、置管时间>7 d 、股静脉置管、APECHEⅡ评分≤18分、操作人员手卫生差、抗生素使用时间>7 d、CD4+/CD8+<1、营养不良、ICU入住时间>7 d(P<0.05)。本研究结果显示,年龄≥65岁为ICU连续血液净化治疗病人导管相关血流感染的危险因素;因病人年龄增大,机体脏器代谢、循环功能显著下降,极易并发各类基础疾病、脏器衰退,导致感染风险增大。相关研究显示,高龄病人导管相关血流感染率约为低龄病人的2.22倍[12-13]。研究显示,合并糖尿病、合并高血压属于导管相关血流感染的危险因素;高血糖状态易导致病人血浆渗透压增加,对白细胞活动能力有抑制作用,导致细胞吞噬能力、杀菌能力下降[14];同时,血糖升高导致组织灌注能力、修复能力下降,且高血糖状态有益于病原菌生长,易引起营养代谢紊乱、造成营养不良,导致血流感染风险增大;高血压是一种常见基础疾病,易造成皮肤软组织毛细血管稀疏,外周血液循环供应受到影响,增加了导管细菌定植[15]。研究显示,股静脉置管病人导管相关血流感染发生率显著高于颈内静脉、锁骨下静脉置管病人;股静脉距离尿道、会阴及肛门等部位较近,细菌定植率显著高于其他部位,加之下肢血流速度缓慢、会阴处皮肤潮湿,对病原菌繁殖、生长具有促进作用,故易发生导管相关血流感染[16-17]。研究显示,置管时间>7 d、抗生素使用时间>7 d、ICU入住时间>7 d属于CRRT导管相关血流感染的危险因素;置管24~48 h后机体即出现纤维蛋白沉积,易形成疏松纤维蛋白膜,为病原菌生长创造了有利环境,导致宿主吞噬细胞吞噬能力显著下降,且抗生素效果减弱[18];长时间使用抗生素易造成机体内环境微生物平衡遭受破坏,引起病原菌定植。APECHEⅡ评分包括急性生理评分、年龄及慢性健康状况3部分,评分高低反映了病人机体状态,评分≤18分反映病人脏器功能下降,且免疫能力降低、营养状况差,加之病原菌作用,易发生导管相关血流感染[19]。研究显示,操作人员手卫生差属于CRRT病人导管相关血流感染的危险因素;CRRT属于有创操作,对皮肤组织解剖完整性具有破坏作用,随着操作次数增加,操作部位与外界环境接触增多,加之操作人员手卫生差、无菌观念弱,易引起导管相关血流感染[20]。研究显示,CD4+/CD8+<1、营养不良的CRRT病人更易发生导管相关血流感染;CD4+/CD8+反映了机体免疫能力,如CD4+/CD8+<1,则对致病菌转化、真菌繁殖具有促进作用,而营养状况较差情况下,机体组织器官修复能力偏低,酶生成能力显著下降,抗感染能力差,加之病原菌作用,易诱发导管相关血流感染[21]。
综上所述,ICU CRRT病人存在导管相关血流感染风险,其危险因素包括年龄≥65岁、合并糖尿病、合并高血压、置管时间>7d 、股静脉置管、APECHEⅡ评分≤18分、操作人员手卫生差、抗生素使用时间>7 d、CD4+/CD8+<1、营养不良、ICU入住时间>7 d,需加强风险因素识别,强化导管相关血流感染防控。

