新生儿重症监护室早产儿母亲自我效能、疾病不确定感与泌乳量的关系研究
许鸣奕,金菊英,陆秋阳
早产儿由于各器官发育不成熟,出生后需转入新生儿重症监护室(NICU)进行病情观察及治疗,致使母婴分离,产妇不能及时母乳喂养,导致产妇泌乳延迟或泌乳量减少,影响早产儿母乳喂养率及预后[1]。有研究显示,影响母乳喂养率的因素较多,不同年龄、学历、产次及心理状况的早产儿母亲母乳量及泌乳时间也不尽相同[2]。早产儿母亲由于对患儿病情不了解容易产生疾病不确定感,从而引起产妇焦虑、抑郁情绪,而不良情绪会影响产妇内分泌功能,导致母乳泌乳量减少或泌乳延迟[3]。有研究显示,提高早产儿母亲自我效能,给予产妇足够的支持及鼓励,将有助于减轻产妇疾病不确定感及不良情绪,有助于提高母乳喂养率[4]。因此,本研究探讨NICU早产儿母亲自我效能、疾病不确定感与泌乳量的关系及影响NICU早产儿母亲泌乳量的相关因素,为日后制订相关措施提供指导,从而提高早产儿母乳喂养率。现报告如下。
1 资料与方法
1.1 一般资料 2018年6月—2019年6月采用随机抽样法选取82名NICU早产儿母亲进行调查,纳入标准:①年龄>20岁,已婚,单胎活产妊娠;②早产儿胎龄<37周,病人出生后立即转入NICU;③产妇无母乳喂养禁忌证,且同意母乳喂养;④产妇对本次调查知情同意,愿意配合。排除标准:①孕前有内分泌病史、精神疾病史;②出生合并畸形的早产儿;③治疗过程中病情恶化或生命垂危的早产儿;④中途转院或放弃治疗的患儿。
1.2 研究方法 采用现况调查法指导入选产妇正确采用吸奶器进行吸奶及正确运用挤奶手法,每日记录泌乳日志,包括吸奶日期、吸奶开始时间、吸奶持续时间、每日吸奶次数、每次吸奶量、泌乳启动时间等,直至早产儿出院。告知产妇尽早开始手法挤奶,3 h挤1次,每次不少于20 min。但产妇自觉乳房突然胀满并开始大量泌乳时改用手动吸奶器吸奶,吸奶时间以乳汁不再喷出变成滴状后继续吸奶2 min,以确保乳汁能充分吸出。最初手法挤奶以无菌母乳储存袋收集,吸奶器吸奶时采用带有刻度的吸奶器收集,将测量后的母乳提供给早产儿食用。
1.3 调查工具
1.3.1 一般调查问卷 该问卷为产科自行设计,问卷包括早产儿母亲年龄、孕次、孕期合并症(包括妊娠糖尿病、妊娠甲状腺功能减低、妊娠高血压等)、文化程度、是否有母乳喂养经验、分娩方式、孕期是否接受过母乳喂养指导、早产儿性别、出生胎龄及出生体重等。
1.3.2 自我效能量表 采用黄海香等[5]编制的育儿自我效能量表进行评价,量表包括综合评价、新生儿安全、新生儿喂养、健康照顾及促进发育5个维度,共23个条目,每个条目采用0~4级评分,总评分0~92分,0~46分为低水平,47~69为中等水平,70~92分为高水平。问卷内容为0.98,Cronbach′s α系数为0.95,提示量表有良好信效度。
1.3.3 疾病不确定感量表 采用中文版疾病不确定感父母量表[6]进行评价,量表内容包括疾病不可预测性、缺乏信息、复杂性、不明确性等4个维度,共31个条目,每个条目采用1~5分5级评分,总评分31~155分,总评分31~75分为不确定感低水平,76~120分为不确定感中等水平,121~155分为不确定感高水平。
1.4 调查方法 调查人员在产妇入院时向其讲解研究目的、研究意义及配合方式,收集产妇产后7 d平均泌乳量及母乳延迟时间,并在产妇分娩后指导其填写泌乳日志、一般调查问卷、自我效能量表及疾病不确定感量表,产妇填写后由调查人员当场回收。本次调查共发放问卷82份,回收有效问卷82份,有效回收率为100%。
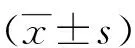
2 结果
2.1 早产儿母乳产后7 d平均泌乳量及母乳延迟时间分析 早产儿母亲产后泌乳启动时间为(3.12±0.45)d,产后7 d平均泌乳量为(325.26±21.52)mL。
2.2 不同临床特征早产儿母亲产后7 d平均泌乳量分析 经单因素分析,早产儿母亲产后7 d平均泌乳量受产妇年龄、分娩方式、母乳喂养经验、孕期母乳喂养指导、产妇自我效能、产妇疾病不确定感、早产儿出生胎龄、早产儿出生体重等因素影响(P<0.05)。见表1。

表1 不同临床特征早产儿母亲产后7 d平均泌乳量分析 单位:mL
2.2 NICU早产儿母亲自我效能、疾病不确定感与泌乳量及泌乳启动时间的关系 经Pearson相关因素分析显示,NICU早产儿母亲自我效能与早产儿母亲产后泌乳启动时间及泌乳量呈正相关(P<0.05),而疾病不确定感与早产儿母亲产后泌乳启动时间及泌乳量呈负相关(P<0.05)。见表2。
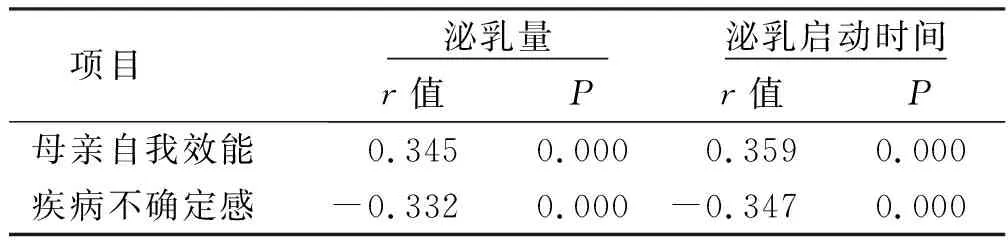
表2 NICU早产儿母亲自我效能、疾病不确定感与泌乳量及泌乳启动时间关系
2.3 影响NICU早产儿母亲产后7 d母乳泌乳量的相关因素 以NICU早产儿母亲产后7 d母乳泌乳量为因变量,以影响产妇泌乳量相关因素为自变量行多元回归分析,结果显示,早产儿出生胎龄、产妇年龄、母乳喂养经验、产妇自我效能及产妇疾病不确定感是影响产妇产后母乳量的因素。见表3。

表3 影响NICU早产儿母亲母乳泌乳量的相关因素
3 讨论
3.1 NICU早产儿母亲泌乳情况分析 正常情况下足月分娩产妇产后30~40 h即可出现泌乳[7],而本研究中早产儿母亲产后泌乳启动时间为(3.12±0.45)d,表明早产儿母乳存在泌乳延迟的情况。此外,本研究中早产儿母亲产后7 d平均泌乳量为(325.26±21.52)mL,明显低于足月分娩产妇第7天平均泌乳量的700 mL/d。强华[8]指出,产后第7天泌乳量达到500 mL/d是检验母乳是否充足的标准,产妇只有产后7 d母乳量≥500 mL/d才能在早产儿离开NICU后获得更高的母乳喂养率。而本研究中早产儿母亲存在明显母乳喂养延迟及母乳分泌量不足的问题,应引起产科护士重视。
3.2 影响NICU早产儿母亲产后7 d泌乳量的相关因素 经多元回归分析显示,早产儿出生胎龄、产妇年龄、母乳喂养经验、产妇自我效能及产妇疾病不确定感是影响产妇产后母乳量的重要因素。①早产产妇由于乳腺发育不成熟,且促乳素分泌不足,导致乳汁合成及分泌能力差,从而导致产妇泌乳量减少[9]。②年龄>35岁的产妇由于生殖能力衰退,导致产妇体内激素水平偏低,加之高龄产妇产后恢复慢,因此产后年龄会影响其产后泌乳量[10-12]。③对于有母乳喂养经验的产妇其母乳喂养信心较没有经验的产妇强,其母乳喂养积极性高,该类产妇会采取积极的催乳措施,从而促进泌乳量[13-15]。④研究显示,抑郁、焦虑的情绪会影响机体内分泌代谢,可诱发体内多种激素水平紊乱,而乳汁的分泌受催乳素、缩宫素等激素调控,内分泌紊乱容易影响相关激素分泌,从而导致产妇泌乳量减少[16]。早产儿由于身体发育不完善,容易出现各种并发症,加之产妇与早产儿母婴分离,产妇容易出现疾病不确定感,而疾病不确定感会加重产妇心理负担,导致产妇不良情绪加重,从而影响母乳分泌[17]。⑤提高产妇自我效能可增强产妇面对逆境时的信心,有利于产妇采取积极行为进行催乳,从而有助于促进乳汁分泌[18-20]。
3.3 提高NICU早产儿母亲产后泌乳量的措施 NICU早产儿母亲泌乳量受多种因素影响,医护人员可采取措施促进早产儿母亲母乳分泌。①产前对产妇进行完善的母乳喂养健康教育,提高产妇母乳喂养意识。②产后指导产妇进食符合高蛋白类食物及具有催乳作用的食物。③分娩后指导产妇尽早开奶,尤其是产后1 h开奶,能有效避免产妇泌乳延迟。④护士除了对产妇进行日常护理外,还应注重产妇心理健康,可通过每天拍摄视频让产妇了解早产儿情况,减轻产妇疾病不确定感。同时指导产妇家属尤其是其丈夫给予其支持及鼓励,增强产妇自我效能及信心[21]。
3.4 小结 NICU早产儿母亲产后泌乳量少、泌乳启动时间迟,护士在护理工作中除了关注早产儿出生胎龄小及产龄较大的产妇外,还应对产妇加强心理干预,增强产妇自我效能,减轻产妇疾病不确定感,从而提高产妇母乳泌乳量及早产儿母乳喂养成功率。

