恶性肿瘤患者PICC相关静脉血栓的危险因素研究
刘富德 朱玉欣 邢琰 张欣 张凯
经外周静脉穿刺中心静脉置管术(peripherauy inserted central catheters,PICC),是指通过头静脉、经外周静脉血管如贵要静脉、头静脉、肱静脉穿刺进行穿刺,一直把导管尖端位于上腔静脉下部或上腔静脉与右心房交界处的中心静脉导管,作为一种静脉治疗的新技术经20年来发展广泛用于临床。穿刺到上腔静脉靠近右心房处[1,2]。PICC在以下方面发挥着重要的作用,如为老年、肿瘤或静脉血管条件差的患者提供中长期静脉治疗、肠外营养、持续灌注等[3]。PICC能避免各种药物对血管内皮的损伤,能够减少患者反复穿刺的痛苦,具有其有留置时间长、安全性高、较CVC并发症相对少等优势[4,5]。PICC相关血栓形成仍是肿瘤患者PICC置管后最常见并发症之一,国内外对PICC相关静脉血栓的相关危险因素做了很多研究,但尚未统一定论[6]。本研究重点探讨PICC置管前、中、后相关静脉血栓的危险影响因素,为以期为临床上早期尽早发现血栓形成的高危因素,早期实施干预治疗提供科学的临床依据。报道如下。
1 资料与方法
1.1 一般资料 选取2019年1~10月入住我院治的304例使用PICC的恶性肿瘤患者,男152例,女152例;年龄23~92岁,平均年龄(65.12±12.81)岁。
1.2 纳入与排除标准
1.2.1 纳入标准:①经由我院PICC专科护士置入的PICC,同时在我院治疗的患者;②确诊是恶性肿瘤的患者;③临床资料收集完整者;④患者接受并签署知情同意书者;⑤年龄≥18岁;⑥在 PICC 置管后生存时间>30 d。
1.2.2 排除标准:未在本科室维护且无法追踪者。
1.3 方法 回顾性分析2组患者的一般情况(如年龄、性别、体重指数等)、病历资料(如肿瘤类别、远处转移等)、PICC 导管信息(如导管类型、穿刺次数、调管次数等)。采用单因素、多因素Logistic回归分析方法全面评估影响肿瘤患者PICC相关性血栓形成的危险因素。
1.4 统计学分析 应用SPSS 22.0统计软件,计数资料以百分率表示,采用χ2检验,多因素分析采用二分类Logistic 回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 PICC置管后静脉血栓形成单因素分析 304例中发生PICC相关静脉血栓的患者为61例,未发生PICC相关静脉血栓的患者为243例。2组患者的性别构成、BMI、吸烟史、导管腔数、导管型号、血栓史及预防计量抗凝药物使用差异无统计学意义(P>0.05);而年龄、肿瘤类别、远处转移、倒锥结构、穿刺次数、调管次数及合并症是PICC置管后静脉血栓形成的影响因素(P<0.05)。见表1。
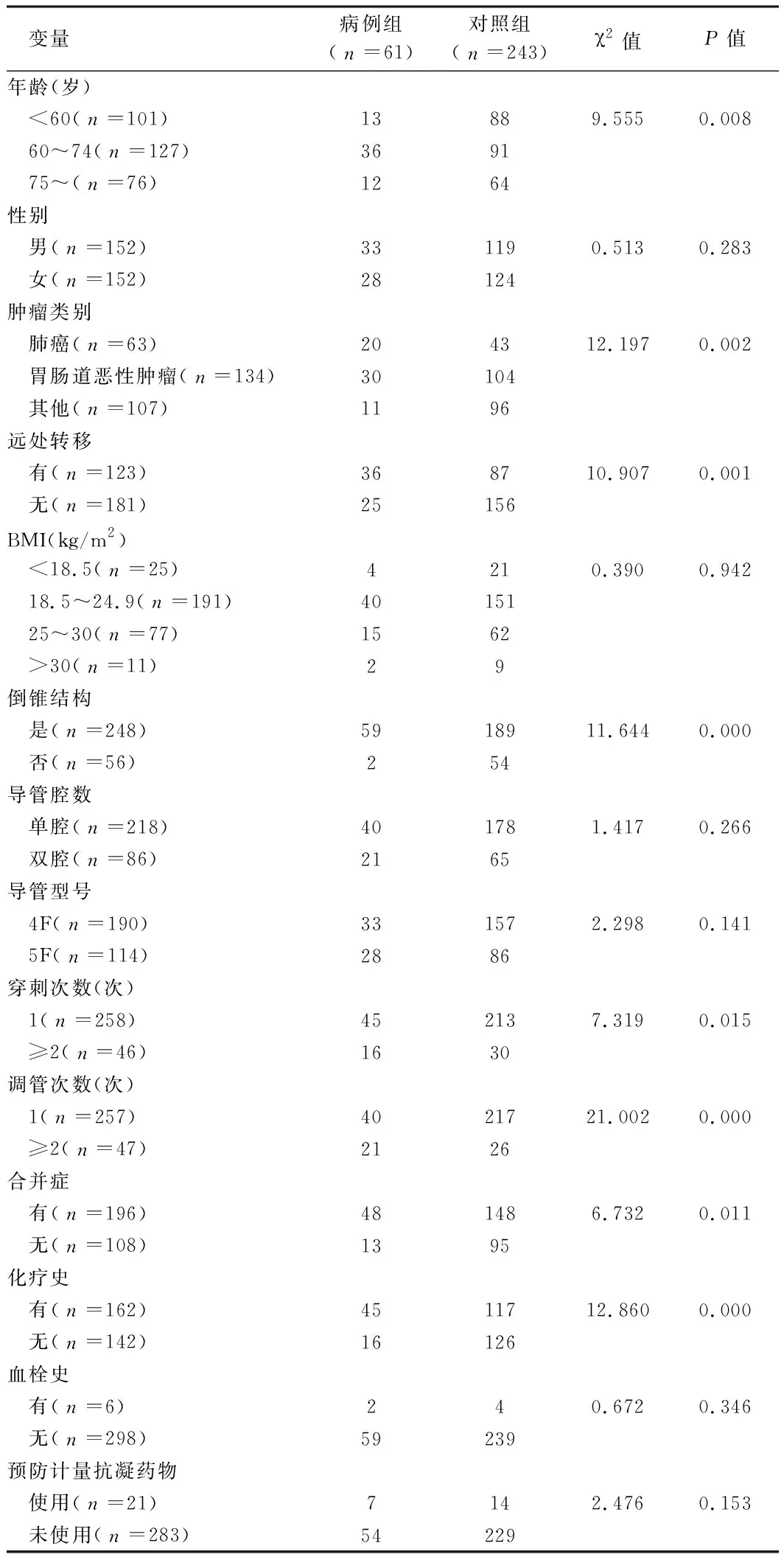
表1 PICC相关性静脉血栓风险因素的单因素分析结果 例
2.2 PICC置管后静脉血栓形成的多因素Logistic回归分析 因变量为形成静脉血栓的患者(病例组:Y=1,对照组:Y=0),年龄、肿瘤类型、远处转移、倒锥结构、穿刺次数、调管次数、合并症、化疗史为自变量,构建多元 Logistics 回归模型。见表2、3。

表2 赋值表
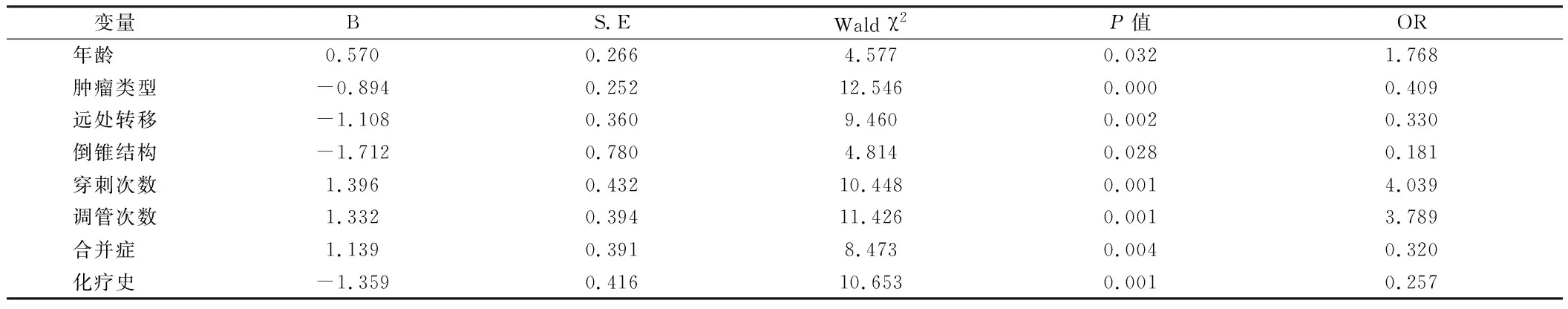
表3 PICC 置管后静脉血栓形成的多因素 Logistic 回归分析
2.3 多因素 Logistics 回归 显示年龄,肿瘤类型,远处转移,倒锥结构,穿刺次数,调管次数,合并症,化疗史是血栓形成的独立危险因素(P<0.05),老年患者发生血栓的可能性是中青年患者的1.768倍;穿刺次数>2次的患者发生血栓的可能性是一次性穿刺成功患者的4.039倍;调管次数>1次的患者发生血栓的可能性是从未调管患者的3.789倍。
3 讨论
老年患者是恶性肿瘤患者发生PICC相关静脉血栓的危险因素。伴随年龄的增长,老年人日常活动逐渐减少,肌肉泵作用减弱;且血管老化,动脉粥样硬化发生机率增加,血液中各种凝血因子活性升高;尽管PICC管与人体组织相容性较好,但毕竟是一种异物,可造成导管壁对深静脉产生机械性刺激,引起局部血管内膜反应性炎症,损伤血管内皮。多种因素共同作用下导致静脉血栓形成。发现同骆小燕等[7]研究结果,年龄>65岁是肿瘤患者发生静脉血栓的危险因素。Song等[8]针对 549名住院患者的研究同样发现,年龄与PICC相关静脉的发生密切相关。
由于肿瘤细胞促进血小板激活,单核-吞噬细胞与肿瘤细胞接触后诱导性表达组织因子激活凝血系统,血管内皮细胞的改变,纤溶系统受抑制为血栓形成的基础[9]。同时有研究证明部分肿瘤化疗药物是血栓发生的危险因素,能够直接损伤血管内皮细胞[10]。而且化疗药物应用时,这些药物稀释后必须应用合适的冲管液,否则药物在管壁沉淀、结晶引起导管堵塞,甚至出现导管扭曲、 受压、打折等,均可增加血栓发生率[11]。治疗期间患者不愿意剧烈活动,多数卧床或者惧怕剧烈活动,或者由于手术后疼痛等原因不愿意活动,进从而引起体内血流变慢,红细胞和血小板等聚集而增加PICC相关静脉血栓。
有研究表明,肿瘤远处转移的患者更易发生PICC相关静脉血栓[12]。 可能与肿瘤发生远处转移后患者血液成分改变,血液的高凝状态更加严重有关。临床上,发生肿瘤远处转移的患者较多处于恶液质状态,此类患者的卧床时间增加、活动减少,血流减慢;且输注刺激性药物的次数增多,增加了血管内皮损伤的风险,因此血栓形成风险较高。此外,Kang等[13]针对568名接受化疗的乳腺癌患者进行回顾性研究后同样发现,肿瘤远处转移是患者发生PICC相关静脉血栓的危险因素。
PICC装置有倒锥型设计的好处是能够具有良好的填塞止血功能和抗扭结性,可以进行高压注射,具有双通道快速输液的作用。反之,倒锥型管多在耐高压导管、多腔导管的管腔中应用,较普通单腔4F单腔导管管腔增粗,可增加血栓形成的风险。PICC虽然多为柔软、光滑的硅胶材质,但是置管时需由金属导丝引导进入上腔静脉,如消毒剂刺激、操作不当,或者反复穿刺、导管长期置于血管中等,容易对血管壁、内膜造成损伤引起血管壁痉挛促使血小板在局部粘附、聚集和活化,促凝活性增加诱发血栓[14]。穿刺次数增多容易损伤皮下小血管及淋巴管,持续时间较长,穿刺点渗血渗液容易增加感染的风险,细菌感染和血栓互为因素,同样增加血栓形成的风险。
本研究还发现,调管次数多也是 PICC相关性血栓发生一个重要危险因素,与关晨阳等[15]的结果相符。考虑是因导管多次移动摩擦血管壁极易损伤血管内膜细胞,引发血管无菌性炎症,可导致血管壁的纤维化,增加血栓发生风险[16]。
肿瘤患者的并发基础病也为影响PICC置管患者发生导管相关血栓的危险因素之一,与张昊等[17]应用列线图准确预测出合并症是PICC相关血栓形成的风险结果相一致。李钱玲[18]研究发现高血压、糖尿病、慢性阻塞性肺疾病等疾病是肿瘤患者发生PICC相关静脉血栓的危险因素之一。 肿瘤患者本身血液处于高凝状态,若同时合并糖尿病、高血压等疾病,可能因血液中纤维蛋白原含量异常、血液黏滞性增高等原因进一步加重全身炎症反应和血管内皮细胞损伤,导致血栓形成。如糖尿病患者血液中糖分较多,血液较为黏稠,血流速度减慢,会增加血栓发生风险。肿瘤患者化疗也是PICC置管后静脉血栓形成的危险因素,一是肿瘤组织崩解易产生激活凝血系统的因子,PICC置管损伤内膜细胞,促使促凝血酶原激酶容易激活;肿瘤细胞也可诱导淋巴组织和白细胞的前凝血物激活;上述因素均可激活机体内源性凝血系统。另外,肿瘤组织还会释放纤溶酶激活抑制物,导致纤溶酶活性降低;从而加重纤溶系统的紊乱。因此肿瘤患者留置PICC导管后相关血栓形成的多种因素如肿瘤组织坏死、使用化疗药物、中心静脉置管等使其血液处于高凝状态,诱发深静脉血栓形成的危险因素增加。其中化疗药物影响主要因为其抑制DNA、蛋白质的合成,从而使血管内上皮细胞坏死,临床常用的化疗药物如长春新碱、阿霉素、顺铂,氟脲密啶等均可引起血管纤维化和血管内皮细胞损伤导致血栓形成[19]。
肿瘤患者PICC置管相关静脉血栓形成的干预措施:(1)置管前的评估,选择直径相对较粗血管穿刺,关键评价血管的走向,避免血管分支、静脉瓣、静脉炎等影响,也应考虑静脉治疗史及血管置管史对血管内膜的影响;同时考虑患者原发病对置管的影响如肿瘤组织肿块、重大淋巴结压迫血管影响血流,应选择无受压的血管;置管前鼓励患者饮水500 ml左右,增加血液循环血量;避免置管后马上使用导管化疗,如果患者化疗需前1 d置管,减少置管对内膜细胞损伤,因血管内膜细胞修复需要16~24 h。(2)置管时的干预措施,严格无菌操作,无菌区域最大化,使用美国INS指南推荐的氯己定消毒剂消毒皮肤,消毒范围整臂加腋窝、部分前胸的皮肤,置管前一天嘱患者洗澡或清洗置管肢体,减少皮肤污垢对消毒效果的影响。采用超声引导下微插管鞘置管技术,提高一针穿刺的成功率,改善小切口扩皮和旋转送血管鞘的手法,减少组织损伤引起的渗血渗液对创口愈合的影响;本研究采用去枕平卧方法改变血管的走向、后撤导丝以顺应血流漂浮进入上腔静脉等送管方法,结合腔内心电图定位技术,减少导管异位的几率,增加导管尖端到位率以减少血栓形成的潜在因素。(3)置管后的干预措施,加强患者导管维护的宣教,鼓励患者参与导管的管理,告知患者经常做松握拳动作、鼓励患者日常多饮水、避免肢体大幅度活动、定期到医院维护导管;加强PICC专科技术人员的培训,规范使用和维护PICC,加强冲封管减少导管的堵塞,妥善固定导管,以防导管脱出;严格无菌换药技术,减少穿刺点感染;注意观察置管肢体穿刺点有无压痛、血管走向有无条索样改变、肢体不适、肿胀等血栓形成的早期症状,评估有无血栓形成的风险,与患者主管医师沟通采用超声筛查、药物及物理干预以减少PICC相关血栓形成的发生几率。
综上所述,临床需要全面评估恶性肿瘤患者PICC相关性血栓风险因素,并进行有效的综合性干预,可一定程度上减少深静脉血栓形成风险,避免PICC导管相关血栓形成影响患者的治疗和导管的使用,减少PICC相关并发症,避免非计划拔管给患者造成的经济负担。

