母体循环血清TLR- 1、2、4、6水平与胎膜早破及亚临床绒毛膜羊膜炎关系的研究
朱林凤,王久阳,惠玉洁,王硕
(北京市平谷区医院 1.妇产科, 2.病理科,北京 101200)
胎膜早破(premature rupture of the membranes,PROM)在临床上的发生率较高[1],其确切机制尚不明确,但是慢性感染和炎症是目前已知的引起自发性早产的主要原因[2]。绒毛膜羊膜炎是影响母婴结局最重要的危险因素之一,多数孕产妇由于并没有表现出任何临床症状,属于亚临床绒毛膜羊膜炎,因此在临床上难以确诊[3]。Toll样受体(Toll- like receptor,TLR)属于重要的先天性免疫模式识别受体(innate immune pattern recognition receptor,PRR),在介导感染所致的炎症反应中发挥着重要作用[4]。目前已经鉴定出10种人类TLR基因编码蛋白,每个基因都能感知不同的感染产物;同样地,不同病原体可能通过特异性TLR介导的信号机制引起特异性反应[5]。而绒毛膜羊膜也可以通过TLR对病原微生物进行感知和反应,但是对其研究甚少。因此,本研究旨在通过分析母体循环血中TLR- 1、TLR- 2、TLR- 4、TLR- 6水平是否与胎膜组织中的基因改变有关,以及与PROM、亚临床绒毛膜羊膜炎的关系。
1 对象和方法
1.1 研究对象
本研究是一项前瞻性队列研究,于2019年1月至12月在本院妇产科进行。选取520例PROM孕妇(PROM组),包括足月(≥370/7孕周)PROM(term premature rupture of the membranes,tPROM)249例[平均年龄(29.76±4.30)岁]和未足月(<370/7孕周)PROM(preterm premature rupture of the membranes,pPROM)271例[平均年龄(30.38±4.75)岁],即tPROM组和pPROM组。同时选取在本院同时期进行孕检和分娩的50例足月正常孕妇[平均年龄(29.41±7.80)岁]及50例未足月正常孕妇[平均年龄(30.22±4.38)岁]为对照组,正常孕产妇经胎膜病理检查排除绒毛膜羊膜炎。所有孕产妇入院后接受产前护理,在对研究的充分解释后,自愿签署书面同意书(由本院医学伦理委员会提供)。纳入标准:(1) PROM 是通过临床检查、羊水外流到阴道、阴道pH值测试、超声检查来确定的,符合《妇产科学》(第8版)[6]的诊断标准;(2) PROM 时间<18 h,且在破膜>18 h时注射抗生素预防感染;(3) 单胎妊娠;(4) 无典型的临床绒毛膜羊膜炎症状(发热、母体或胎儿心动过速、子宫压痛、阴道分泌物有异味)。排除标准:糖尿病、高血压、全身性疾病或严重全身感染史者;多胎妊娠、胎儿畸形、前置胎盘、机械性损伤等者。另外,根据胎盘胎膜组织病理检查提示绒毛膜及羊膜组织炎症细胞>5个/HP定义为亚临床绒毛膜羊膜炎[7]。
1.2 组织标本获取及处理
分娩后15 min内在无菌条件下从胎盘中央部分剥离胎膜。用生理盐水和无菌棉纱布从膜上除去蜕膜和黏附的印迹凝块。将这些组织置于含有青霉素/链霉素(10 μl·ml-1)和两性霉素B(1 μl·ml-1)的Hanks平衡盐溶液中。每个患者取1个胎膜样本,用光镜检查(石蜡包埋切片,分别进行HE染色和免疫组化染色)。另外取2片致密绒毛组织(约1.0 cm×1.0 cm×0.5 cm,以避免钙化坏死区),用DEPC水清洗后放入液氮中10 min,然后-80 ℃保存,进行组织总RNA提取。另外采集孕妇入院时、分娩前且使用抗生素前的血液样本5 ml,分离血清样本,-80 ℃保存直至用于检测血清TLR- 1、TLR- 2、TLR- 4、TLR- 6水平。
1.3 血清TLR- 1、TLR- 2、TLR- 4、TLR- 6检测
使用酶联免疫吸附检测试剂盒(美国Thermo Fisher Scientific公司)进行检测,操作步骤简述如下:将未稀释的血清样本和对照品加入分别涂有抗TLR抗体的孔中,在37 ℃下培养2 h,加入100 μl链霉亲和素-辣根过氧化物酶在37 ℃下持续30 min,加入显色试剂。在450、620 nm波长下,使用酶标仪测定溶液吸光度值。根据对照品拟定一个线性回归校准曲线,计算得出血清TLR- 1、TLR- 2、TLR- 4、TLR- 6质量浓度。
1.4 胎膜组织总RNA提取和qRT- PCR检测
使用Illustra RNAspin微型分离试剂盒(美国GE Healthcare公司)从胎膜组织中提取总RNA。采用分光光度计测定总RNA的吸光度比值(260 nm/280 nm),以确定总RNA的质量和浓度。使用cDNA Archive试剂盒(美国Applied Biosystems公司)对RNA(0.1 mg·ml-1)进行反转录。用实时荧光定量PCR方法定量分析TLR的mRNA表达。PCR条件:95 ℃变性10 min,然后95 ℃ 15 s、60 ℃ 30 s进行40次热循环。所有反应重复进行3次,每次运行中包括阴性对照。每个样本中TLR的表达水平用GAPDH内参基因进行标准化,以无绒毛膜羊膜炎的足月妊娠的平均CT值作为校正值,采用2-ΔΔCt法对数据进行分析。
1.5 免疫组化检测及结果判断
每组随机取5例孕妇组织进行免疫组化染色分析TLR- 1、TLR- 2、TLR- 4、TLR- 6蛋白表达定位。将组织切片脱蜡水化,滴加柠檬酸盐缓冲液,煮沸30 min进行抗原热修复。PSB清洗后,用H2O2在室温下使内源性过氧化物酶活性猝灭10 min。分别用多克隆兔抗TLR- 2(1∶400稀释,美国Abcam公司)、TLR- 4(1∶800稀释,美国Abcam公司)抗体在室温下孵育3 h,用二抗孵育1 h。3,30- 二氨基联苯胺四氢氯化物(DAB)对其进行可视化。苏木精复染。阴性对照组省略原抗体,用PBS替代。由两名独立的观察者在奥林巴斯BX41显微镜下对至少10个放大倍数为200的显微镜场下进行观察,细胞呈明显的棕色染色则视为阳性染色。
1.6 统计学处理
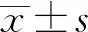
2 结 果
2.1 4组孕妇和新生儿基础资料比较
两组PROM与相应的对照组(足月对照组和未足月对照组)相比,年龄、孕龄、孕次、产次、剖宫产率和新生儿体质量比较,差异无统计学意义(P>0.05);另外tPROM组和pPROM组新生儿1 min、5 min Apgar评分分别低于足月对照组和未足月对照组,差异有统计学意义(P<0.05)。见表1。
2.2 4组孕妇血清TLR- 1、TLR- 2、TLR- 4、TLR- 6水平比较
与相应的足月对照组和未足月对照组相比,tPROM组和pPROM组孕妇血清TLR- 2、TLR- 4水平均升高,差异均有统计学意义(P<0.05);而血清TLR- 1、TLR- 6水平差异则无统计学意义(P>0.05)。见表2。

表1 4组孕妇和新生儿基础临床资料比较

表2 4组孕妇血清TLR- 1、TLR- 2、TLR- 4、TLR- 6水平比较ng·L-1Tab 2 The levels of serum TLR- 1, TLR- 2, TLR- 4, TLR- 6 of pregnant women in 4 groupsng·L-1
2.3 4组孕妇胎膜组织TLR- 1 mRNA、TLR- 2 mRNA、TLR- 4 mRNA、TLR- 6 mRNA相对表达量
与相应的足月对照组和未足月对照组相比,tPROM组和pPROM组孕妇胎膜组织TLR- 2 mRNA、TLR- 4 mRNA相对表达量均升高,差异有统计学意义(P<0.05);而胎膜组织TLR- 1 mRNA、TLR- 6 mRNA相对表达量差异则无统计学意义(P>0.05)。见表3。经Pearson法分析,PROM孕妇血清TLR- 1、TLR- 2、TLR- 4、TLR- 6水平与胎膜组织中TLR- 1 mRNA、TLR- 2 mRNA、TLR- 4 mRNA、TLR- 6 mRNA相对表达量呈正相关,r值分别为0.654、0.817、0.825、0.579,均P<0.001。
2.4 4组孕妇胎膜组织TLR- 2、TLR- 4蛋白表达定位
经免疫组化分析,TLR- 2、TLR- 4蛋白主要表达于羊膜上皮细胞(amniotic epithelium,ae)、绒毛滋养层细胞(cytotrophoblast layer,ct)和蜕膜细胞(decidua,dec)。结缔组织(connective tissue layer,cl)中TLR- 2蛋白和TLR- 4蛋白阴性表达或弱表达。见图1。

表3 4组孕妇胎膜组织中TLR- 1 mRNA、TLR- 2 mRNA、TLR- 4 mRNA、TLR- 6 mRNA相对表达量
2.5 PROM合并亚临床绒毛膜羊膜炎孕妇血清TLR- 1、TLR- 2、TLR- 4、TLR- 6水平变化
根据组织病理学诊断,tPROM组和pPROM组分别有53例(21.29%)和116例(42.80%)孕妇合并亚临床绒毛膜羊膜炎。与未合并亚临床绒毛膜羊膜炎孕妇相比,tPROM组和pPROM组中合并亚临床绒毛膜羊膜炎的孕妇血清TLR- 2、TLR- 4水平均升高,差异均有统计学意义(P<0.05);但是血清TLR- 1、TLR- 6水平变化不明显,差异无统计学意义(P>0.05)。见表4。

ae.羊膜上皮细胞;ct.绒毛滋养层细胞;dec.蜕膜细胞;cl.结缔组织
2.6 多因素Logistic回归分析血清TLR- 2、TLR- 4与亚临床绒毛膜羊膜炎发生的关系
多因素Logistic回归分析显示,在校正了年龄、孕龄、孕次、产次、剖宫产率、新生儿体质量、血清TLR- 1和TLR- 6等混杂因素后,血清TLR- 2和TLR- 4与tPROM孕妇或pPROM孕妇发生亚临床绒毛膜羊膜炎均呈独立相关性(P<0.05)。见表5。
2.7 检测血清TLR- 2、TLR- 4对亚临床绒毛膜羊膜炎的预测价值
经ROC曲线分析,血清TLR- 2、TLR- 4对于tPROM组和pPROM组孕妇亚临床绒毛膜羊膜炎都有一定的预测价值,曲线下面积(AUC)分别为0.657(95%CI0.579~0.743)、0.668(95%CI0.584~0.759)(图2A)和0.793(95%CI0.711~0.918)、0.813(95%CI0.725~0.942)(图2B)。

表4 PROM合并亚临床绒毛膜羊膜炎孕妇与未合并亚临床绒毛膜羊膜炎孕妇血清TLR- 1、TLR- 2、TLR- 4、TLR- 6水平比较ng·L-1Tab 4 The levels of serum TLR- 1,TLR- 2,TLR- 4 and TLR- 6 of PROM pregnant women with or without subclinical chorioamnionitisng·L-1

表5 tPROM和pPROM孕妇发生亚临床绒毛膜羊膜炎的多因素Logistic回归分析
3 讨 论
PROM是指足月分娩前胎膜的意外破裂,多数发生在妊娠37周之前。相较于tPROM,pPROM对母婴结局的危害更大。胎膜一旦破裂,屏障保护立即消失,孕妇合并羊膜感染、绒毛膜羊膜炎、胎儿窘迫、胎盘早剥的风险则大大增加。据文献[8]报道,30%~40%的早产与pPROM有关,而75%的围产儿死亡与早产有关。在产科,对于PROM孕妇的治疗是相当棘手的,而且更多地采用单一的保守治疗方案,包括抑制子宫收缩、使用抗生素预防感染、注射糖皮质激素促进胎儿肺成熟等。然而,传统的治疗效果并不令人满意,绝大多数孕妇会在胎膜破裂1周内分娩。因此,对于胎膜早破的早期诊断和预防十分重要。
本研究无论是pPROM还是tPROM孕妇,相较于对照组孕妇,血清TLR- 2、TLR- 4水平以及胎膜组织中TLR- 2 mRNA、TLR- 4 mRNA相对表达量均显著升高,而TLR- 1、TLR- 6变化则不明显,且PROM孕妇血清TLR- 1、TLR- 2、TLR- 4、TLR- 6水平与胎膜组织中TLR- 1 mRNA、TLR- 2 mRNA、TLR- 4 mRNA、TLR- 6 mRNA相对表达量呈正相关,说明胎膜组织中TLR mRNA表达量的变化影响了孕妇血清中TLR水平,而PROM孕妇血清TLR- 2、TLR- 4水平的升高在一定程度上反映了胎膜破裂对机体先天性免疫防御机制的破坏。
TLR是机体防御感染的一种先天性免疫的基本机制[9]。相较于获得性免疫机制,该系统发育更早,而且具有快速、非特异性和无需预先暴露于抗原反应等特点。TLR属于模式识别受体,通过识别病原微生物的群体结构,进而增强宿主的免疫反应[10]。此外,TLR的存在使机体细胞能够针对病原微生物迅速做出免疫反应,将自身抗原与外源性抗原区分开来。与以前认为胎膜组织是无菌的这一观点不同,近年来大量研究表明胎盘含有一种独特的、低水平的微生物群,可能影响出生结局;而且妊娠期阴道微生物组群的分类特征与胎盘微生物群也存在较大差异,胎盘微生物群更倾向于血行播散,而不是宫内上升,因为这是传染源进入更常见的途径[11]。因此,胎盘中所含的免疫防御系统很可能是防止共栖体和病原体传播的关键。本研究PROM孕妇胎膜组织中TLR- 2 mRNA和TLR- 4 mRNA相对表达量高于对照组孕妇,说明胎盘破裂可能与胎盘中微生物群稳态失衡有关。胎儿在宫内发育阶段,绒毛细胞滋养层作为先天免疫系统的一个分支,为胎儿提供了一道坚固的防线[12]。此时,胎膜组织中TLR mRNA的表达水平反映了胎儿是否受到病原体侵袭的压力,而胎膜破裂后母体和胎儿循环之间的屏障消失,胎盘中的微生物群稳态失衡,则胎膜组织自动启动先天性免疫防御机制,从而使得TLR- 2 mRNA和TLR- 4 mRNA表达量上调。这也解释了为何pPROM孕妇和tPROM孕妇血清中TLR- 2、TLR- 4水平都普遍升高的原因,但TLR- 1、TLR- 6水平变化不显著,也可能与不同的TLR成员在系统中所起的作用不同有关。TLR- 4主要识别革兰阴性细菌脂多糖。TLR- 2则是识别细菌脂蛋白、革兰阳性细菌肽聚糖、脂磷壁酸和真菌发酵多糖,并与TLR- 1、TLR- 6或TLR- 10形成异二聚体[13]。在识别病原体相关配体后,TLR二聚体启动信号级联,导致促炎症细胞因子和抗菌肽的分泌,诱导干扰素刺激的基因(主要来自TLR- 2和TLR- 4)以及适应性免疫反应的激活。
除此以外,合并亚临床绒毛膜羊膜炎的PROM孕妇血清TLR- 2、TLR- 4水平进一步升高,且与亚临床绒毛膜羊膜炎的发生相关,检测母体血清TLR- 2、TLR- 4水平对亚临床绒毛膜羊膜炎有一定的预测效能,尤其是血清TLR- 4水平对于pPROM孕妇发生亚临床绒毛膜羊膜炎的预测效能较高(AUC>0.8)。亚临床绒毛膜羊膜炎没有表现出任何典型的感染症状,因此临床上较难诊断。血清生化标志分子因具有样本易获取、检测方便、诊断灵敏度高等优势,对早期诊断亚临床绒毛膜羊膜炎有重要的临床应用价值。感染与PROM之间有一种公认的临床联系,宫内细菌感染通过进入妊娠组织(如蜕膜、胎盘和胎膜)对妊娠构成重大威胁。胎膜很可能是上升感染的第一个定植组织,尽管大多数正常足月分娩胎膜中有细菌的迹象,但炎症与不良妊娠结局相关[14]。感染导致炎症的方式被认为是由先天性免疫模式识别受体(PRRs)介导的,例如TLRs。本研究中合并亚临床绒毛膜羊膜炎的PROM孕妇血清TLR- 2、TLR- 4水平较对照组孕妇升高,说明亚临床绒毛膜羊膜炎可能主要由含有TLR- 2的异二聚体或TLR- 4识别的病原体或微生物成分引起。Abrahams等[15]证实,虽然很多病原微生物都具有激活TLR- 2、TLR- 4的能力,但是对胎膜组织中TLR的表达影响有限,牙龈假单胞菌、革兰阳性金黄色葡萄球菌或大肠杆菌则可显著激活胎膜组织中TLR- 2和(或)TLR- 4的表达,并且与早产及绒毛膜羊膜炎有关。此外,病毒感染后可通过上调TLR- 4和TLR- 2共同受体TLR627的表达,激活滋养层细胞中TLR- 2和TLR- 4的表达。
综上所述,孕妇血清TLR- 2、TLR- 4水平升高与PROM以及合并亚临床绒毛膜羊膜炎有关,这主要反映了PROM孕妇胎膜组织中TLR- 2和TLR- 4的激活状态;并且检测血清TLR- 2、TLR- 4水平对于PROM孕妇合并亚临床绒毛膜羊膜炎有一定的早期预测价值。但是本研究仍存在一定的局限性,例如TLR在PROM和宫内感染中的免疫调控机制尚不完全明确;并没有根据致病菌类型的不同,对亚临床绒毛膜羊膜炎患者血清TLR- 2、TLR- 4水平的差异进行进一步分组分析。

