腹腔镜胆囊切除术联合腹腔镜胆总管切开探查术或内镜下逆行胰胆管造影术用于胆囊结石合并胆总管结石效果观察
李涛
在我国胆囊结石具有较高的发病率,且大多数胆囊结石患者合并胆总管结石[1]。胆囊结石合并胆总管结石主要临床表现为高烧不退、腹部剧烈疼痛[2],较常采用的治疗方式为手术清除结石。传统开腹手术对胆囊结石合并胆总管结石具有较高的结石清除率,但其创伤较大且并发症发生率高,因此术后恢复慢[3]。腹腔镜胆囊切除术(LC)联合腹腔镜胆总管切开探查术(LCBDE)与LC联合内镜下逆行胰胆管造影术(ERCP)均为治疗胆囊结石合并胆总管结石的微创手术,两种手术方式各有优势。为对比两种手术应用效果及价值,本研究探讨采用LC联合LCBDE 与LC联合ERCP 治疗胆囊结石合并胆总管结石的临床效果,现报道如下。
1 材料与方法
1.1 一般资料选取2017年2月~2020年2月我院诊治的胆囊结石合并胆总管结石患者86例作为研究对象。根据手术方式分为A组(LC联合LCBDE)和B组(LC联合ERCP)。A组43例,男23例,女20例;年龄32~75岁,平均(50.7±4.7)岁。B组43例,男20例,女23例;年龄34~73岁,平均(51.2±4.4)岁。两组患者性别、年龄等一般资料比较,差异无统计学意义(P>0.05)。本研究经医院伦理委员会审核批准。
1.2 纳入与排除标准纳入标准:①符合胆囊结石合并胆总管结石临床诊断标准,并经临床体征、腹部CT 及B超、磁共振胰胆管造影成像(MRCP)检查确诊[4];②无胆道手术史;③签署知情同意书。排除标准:①伴有恶性肿瘤、血液系统疾病者;②存在重要脏器(心、肾、肝等)严重功能不全者;③存在神经系统疾病、认知障碍、精神性疾病,治疗依从性差者;④不伴有其他胆管、胆源性疾病者。
1.3 方法
1.3.1 A组 患者取仰卧位,全麻,创建气腹,采用四孔方式切除手术。通过细针穿刺确定胆总管后,在胆总管前壁行0.5~1.0cm 的纵向切口;结合胆总管直径与炎症状况,选取直径合适的纤维胆道镜(12~16F);将纤维胆道镜从主操作孔处置入,仔细观察结石位置、直径、硬度以及数量后,再借助取石网篮与取石器将结石取出。根据手术具体情况将胆总管切口适当延长;若结石体积较大、嵌于胆总管下部或位于十二指肠乳头处,则先采用液电碎石术将结石击碎后再将其取净。最后采用纤维胆道镜对肝脏内部、外胆管等部位再次进行探查,结合胆管炎症、取石等具体情况决定是否采取胆总管一期缝合术或T 管引流。
1.3.2 B组 患者取左侧卧位或俯卧位,局麻或全麻后,将十二指肠镜经切口处置入;行ERCP 充分显示胆道解剖结构,结石位置、体积、数量等;再结合结石体积、部位决定采用击碎结石或是借助取石网篮、球囊等器械将其取出;若再次造影发现结石残留或出血等,则实施鼻胆管引流术;术后患者病情稳定2~5d后,再实施LC。
1.3.3 术后处理 A组:常规术后2~3d 将腹腔引流管拔除;术后4 周若进行造影时未检测到结石残留,则可将T 管拔除。B组:ERCP 术后对患者血液、尿淀粉酶等进行动态监测;给予患者静脉滴注加贝酯等蛋白酶抑制剂,与急性胰腺炎的处理原则一致。LC 术后处理方式与常规手术一致。嘱患者术后4周复诊,进行造影检测,进一步清除胆总管内部残留结石;根据具体情况决定是否需要再次行胆道镜手术。两组患者均随访6个月,行相关疗效评估。
1.4 观察指标①观察患者术前、术后1d 血清丙氨酸氨基转移酶(ALT)、碱性磷酸酶(ALP)变化。取晨时患者空腹下外周静脉血3ml,使用全自动生化分析仪(日本日立公司生产)检测ALT、ALP[5]。②观察治疗前后两组患者免疫功能指标。分别于治疗前、术后4d 取晨时空腹下患者外周静脉血5ml,通过流式细胞仪对免疫功能指标CD3+、CD4+、CD8+、CD4+/CD8+进行检测[6]。③观察两组患者疼痛情况及结石清除率。通过视觉模拟评分(Visual analogue score,VAS)对两组患者术后疼痛情况进行评估,量表分值为0~10分,得分与疼痛程度呈正比[7]; 结石清除判定标准为术后进行造影时无残留结石。④观察两组患者复发率。术后4 周对患者进行腹部CT及B超等检查,观察结石复发情况。⑤观察患者术后胆漏、急性胰腺炎等并发症发生情况。
1.5 统计学方法采用SPSS 22.0 软件进行统计学分析,计数资料以百分率表示,组间比较行χ2检验;计量资料以表示,组间比较行t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者ALT、ALP水平比较术前两组患者ALT、ALP水平对比差异均无统计学意义(P>0.05);术后两组患者ALT、ALP水平较术前均改善(P<0.05),但两组间比较差异无统计学意义(P>0.05),见表1。
表1 两组患者ALT、ALP水平对比(U/L,)
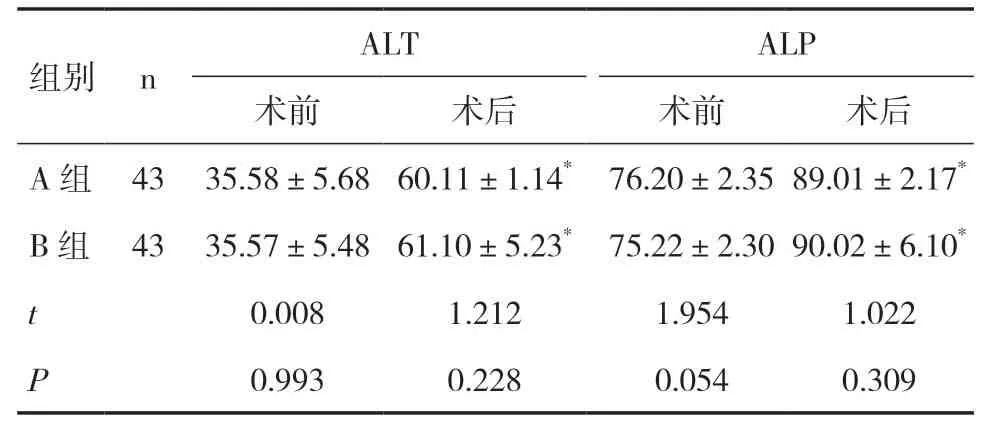
表1 两组患者ALT、ALP水平对比(U/L,)
注:与术前比较,*P<0.05
组别 n ALT ALP术前 术后 术前 术后A组 43 35.58±5.68 60.11±1.14* 76.20±2.35 89.01±2.17*B组 43 35.57±5.48 61.10±5.23* 75.22±2.30 90.02±6.10*t 0.008 1.212 1.954 1.022 P 0.993 0.228 0.054 0.309
2.2 两组患者免疫功能指标比较术前两组患者免疫功能各项指标比较差异无统计学意义(P>0.05);术后两组患者CD3+、CD4+、CD8+以及CD4+/CD8+水平较术前均改善(P<0.05),但两组间比较差异无统计学意义(P>0.05),见表2。
2.3 两组患者疼痛程度及结石清除、复发情况比较术前两组患者VAS评分比较差异无统计学意义(P>0.05);术后两组VAS评分较术前均明显下降(P<0.05),且A组优于B组,差异有统计学意义(P<0.05)。两组结石清除率分别为97.67%、93.02%,组间对比差异无统计学意义(P>0.05)。两组复发率分别为4.65%、20.93%,A组明显低于B组,组间对比差异有统计学意义(P<0.05),见表3。
2.4 两组患者并发症发生情况比较A组并发症发生率为6.97%,低于B组的23.25%,两组比较差异有统计学意义(P<0.05),见表4。
表2 两组患者免疫功能指标对比()
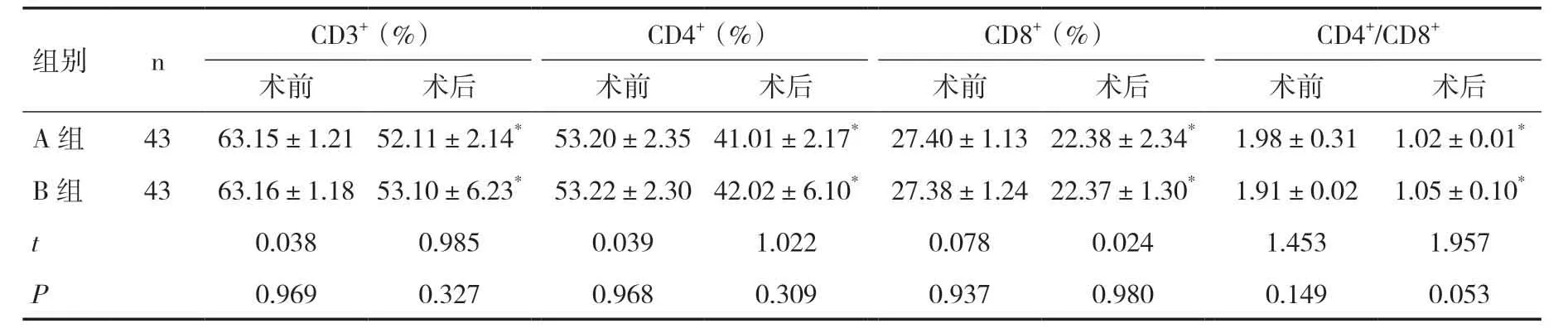
表2 两组患者免疫功能指标对比()
注:与术前比较,*P<0.05
) CD4+(%) CD8+(%)组别 n CD3+(%CD4+/CD8+术前 术后 术前 术后 术前 术后 术前 术后A组 43 63.15±1.21 52.11±2.14* 53.20±2.35 41.01±2.17* 27.40±1.13 22.38±2.34* 1.98±0.31 1.02±0.01*B组 43 63.16±1.18 53.10±6.23* 53.22±2.30 42.02±6.10* 27.38±1.24 22.37±1.30* 1.91±0.02 1.05±0.10*t 0.038 0.985 0.039 1.022 0.078 0.024 1.453 1.957 P 0.969 0.327 0.968 0.309 0.937 0.980 0.149 0.053

表3 两组患者VAS评分及结石清除、复发情况对比

表4 两组患者并发症发生情况对比[n(%)]
3 讨论
胆囊结石合并胆总管结石为肝胆外科常见疾病,其病情复杂多样,常伴有胆道炎、肝硬化等并发症,病情严重时可导致胆管癌[8]。随着胆道镜等微创技术的普遍应用,临床上对胆囊结石合并胆总管结石的手术方法也逐步趋向于微创化。微创手术给患者机体带来的创伤较小,且恢复速度较快,术后并发症发生率低,因此治疗效果较为理想[9]。
目前,胆囊结石合并胆总管结石患者的主要手术治疗方式为LC联合LCBDE 或ERCP,此两种术式均具有各自不同的优缺点[10]。相关研究表明,CD4+、CD8+等淋巴细胞对胆囊结石合并胆总管结石患者自身免疫的调节与稳定具有重要作用,其可促进患者术后康复[11]。分析本研究结果可知,术后两组患者免疫功能各项指标以及ALT、ALP水平均得到明显改善,组间比较差异无统计学意义(P>0.05),说明在治疗胆囊结石合并胆总管结石上,两种术式均具有较好的临床治疗效果,其原因为两种术式均属于微创手术,对机体的创伤较小,因此给患者机体带来的应激反应以及对其免疫功能的影响均较小。本研究结果显示,A组患者疼痛程度、复发率与并发症发生率均低于B组,原因为LC联合LCBDE 手术方式可完整保留患者十二指肠乳头括约肌的功能与结构,因此可有效降低术后感染与复发几率[12];此外,该术式可通过一次手术清除胆囊结石与胆总管结石,不需进行二次手术,有效减轻患者疼痛;术中未损伤Oddi 括约肌结构和功能,胆道正常开闭,减少胆肠反流,降低术后胰腺炎发生率,同时还有效避免因切开Oddi 括约肌对患者机体的远期影响。但由于LCBDE 对胆总管的基本结构造成了损伤,因此胆漏发生率较高;且术后对部分患者的胆总管采用了一期缝合方式,因无胆汁外置引流装置减压,故胆道内压较大,进一步增加了胆漏发生几率。LC联合ERCP 则是由内镜医师实施,而手术室与内镜介入室一般是分开的,因此,会出现一次住院两次手术的现象,增加了患者疼痛。此种手术较常出现的并发症为出血、急性胰腺炎等,主要是由于手术损坏了Oddi 括约肌生理功能,易导致肠液反流与胰液引流受限或造影剂注入速度过快等情况发生,从而引发胰腺炎、逆行感染;在取石时,因需要借助取石网篮进行取石,网篮需多次进出胆管,会对胆管壁产生反复性摩擦,从而刺激胰管,进一步引发胰腺炎;同时,肠液反流会损伤患者胆管自然的防御系统,若细菌在胆管处定植,则会引发急慢性胆管炎,进而导致结石再次复发;长时间胰液引流受限易导致患者胆道出现反复性感染与结石复发[13]。本研究结果显示,两组患者结石清除率差异无统计学意义(P>0.05),其原因为LC联合LCBDE 基于胆道镜的直视视角下,可将结石及其碎石彻底清除;LC联合ERCP 在取石上虽具有局限性,但其融合了柱状球囊扩张与碎石等先进技术,可解决直径小于15mm 的胆总管结石,因此取石成功率较大,结石清除率较高,此结果与何恒正等[14]研究结果一致。结合LC联合LCBDE 的优势与缺陷可知,该术式更适用于治疗体积大或数量多的胆总管结石,尤其是需要保留Oddi 括约肌功能的中青年患者;而LC联合ERCP 术式则主要适用于老年、原因不明的阻塞性黄疸合并肝外胆管梗阻的患者[15]。
综上所述,胆囊结石合并胆总管结石患者采用LC联合LCBDE 或LC联合ERCP 手术方式进行治疗,均可获得显著的临床治疗效果,虽然LC联合LCBDE 术式并发症发生率及复发率较低,但两种手术方式均具有各自不同的优缺点,因此,在临床治疗中需要结合患者实际病情、施术者技术、手术条件等因素,选择最佳的微创治疗方案,才可获得较为理想的治疗效果。

