左乙拉西坦治疗新生儿难治性惊厥的临床疗效及影响预后的相关因素
苏丽娜,李文琳,陈彩华,杜积昌
(1.海南省妇女儿童医学中心,海南海口 570100;2.海南现代妇女儿童医院,海南海口 571100)
新生儿惊厥是中枢神经系统疾病或功能失常的一种临床表现,由于新生儿神经系统内抑制性及兴奋性发育不平衡,易导致惊厥发作。新生儿惊厥发作时,使用抗惊厥药物治疗可在一定程度上保护神经系统[1-2]。目前,临床上批准使用的抗惊厥药物较少,使用抗惊厥药物时应密切关注不良反应发生情况。苯巴比妥在新生儿惊厥治疗中使用频率较高,不仅可降低脑代谢率还能控制惊厥发作频率,但长期使用可导致患儿出现认知功能障碍[3]。左乙拉西坦对神经系统具有保护作用,在新生儿体内的半衰期长于大龄儿童及成人,具有较高分布容积及较低清除率。新生儿难治性惊厥多为反复惊厥发作,对抗惊厥药物反应较差。近年来,国内外研究中有较多关于左乙拉西坦治疗新生儿惊厥的临床报道,但其应用于难治性惊厥的研究较少。因此,本研究进一步探讨了左乙拉西坦对新生儿难治性惊厥的临床疗效。
1 资料和方法
1.1 一般资料
选取2016年4月至2018年3月海南省妇女儿童医学中心新生儿病房通过多导联视频脑电图确诊的惊厥新生儿80例,患儿均为使用过2种及以上抗惊厥药物治疗后无法控制惊厥的发作。其中足月儿75例,早产儿 5例。正常体质量儿68例,低出生体质量儿7例,巨大儿5例。
1.2 惊厥的临床诊断
根据是否出现突然面色及意识改变、肌张力升高、异常呼吸节律、异常面部活动及肢体活动,对新生儿是否存在惊厥进行初步诊断。根据患儿病情轻重进行体格检查及影像学检查,包括头颅CT、脑电图(EEG)、血常规及血糖水平检测等。全面检查包括新生儿发育情况、胎龄、营养状况、是否出现黄疸和皮疹、神经系统特征及头颅大小等。对患儿发生惊厥的原因进行具体判断,若惊厥发生在生后<24 h,可能由脑出血或低血糖所致;若惊厥发生在生后24~72 h,可能由低血钙、低血糖、颅内出血或低镁血症所致;若惊厥发生在生后>72 h,则应重点考虑是否由化脓性脑膜炎、核黄疸、病毒性脑炎所致。80例患儿均进行了血清生化检测,45例接受头颅CT检查,35例接受头颅核磁共振检查。其中低血钠 12例,低血糖14例,低血钙14例,蛛网膜下腔出血、硬膜下出血31例,轻、中、重度缺氧缺血性脑病12例。多导联视频脑电图监测发现50例患儿为典型临床惊厥发作,有惊厥波发放而无惊厥发作30例。
1.3 纳入标准和排除标准
1.3.1 纳入标准 (1)均符合上述惊厥临床诊断;(2)症状发作时使用1~2剂负荷剂量苯巴比妥治疗无效并继续临床发作者[4];(3)入院后出现双眼上翻、面色口唇发绀、口吐白沫、四肢强直或痉挛抖动[5]。
1.3.2 排除标准 (1)胎龄<37周;(2)体质量<2.5 kg;(3)因低血钙、低血镁及低血糖等电解质紊乱导致的惊厥发作。
1.4 治疗方法
所有患儿均给予左乙拉西坦口服液[优时比(珠海)制药有限公司,国药准字J20160060,150 mL∶15 g)]滴管缓慢喂入。急性发作期首次剂量左乙拉西坦按 30 mg/kg一次性口服给药,若首次给药8 h后仍出现轻重不一的发作,则根据首次剂量追加10 mg/kg,若首次给药或第2次给药后无发作,则在给药8~12 h后按每次15 mg/kg,2次/天维持,3个月为一个周期对持续无发作患儿进行视频脑电图复查,逐渐减少左乙拉西坦剂量,若后期临床症状未好转,则根据病情更换药物或加大药物剂量。
1.5 观察指标
1.5.1 临床疗效 参考相关文献[6]评价临床疗效。无效:临床体征及症状无改善甚至加重,惊厥发作次数减少率<50%;有效:临床症状及体征一定程度改善,惊厥发作次数减少率50%~<75%;显效:临床症状及体征明显改善,惊厥发作次数减少率75%~<90%;完全控制:惊厥发作次数减少率≥90%。惊厥发作次数减少率=(治疗前发作次数-治疗后发作次数)/治疗前发作次数×100%,总有效率=(有效例数+显效例数+完全控制例数)/总例数×100%。
1.5.2 预后 随访至1岁,通过询问病史、体格检查及脑电图检查对患儿发育情况进行评价。预后正常:患儿发育正常,无合并神经系统并发症;预后不良:随访过程中患儿发生发育落后、癫痫及死亡等。脑电图表现分为重度异常及非重度异常,脑电图重度异常是指与实际胎龄不符合,背景活动不连续,局灶性或一侧性呈现周期性放电,半球间为不对称或过度不同步情况占比>50%。
1.6 统计学方法
2 结果
2.1 临床疗效
随访至1岁,80例患儿中治疗无效18例,有效3例,显效10例,完全控制49例,总有效率77.5%。将治疗有效患儿纳入预后良好组(n=62),治疗无效患儿纳入预后不良组(n=18)。
2.2 不良反应
随访期间及惊厥发作急性期,所有患儿均未发现与原发病不一致的胃肠道、精神行为、肝肾功能、意识状态及呼吸循环等实验室指标或临床异常表现。
2.3 影响新生儿难治性惊厥预后的单因素分析
影响新生儿难治性惊厥预后的单因素分析结果显示,惊厥发作持续时间≥15 min、脑电图重度异常、脑结构发育异常、先天性代谢性疾病、惊厥家族史及惊厥每日发作均是预后不良的相关因素(P<0.05),患儿性别与预后无相关性(P>0.05),见表1。
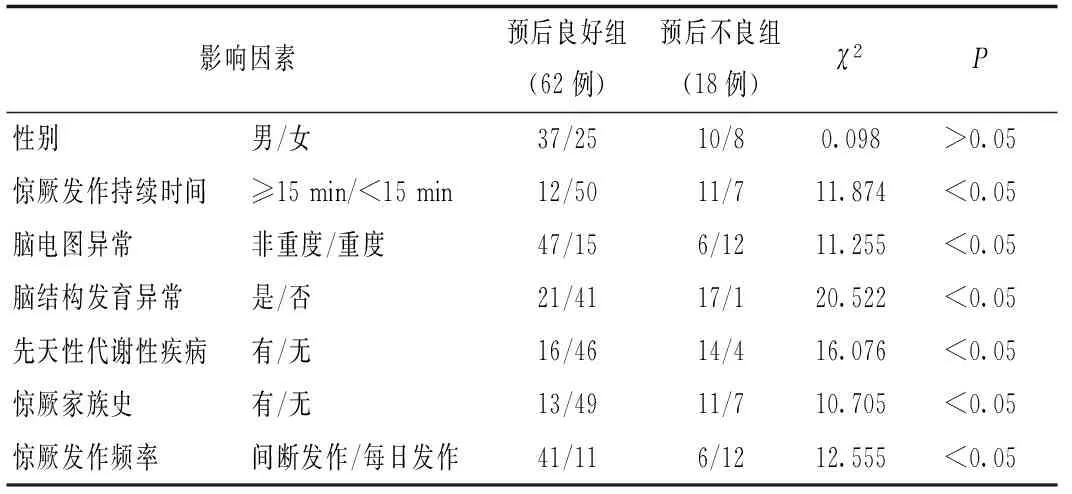
表1 影响新生儿难治性惊厥预后的单因素分析 例
2.4 影响新生儿难治性惊厥预后的多因素Logistic回归分析
以单因素分析中有意义的指标为自变量进行二分类多因素Logistic回归分析,结果显示脑电图重度异常及惊厥每日发作均为影响新生儿难治性惊厥预后的独立危险因素(P<0.05),见表2。

表2 影响新生儿难治性惊厥预后的多因素Logistic回归分析
3 讨论
新生儿惊厥是新生儿神经系统中较常见的一种疾病,因预后不良及治疗困难为临床带来了极大挑战。目前虽能应用连续视频脑电监测技术诊断新生儿惊厥,但由于疾病在临床表现、治疗效果及病因等方面存在较大差异,明确药物治疗标准还需进行大量的定性及定量分析[7]。本研究参考儿童难治性惊厥的概念,纳入使用 2种及以上抗惊厥药物治疗后无法控制惊厥发作的新生儿为研究对象,并将其命名为难治性惊厥新生儿[8]。新生儿惊厥发作可增加新生儿迟发性癫痫的风险,因此对新生儿维持稳定的生命体征及纠正代谢紊乱等具有重要意义。有研究[6]显示,左乙拉西坦治疗惊厥对未成熟脑的突触发育不会造成影响,且左乙拉西坦在有效控制惊厥发作的同时还可对神经元发挥保护作用。
有研究[9]显示,应用左乙拉西坦治疗新生儿惊厥,无论疗程长短、剂量高低均为安全、可耐受的,即使可能出现嗜睡症状,但也是短暂且可消除的。相关研究[10]表明,左乙拉西坦可中度抑制一种特异性高压活化的N型钙离子通道,还可解除锌离子及β-咔啉对GABA及谷氨酸门控通道抑制,一定程度上增强对中枢的抑制作用。但关于左乙拉西坦治疗难治性惊厥的作用机制尚不明确。本研究结果显示,左乙拉西坦治疗80例难治性惊厥新生儿的总有效率为77.5%,且未发现严重不良反应,提示左乙拉西坦治疗难治性惊厥新生儿具有较高的安全性,与欧树婵等[10]研究结果一致。有研究[11]显示,左乙拉西坦口服吸收完全,生物利用度近100%,血浆蛋白结合率<10%,给药后可较快达峰值,迅速穿透血脑屏障分布于前脑皮质细胞外液及海马部位,进而有效抑制惊厥放电作用。患儿应用左乙拉西坦治疗后血常规、胆红素、丙氨酸氨基转移酶、尿素氮及肌酐等均无显著变化[12]。本研究也未观察到左乙拉西坦所致呼吸系统不良反应,如咳嗽、心率及血压改变或鼻炎等。但本研究纳入样本量较小,且未详细分析给药剂量,后期将针对给药剂量设计更详细的流程图进行相应研究。
对患儿预后进行多因素分析,结果显示每日惊厥发作是影响患儿预后的独立危险因素,每一次惊厥发作对机体都是一个耗氧及耗能过程,惊厥频繁发作可增加机体能量消耗,失代偿的缺氧及酸中毒均可导致脑损伤,并导致患儿出现神经系统后遗症。兴奋性神经递质分泌增加可导致神经递质堆积,进一步对神经元突触后轴浆及轴突造成严重损伤。Hannah C G等[13]在动物实验中发现,若小鼠出现反复惊厥发作,将导致较高病死率及机体发育落后,主要为神经递质发育异常所致。早期神经递质发育的特殊性或不成熟脑组织均为新生儿易出现惊厥的主要原因,也更易导致新生儿治疗后出现并发症。本研究结果显示,脑结构发育异常是影响患儿预后的独立危险因素。新生儿由于大脑皮质功能发育不完全,皮层细胞分化不全面,神经髓鞘形成未完全,皮层抑制功能及分析功能较差,兴奋易扩散,血脑屏障功能差导致各种毒素易进入脑组织[14]。此外,新生儿脑血管自主调节功能不成熟,这种代偿性的脑血流增加可对血管床造成损伤,导致颅内出血或血性脑梗死,是惊厥性脑损害的结局。因此,新生儿期难治性惊厥常因脑内能量供应衰竭,导致神经元死亡,发生脑损伤,从而影响患儿预后。
综上所述,左乙拉西坦治疗新生儿难治性惊厥安全性较高,脑结构发育异常及每日惊厥发作均为影响新生儿难治性惊厥预后的独立危险因素。

