炎症性肠病专业护士循证护理能力现状与影响因素分析
林梦月 陈亚梅 曹品娟 朱姗姗 陈伟仙 孙素亚
(1.同济大学医学院,上海 200092;2.上海市第十人民医院,上海 200072;3.复旦大学附属华山医院北院,上海 201907)
炎症性肠病(Inflammatory bowel disease,IBD)是一组病因不明的慢性非特异性肠道炎症性疾病;分为溃疡性结肠炎 (Ulcerative colitis,UC)和克罗恩病 (Crohn’s disease,CD)。该病尚无根治方法,并发症较多且严重,具有终身复发性。近年来,我国IBD的患者数量急剧增加,病情复杂,护理问题日益增多。IBD专业护士在患者的诊疗、管理、教育、和随访中具有重要作用[1],护士其工作的复杂性、特殊性、专业性逐渐发展,因此经验护理日渐无法满足临床需求,更加科学、专业的护理决策迫切需要应用到临床工作中。循证实践(Evidence-based Practice,EBP) 是护理人员在计划其护理活动过程中,审慎地、明确地、明智地将科研结论与其临床经验以及患者愿望相结合,获取证据,作为临床护理决策依据的过程。EBP与日常护理相结合可以提高患者的治疗效果,改善护理质量,提高护理的成本效益[2-4]。循证护理能力是护士在完成循证护理实践活动过程中,为履行全部工作角色而具备的循证护理知识、技能、判断力、态度和价值观的整合[5]。循证护理能力是推动循证实践发展的核心能力[6]。因此,科学、持续性的开展循证护理实践,对提高IBD专业护士的循证护理能力尤为重要。目前,评价护士循证护理能力的研究主要集中在医院全体护士[7-9],而IBD专业护士循证护理能力的报道未见。本研究调查IBD专业护士的循证护理能力现状,并分析影响因素,旨在为提高IBD专业护士循证护理能力提供理论依据,为后期开展证据转化项目夯实基础。
1 对象与方法
1.1研究对象 采用目的抽样的方法,选择上海市11家三级甲等医院收治IBD患者病区中工作的207名护士为研究对象。纳入标准:(1)在消化科工作≥5年。(2)IBD患者护理经验≥3年。(3)病区收治IBD患者300~1 500例/年。(4)自愿参加本研究。排除标准:外出进修、学习、请假的护士。
1.2调查方法 由研究者本人向消化科护士长说明研究目的,获得护士长的支持,由研究者向同意调查的护士进行现场解释和指导,详细说明调查的目的、意义、填写的注意事项等,同时承诺保密和匿名。调查问卷要求调查对象本人如实填写,当场发放并收回。如有缺项漏项,当场询问护士并填写。共发放问卷220份,有效问卷207份,有效回收率94%。
1.3调查工具
1.3.1一般资料问卷 采用自制问卷,内容包括婚姻状况、年龄、工作时间、现阶段学历、技术职称、现任职务、工作性质、工作压力、对护理专业的态度、是否接受过系统的循证护理培训、科研经历、是否参加过循证实践活动、对循证护理的了解程度、是否认为临床护理工作有必要开展循证护理、工作中是否尝试过循证护理实践。
1.3.2循证护理能力评定量表 由王旖磊等[10]编制,包括证据检索及评价能力(条目1~7)、证据整合能力(条目8~12)、证据传播能力(条目13~15)、情景评估及证据应用能力(条目16~23)共4个维度23个条目。各条目采用Likert 5 级评分,从“不清楚”“完全不符合”“基本不符合” “基本符合”至“完全符合”分别赋值0~4分,满分92分,分值越高表示循证护理实践能力水平越高。量表各维度的Cronbach′s α系数在0.855~0.916,总量表的Cronbach′s α系数为0.951。
1.4统计学方法 采用SPSS 21.0软件进行数据录入和分析。根据数据的分布情况采用均数、标准差、构成比、中位数、四分位数等进行一般描述;采用秩和检验进行单因素分析,采用多重线性回归进行多因素分析,采用逐步回归法进行自变量筛选。以P<0.05为差异有统计学意义。
2 结果
2.1一般资料 207名炎症性肠病专业护士,以女性为主;年龄20~50(30.16±6.08)岁;工作时间3~30(8.50±6.77)年。
2.2IBD专业护士循证护理能力得分情况 见表1。
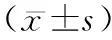
表1 IBD专业护士循证护理能力得分情况 分
2.3IBD专业护士循证护理能力的单因素分析 见表2。

表2 IBD专业护士循证护理能力的单因素分析(n=207)

续表2 IBD专业护士循证护理能力的单因素分析(n=207)
2.4影响IBD专业护士循证护理能力的因素 以IBD专业护士循证护理能力总得分为因变量,以单因素分析中有统计学意义的变量(现阶段学历、现任职务、对护理专业的态度、是否接受过系统的循证护理培训、有无科研经历、是否参加过循证护理实践、对循证护理的了解程度、认为临床工作开展循证实践的必要性、工作中是否尝试过循证护理实践)为自变量,采用多重线性回归分析,采用逐步回归法进行自变量筛选,自变量赋值,见表3。由表3结果显示,是否参加过循证护理实践,是否尝试过循证护理实践进入2个变量回归方程,解释总变异的25.1%,见表4。

表3 IBD专业护士循证护理能力影响因素的逐步多重线性回归分析的自变量赋值方法

表4 IBD专业护士循证护理能力影响因素多重线性回归方程
3 讨论
3.1IBD专业护士循证护理能力现状 本研究显示,IBD专业护士循证护理能力总分为(51.03±25.67)分,条目均分为(2.22±1.12)分,低于总分92分的60%(55.32),低于王旖磊等[6]的研究(54.39 ± 16.77)分,说明IBD专业护士的循证护理能力处于较低水平,亟待提高。究其原因:研究的调查对象不同。王旖磊的调查对象为接受过循证护理培训的护士(护士接受过循证护理课程,讲座、研讨会、论坛等,或参与过循证护理实践项目。),具有较好的循证护理基础。而本研究只有61.8%的护士接受过系统的循证护理培训,但只有16.9%对循证护理比较了解,表明IBD专业护士参与循证护理培训较少,培训效果不佳,培训质量还有待商榷。王旖磊[6]调查对象的职务主要为护士长及以上。本研究中77.8%的职务为护士。Thorsteinsson等[11]、Egered等[12]研究表明,护士长,行政护士和教育工作者比临床护士更熟悉EBP。职务较高的护士研究经历相对较多,具有较强的综合能力、临床经验、知识水平和机会学习循证护理,进行循证护理实践的难度相对其他临床护士小。IBD患者需要终身的治疗和管理,IBD专业护士除了熟练掌握IBD的基础护理,需要评估和提供循证护理计划,并为IBD患者提供实用信息、教育和情感支持。IBD患者的随访被认为是IBD专科护理的关键要素,通过随访解决患者的有关治疗、上学、就业、饮食、疼痛、生育、疲劳等问题[13]。要求IBD专业护士拥有扎实的临床技能,提供循证医疗的能力,护理研究能力强,高水平的循证护理能力等。目前,本研究对象的循证护理能力不高,亟待提高IBD专业护士循证护理能力,使护士能够真正将科学的证据与临床护理相结合,为IBD患者提供科学的、专业化的护理,真正推进IBD专科护理发展。
3.2IBD专业护士循证护理能力的影响因素分析
3.2.1是否参加过循证护理实践 本研究显示,参加过循证护理实践的IBD专业护士循证护理能力得分更高(P=0.003)。79.7%IBD专业护士未参加过循证护理实践,与Dalheim等[14]的研究相似。循证护理实践是学习循证护理知识、流程步骤、研究技能的重要途径。缺乏实践,使循证护理处于理论层面,无法对IBD相关证据进行分析、评价、总结、转化,从而提升IBD专业护士的循证护理能力。且83.1%的IBD专业护士对循证护理不了解。现阶段国内IBD专科护士发展不成熟,专业护士需参加额外的IBD专科护士培训,且需掌握疾病相关知识和技能,能够进行身体评估、内镜检查的执行和解释、监测、监督、教育患者,可以识别患者心理状况并及时采取措施,导致其缺乏时间和精力参加循证护理实践,从而影响循证护理能力。IBD专业护士随访过程中,长期与患者和家属接触,产生情感共鸣对其情绪造成一定影响,易出现共情疲劳[15]。护士持续维持这种状态,将干扰其工作能力,影响职业认同感,降低其参加EBP的积极性,进而限制其循证护理能力的提升。且循证护理在我国起步较晚,国内医院的循证护理文化建设尚未成熟,临床护士缺乏获取循证护理知识的机会。实施护理杂志俱乐部、举办循证护理会议、强化循证实践工作坊和持续的EBP技能培养活动、组成EBP导师计划可以促进护士感知EBP文化,实施EBP和提高护士的循证护理能力[16-18]。建议组织层面,医院大力支持发展循证护理,建立循证护理委员会,定期组织循证护理培训,对有研究成果的护士进行奖励等。护理管理者充分发挥领导作用,建立护理杂志俱乐部。护士长组建IBD循证护理讨论组,鼓励和督促IBD专业护士围绕IBD评估、诊断、治疗、监测、免疫抑制剂、生物制剂等药物特殊配制及浓度、不良反应的检测、饮食指导、家庭肠内营养的管理、运动、心理护理、并发症护理、对患者自我管理的教育等开展EBP,提高IBD的护理质量。
3.2.2工作中是否尝试过循证护理实践 本研究显示,工作中成功完成EBP的IBD专业护士,其循证护理能力得分更高(P<0.001)。只有3.4%的护士成功完成EBP,IBD专业护士循证实践成功经验匮乏。80.5%的IBD护士认为在临床工作中开展循证实践是必要的,但只有9.7%的护士在工作中尝试过循证实践,护士对循证护理的认可度较高,执行度不高。Melnyk等[19]的研究表明大多数护士和临床医生没有一直参与循证医学。对循证实践的积极态度和更坚定的信念与EBP相关联[20]。护士有坚定信念实施EBP,在实践过程中遇到困难,毅力和执行力更强,易于完成EBP项目。成功结项,可以提高护士开展EBP的信心和积极性,增强护士对循证护理和职业认同感。工作中尝试过EBP,IBD专业护士的书面表达和科研能力增强,促进其循证护理能力的提高,同时锻炼了沟通能力,提高其领导能力,团队合作能力。开展EBP需要团队合作,循证团队内部信任和团结对促进和支持循证实践有重要作用[21],成员之间的信任可以减少实践障碍,有利于交流合作。且普通IBD专业护士组建EBP团队的阻碍因素较多,存在领导力不足,缺乏领导者的权威等,需要同事和领导的支持[22]。建议护理管理者,培养IBD循证护理骨干,挑选具有EBP成功经验、较高学历和临床经验丰富的护士,参加国内外的循证实践培训。根据护士意愿,组建炎症性肠病EBP团队,邀请院校、护理部或其他科室的循证护理专家,指导和监督项目进程。涉及多部门的循证实践项目,寻求护理部的支持,联合其他部门,促进实践项目开展,提高IBD专业护士的循证护理能力。
4 小结
IBD专业护士循证护理能力处于较低水平,亟待提高。是否参加过循证护理实践活动,工作中是否尝试过循证护理实践,是IBD专业护士循证护理能力的主要影响因素。建议通过系统的循证护理培训、积极开展循证护理实践项目等,提高炎症性肠病专业护士的循证护理知识水平,增强循证护理意识和信念,从而提高IBD专业护士的循证护理能力。

