联合用药镇痛在肝破裂出血肝切除术中的应用研究*
邱 琰,廖建梅,常启佳,陈 姝,马宽生,刘 蕾△
(陆军军医大学第一附属医院:1.肝胆外科研究所;2.护理部,重庆 400038)
高空坠落和交通事故等各种安全事故造成的肝破裂出血约占各种腹部外伤的15%,是肝胆外科创伤中的常见类型[1-2]。KATAYAMA等[3]报道术后数天到数周是肝破裂出血患者死亡的3个高峰时段之一,特别是在伴有严重的并发症发生时。安全有效的镇痛不仅能降低患者术后疼痛恐惧感,提高患者舒适度,还能促进患者早期下床活动、有效咳嗽咳痰及降低术后并发症发生率,使患者康复速度得到提升[4]。阿片类药物是目前外科临床的主要镇痛药物,虽然镇痛效果良好,但其抑制肠道功能恢复、恶心、呕吐及抑制呼吸等不良反应影响患者术后康复进程[5]。联合用药镇痛模式应用不同机制的镇痛药物或(和)多种镇痛方法控制疼痛,因减少阿片类药物的使用而减轻药物毒副反应,使患者术后应激反应症状得到改善[6]。本项目比较单一使用阿片类镇痛药物地佐辛持续镇痛泵泵入与联合用药镇痛(地佐辛持续镇痛泵泵入、静脉推注帕瑞昔布钠和口服塞来昔布3药联合)两种镇痛方式对患者的镇痛效果和术后恢复情况,旨在为肝胆外科术后镇痛方案研究与应用提供资料,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年6月至2019年6月50例肝破裂出血患者为研究对象。按照入院手术顺序编号,采用单双号分组法将其平分为联合用药镇痛组和传统模式镇痛组,每组25例。联合用药镇痛组男23例,女2例,年龄29~51岁,平均(30.85±6.02)岁;Moore氏分级方法:Ⅲ级损伤10例,Ⅳ级损伤8例,Ⅴ级7例;损伤原因:锐器伤4例,高处坠落损伤5例,硬物砸伤6例,因车祸损伤10例;手术方式:肝动脉结扎3例,不规则肝切除术15例,肝破裂修补联合动脉结扎手术7例。传统模式镇痛组男22例,女3例,年龄26~50岁,平均(30.24±6.69)岁;Moore氏分级方法:Ⅲ级损伤11例,Ⅳ级损伤8例,Ⅴ级6例;损伤原因:锐器伤3例,高处坠落损伤5例,硬物砸伤6例,车祸损伤11例;手术方式:肝动脉结扎3例,不规则肝切除术14例,肝破裂修补联合动脉结扎手术8例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。所有患者均签署知情同意书并得到医学伦理委员会的批准[批件号:2016年科研第(21)号]。
1.2 方法
1.2.1镇痛方式
所有患者均采用静吸复合全身麻醉下行开腹手术。术中均采用注射用瑞芬太尼3 mg靶控输注镇痛。传统模式镇痛组则常规留置静脉自控镇痛(PCA)泵镇痛(每日含地佐辛20 mg+0.9%生理盐水100 mL)6 mL/h,24 h持续泵入。联合用药镇痛组方式如下:(1)术后当天回病房后留置静脉PCA泵镇痛(每日含地佐辛20 mg+0.9%生理盐水100 mL)3 mL/h,24 h持续泵入;当天20点予0.9%生理盐水2 mL+注射用帕瑞昔布钠40 mg静脉注射。(2)术后第1、2天维持PCA泵+帕瑞昔布钠40 mg静脉注射,每12小时1次。(3)第3天停止维持PCA泵,只给予帕瑞昔布钠40 mg静脉注射每12小时1次。(4)术后第4天改为按需口服塞来昔布镇痛药直到出院或达到准备出院时间(TRD)。两组患者术后使用PCA泵镇痛时均未静脉推注首次负荷量。
1.2.2观察指标
(1)视觉模拟评分法(VAS)评分[7]:责任护士由科室集中培训,熟练掌握VAS评分标准后分别在术日21点、术后1、2、3、4 d上午9点记录患者VAS评分。评分标准如下:无疼痛记为0分,镇痛效果优;1~3分记为轻度疼痛,表示镇痛效果良好;4~6分记为中度疼痛,表示镇痛效果一般;7分以上记为重度疼痛;表示镇痛效果差;难以耐受的疼痛记为10分,镇痛无效[8]。(2)术后恢复观察指标:患者术后首次离床时间、排气时间、排便时间、进食流质时间。(3)镇痛不良反应指标:呼吸抑制、消化性溃疡、恶心呕吐、眩晕、尿潴留。(4)术后并发症观察:出血、胆漏、胸腔积液、肝衰竭、感染。
1.3 统计学处理
2 结 果
2.1 两组VAS评分比较
联合用药镇痛组术后各时间点VAS评分低于传统模多镇痛组,手术日21点及术后1、2、3、4 d差异均有统计学意义(P<0.05),见表1。
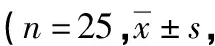
表1 两组VAS评分比较分)
2.2 两组术后恢复指标比较
联合用药镇痛组术后首次离床时间、排气时间、排便时间和首次流质时间均早于传统模多镇痛组,差异有统计学意义(P<0.05),见表2。
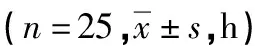
表2 两组术后恢复指标比较
2.3 两组镇痛用药不良反应发生情况比较
联合用药镇痛组恶心呕吐及总不良反应发生率低于传统模式镇痛组,差异有统计学意义(P<0.05),见表3。
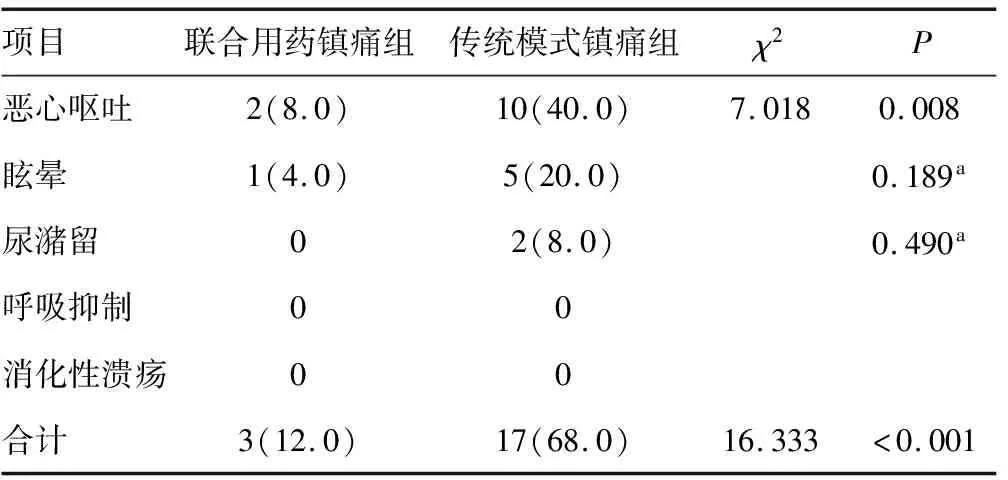
表3 两组镇痛用药不良反应发生情况比较[n=25,n(%)]
2.4 术后并发症发生情况
术后10 d两组均无并发症发生。
3 讨 论
术后疼痛作为外科手术的并发症,影响患者术后恢复程度和心理应激状态,是临床外科研究热点[9]。美国疼痛学会、区域阻滞与疼痛医学学会和麻醉科医师学会于2016年联合发布术后疼痛管理指南提出围术期疼痛管理的核心是多模式镇痛,选用包括阿片类药物和非甾体抗炎药(NSAIDs)等多种镇痛药物进行术后镇痛[10]。
当前,我国使用联合用药药物进行术后镇痛的比例仍然较低。张波等[11]在一项对全国51家三甲医院的术后镇痛药物使用情况的调查中发现,5 092例成年患者术后3 d仅16.20%的患者使用联合用药镇痛治疗,40.28%仅使用非阿片类的其他镇痛药物,43.52%患者仅依靠阿片类药物进行术后镇痛。为促进患者的术后快速康复,理想的术后镇痛药物应在保证镇痛效果的前提下药物用量相对较少、对胃肠功能不抑制、并发症发生率不因镇痛而增加[12]。肝胆外科手术特殊,特别是急性创伤引起的肝破裂出血。该类患者因行急诊手术,术前未进行有效镇痛,提高患者痛阈,加之巨大创伤引起的急性疼痛,因此引起术后急性刺激性疼痛的因素较多,若处理不当易转变为慢性疼痛,造成不良后果[13]。对该类患者更应重视其疼痛管理。
本研究结果显示,联合用药镇痛组患者从术后当天至第4天所有观察点的VAS评分均明显低于传统模式镇痛组,说明联合用药镇痛的效果明显优于常规的单一地佐辛泵入镇痛。地佐辛是通过部分激动/拮抗μ-阿片受体及与κ-/δ-阿片受体相互作用而镇痛的阿片受体激动剂/拮抗剂混合体[14],于2009年进入国内临床应用,2018年占中国麻醉镇痛药市场份额第一,是应用最为广泛的阿片类镇痛药。ZHOU等[15]通过meta分析证实地佐辛对术后镇痛确实有效,但其具有阿片类药物的呼吸抑制作用及恶心、呕吐等胃肠道不良反应。帕瑞昔布钠是高选择性环氧化酶-2(COX-2)抑制剂的NSAIDs,它能透过血脑屏障,可同时抑制周围及中枢系统COX-2的表达,降低前列腺素E2的大量合成,在外周与中枢同时作用提高痛阈,达到良好的术后镇痛作用,但NSAIDs特有的封顶效应使其单独应用于大手术时镇痛效果不理想[16]。本课题组于术后当日20点静脉注射帕瑞昔布钠40 mg,21点做VAS评分时联合用药镇痛组患者镇痛感受明显优于传统模式镇痛组,虽然PCA泵中地佐辛的用量只有传统模式镇痛组的一半(3 mL/h)。这是因为帕瑞昔布钠可在静脉注射23~39 min后产生临床意义的镇痛,2 h达到高峰,镇痛效应在6~12 h均可维持[17],结果显示地佐辛与帕瑞昔布钠联合使用镇痛作用呈现协同或相加效应,有效地降低了患者的疼痛感受。联合用药镇痛组的患者平均比传统模式镇痛组的患者术后首次离床时间提前近1 d,排气时间、排便时间和首次进流质时间提前约2 d,说明联合用药镇痛方案因加用帕瑞昔布钠和塞来昔布,降低了阿片类药物的使用剂量,从而降低了由阿片类药物使用所带来的相关不良反应,既保证了镇痛效果,又加速了患者术后康复进程,还将对提高床位周转率,节约医疗资源产生积极作用。总的镇痛相关不良反应发生率及恶心呕吐的发生率,传统模式镇痛组均明显多于联合用药镇痛组,这可能是因为帕瑞昔布钠仅微弱地抑制COX-1表达,本身对胃肠道的影响较小[18],且联合用药镇痛组地佐辛用量减半后阿片类药物不良反应恶心呕吐的发生率也随之降低,患者术后胃肠功能恢复较快。两组患者均未出现呼吸抑制、消化性溃疡等严重不良反应,其原因可能是由于地佐辛对 μ 受体和 κ 受体只有部分激动作用,所以它的呼吸抑制发生率低于纯 μ 受体激动剂,如吗啡和芬太尼等[19]。
综上所述,联合用药镇痛对于肝破例出血急诊行肝切除术后患者的镇痛效果满意,术后恢复快,具有明显优势。医护人员可在此研究证据的基础上,进一步探索临床镇痛有效方法,更好地管理术后疼痛,为患者的术后快速康复提供基础。

