SPI指导镇痛在老年患者PFNA中的应用研究*
刘 苏,李笑笑,吕雪莉,蒋振菲,聂心蕊
(1.徐州医科大学附属医院麻醉科,江苏徐州 221000;2.徐州医科大学麻醉学院,江苏徐州 221004)
股骨粗隆间骨折多发生于老年人群[1],股骨近端防旋髓内钉固定术(proximal femoral nail antirotation,PFNA)是其早期主要治疗手段之一[2]。因常常合并多系统疾病,老年患者行PFNA时麻醉管理难度和风险较大。由于缺乏可靠的术中镇痛程度监测指标,镇痛不足或过深容易引起血压剧烈波动,增加了术后并发症的发生率,影响老年患者的预后[3]。手术体积描记指数(surgical pleth index,SPI)是基于外周末梢脉搏波幅度及心跳间隔,用于衡量全身麻醉中外科刺激的相对量化的评价指标[4]。GRUENEWALD等[5]研究显示,和传统给药方法比较,依据SPI指导镇痛可降低术中舒芬太尼用量。本课题组一项研究发现,SPI指导镇痛可缩短胆囊切除术患者苏醒及出恢复室时间。基于此,本研究旨在探讨SPI指导镇痛对行PFNA老年患者术中血流动力学变化及术后24 h恢复质量的影响,为临床实践提供理论指导,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年2—12月徐州医科大学附属医院60例择期行喉罩全身麻醉的PFNA老年患者为研究对象。纳入标准:(1)术前确诊为股骨粗隆间骨折需行PFNA;(2)年龄大于或等于65岁;(3)美国麻醉医师协会(ASA)分级为Ⅰ~Ⅱ级。排除标准:(1)术前长期口服β受体阻滞剂;(3)植入心脏起搏器术治疗史;(4)存在严重高血压病史;(5)患有严重心、肝、肾功能障碍;(5)拒绝签署知情同意书。本试验已获本院伦理委员会批准。
1.2 方法
1.2.1麻醉方法
所有患者术前常规禁食禁饮6~8 h。入手术室后开放外周静脉通路,予以平衡液10 mL/kg静滴,诱导前滴注完毕。连续监测血压、心电图、血氧饱和度(oxygen saturation,SpO2),采用脑电双频指数(bispectral index,BIS)行镇静深度监测、SPI(GE Healthcare监护仪,Helsinki,Finland)行镇痛程度监测。麻醉诱导时静注丙泊酚2.5 mg/kg,舒芬太尼0.5 μg/kg,罗库溴铵0.6 mg/kg,面罩通气3 min后置入喉罩。术中予以丙泊酚-瑞芬太尼全凭静脉麻醉,丙泊酚初始泵注速度为4 mg·kg-1·h-1,根据BIS值维持在40~60调控丙泊酚输注速率,调幅为每次0.5 mg·kg-1·h-1;瑞芬太尼初始泵注速度为0.1 μg·kg-1·min-1,两组调幅均为每次0.05 μg·kg-1·min-1。术中采用限制性输液策略。术毕所有患者常规予以镇痛泵止痛。
1.2.2试验分组
根据本课题组预试验结果,SPI组术后24 h 40项恢复质量量表(quality of recovery-40,QoR-40)[6]评分为(149.11±24.60)分,对照组术后24 h QoR-40评分为(124.49±30.79)分,以α=0.05,1—β=80%计算得出,每组需样本量26例,考虑到15%的脱落率,每组需要30例患者,共纳入60例患者,术前根据计算机生成的随机数字表,将患者1∶1分为SPI组和传统镇痛组(对照组),其中对照组根据维持心率、血压于基础值±20%调控泵速;试验组根据SPI维持在20~50调控泵速,瑞芬太尼初始泵注速度为0.1 μg·kg-1·min-1,两组调幅均为每次0.05 μg·kg-1·min-1。
1.2.3观察指标
记录数据包括:(1)入室(T0)、诱导结束(T1)、切皮即刻(T2)、术中1 h(T3)、术毕(T4)血流动力学指标[收缩压(SBP)、舒张压(DBP)、心率(HR)]变化;(2)术后24 h QoR-40评分,该量表包括情绪状态、身体舒适度、自理能力、心理支持及疼痛5个方面共40条目,每条目评分1~5分;最高200分,最低40分,分值越高则恢复质量越好;(3)全身麻醉苏醒时长,定义为手术结束至拔管后准确说出本人姓名的时间;(4)拔管后1 min及出恢复室时疼痛视觉模拟(VAS)评分,0~10分,分值越高则疼痛越严重;(5)全身麻醉苏醒期躁动、恶心、呕吐、寒战发生率。
1.3 统计学处理
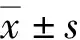
2 结 果
2.1 两组一般资料比较
两组性别、年龄、ASA分级、手术及麻醉时长、丙泊酚用量、输血人数、补液量、尿量及出血量比较,差异无统计学意义(P>0.05),见表1。
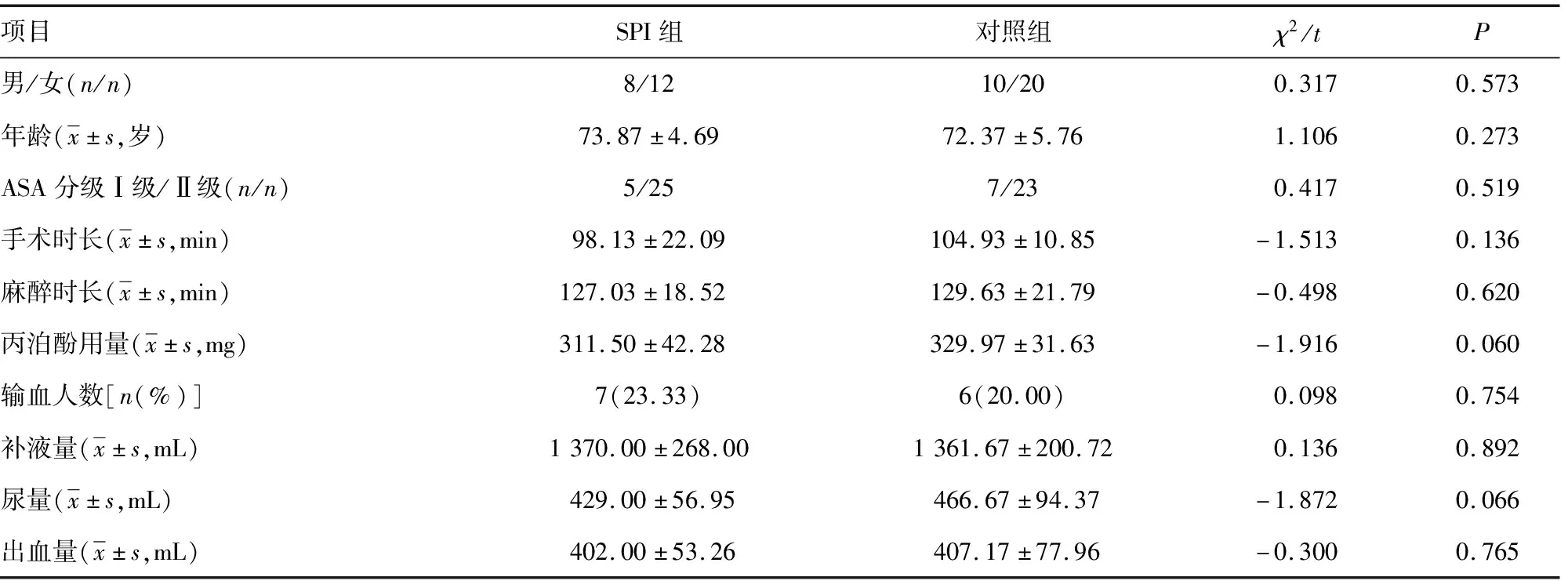
表1 两组一般资料比较(n=30)
2.2 两组术中血流动力学变化
与对照组比较,SPI组术中血流动力学更为稳定,除T0、T1时间点外,其余时间点SBP高于对照组,其中T2、T3时间点比较,差异有统计学意义(P<0.05),见表2。
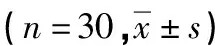
表2 两组术中血流动力学变化
2.3 两组术后24 h QoR-40量表评分比较
与对照组比较,SPI组术后24 h-QoR评分[(129.57±34.28)分vs.(153.07±33.58)分]更高,差异有统计学意义(P=0.01)。
2.4 两组术中瑞芬太尼用量比较
与对照组比较,SPI组术中瑞芬太尼用量[(1.29±1.13)mgvs.(0.63±0.18)mg]减少,差异有统计学意义(P=0.003)。
2.5 两组苏醒期情况
与对照组比较,SPI组全身麻醉苏醒时长[(17.93±6.26)minvs.(13.63±3.10)min]缩短(P=0.001)。苏醒期躁动、恶心、呕吐发生率更低,但差异无统计学意义(P>0.05)。两组拔管后1 min及出恢复室VAS评分比较,差异无统计学意义(P>0.05),见表3。

表3 两组苏醒期情况的比较(n=30)
3 讨 论
本研究发现,SPI指导镇痛用于行PFNA老年患者,术中血流动力学较为稳定,术后24 h QoR-40量表评分较高;此外,SPI组术中瑞芬太尼用量减少,全身麻醉苏醒时长缩短,与对照组比较,差异有统计学意义(P<0.05),而两组苏醒期并发症及疼痛评分比较,差异无统计学意义(P>0.05)。
PFNA术是发生股骨粗隆间骨折的老年患者主要的手术治疗方式[2,7-8]。老年患者心肺功能储备较差,且常伴发多种全身性疾病和合并症,对麻醉和手术的耐受性降低,麻醉管理不当可使得术后并发症和死亡率显著增加[9]。临床实践中,麻醉医生往往应用BIS监测以减少镇静药物用量,从而降低术后发生围术期神经功能障碍(perioperative neurocognitive disorders,PND)的风险[10]。然而,由于临床上尚缺乏术中镇痛的判断指标,镇痛药物的使用往往根据患者的体动反应、血压及心率来推测,特异性较差,易造成镇痛药物过量或不足。全身麻醉中瑞芬太尼若用量过大,术中低血压发生次数增多,延迟麻醉苏醒[11],甚至导致痛觉过敏(remifentanil-induced hyperalgesia,RIH)的产生[12];若用量不足,则可引发机体应激反应,造成心血管、呼吸、神经及内分泌多系统并发症,延长住院时间,增加PND发生率[13],因此,选择客观合宜的指标及时准确地指导术中镇痛较为重要。
研究表明,SPI与伤害感受和镇痛平衡的相关性较强[14],为围术期疼痛管理提供了相对量化的评价指标。其数值可由带有SPI监测模块的监护仪通过计算SpO2探头测量的外周末梢脉搏波幅度及心跳间隔获得。SPI取值范围为0~100,而20~50被认为是合适的镇痛水平。若SPI变化的幅度(ΔSPI)>10或绝对值大于50表明镇痛不足[15]。CHEN等[16]研究发现,使用SPI指导术中镇痛可减少瑞芬太尼用量,减少术中意外事件发生,有助于维持术中血流动力学的稳定,本研究与之结论一致。推测原因,考虑与依据心率和血压判断镇痛程度比较,SPI结合了周围交感神经血管舒缩和窦房结上自主神经的信息,对疼痛的敏感性及特异性较大,有助于反映疼痛刺激并调整镇痛药物用量。而URSULET等[17]之前一项观察性研究发现,脊柱手术中未接受阿片类药物患者术后恢复较好。HAKIM等[18]研究发现妇科腹腔镜手术中,未接受阿片类药物组术后24 h QoR-40量表评分比接受阿片类药物组高10分左右,差异有统计学意义(P<0.05),提示术中阿片类药物的使用会降低患者术后恢复质量。同时,本研究发现SPI指导镇痛组老年患者术后24 h QoR-40评分更高,这可能与术中阿片类药物用量减少有关。
综上所述,在老年患者PFNA术中采用SPI指导镇痛,可有助于维持术中血流动力学稳定,提高患者术后24 h恢复质量,值得临床推广使用。

