阿司匹林肠溶片与低分子肝素治疗习惯性流产的效果与安全性观察
颜 颖
(长沙市妇幼保健院妇产科,湖南 长沙 410007)
习惯性流产是指孕妇妊娠20周前连续3次及以上出现自然流产的现象[1],又称之为复发性流产。其中早期习惯性流产、晚期习惯性流产是根据流产时间进行划分,前者是指在妊娠12周前流产,同遗传因素、免疫学、内分泌失调等因素相关[2],后者是指流产在妊娠12周以后出现,一般是由子宫颈内口松弛、子宫颈口损伤所引起的,另外母体部分凝血功能障碍也可能导致习惯性流产的发生[3]。药物是治疗习惯性流产的重要手段,但不同药物的疗效存在区别。本文特择取2018年4月~2019年3月期间本院收治的习惯性流产患者61例进行对照研究,以阿司匹林肠溶片为对照,对阿司匹林肠溶片与低分子肝素的应用效果进行分析,旨在为临床降低流产率、改善妊娠结局提供参考。
1 资料与方法
1.1一般资料:根据随机数字表法将本院2018年4月~2019年3月接收的61例习惯性流产患者分为对照组、观察组,均经过本院医学伦理委员会同意。纳入标准:①所有患者均经血绒毛膜促性腺激素(human choionic gonadotophin,HCG)、超声检查确诊为妊娠,均符合《妇产科学》中关于习惯性流产的诊断标准;②年龄20~40岁的患者,自然流产次数≥3次;③孕周≥6周的患者;④临床检查显示患者内分泌功能正常、血清泌乳素水平正常,血孕酮含量超过100.8 ng/ml;⑤意识清楚且自愿配合本次研究的患者。排除标准:①存在子宫器质性病变的患者;②存在肝肾功能不全、免疫功能障碍的患者;③存在ABO溶血倾向、血液系统疾病的患者;④存在恶性肿瘤的患者;⑤因男方因素而流产的患者;⑥临床资料不完整、研究期间失访的患者。
对照组30例,年龄22~37岁,平均(29.68±2.41)岁。孕周6~18周,平均(8.56±1.05)周。流产3~6次,平均(4.45±0.40)次。观察组31例,年龄23~39岁,平均(29.72±2.50)岁。孕周7~19周,平均(8.65±1.11)周。流产3~6次,平均(4.48±0.42)次。研究对象间的一般资料进行比较,差异无统计学意义(P>0.05)。
1.2方法:对照组给予阿司匹林肠溶片(拜耳医药保健有限公司广州分公司,注册证号H20130339),100 mg/次,口服,1次/d,连续服用2个月。
观察组在此基础上加用低分子肝素。阿司匹林肠溶片的用法用量与对照组一致,同时皮下注射低分子肝素钙注射液(深圳赛保尔生物药业有限公司,国药准字H20060191)500 U/次,1次/d,连续治疗2个月。
两组患者均在确诊后用药,于流产、早产、分娩时停药。
1.3评价指标及判定标准:①在治疗前、治疗2个月后采集两组患者的空腹静脉血,对血D-二聚体、凝血酶时间以及纤溶酶原激活剂抑制物进行测定。②观察用药后两组患者出现的不良反应情况。③观察两组患者的治疗指标以及记录妊娠结局。

2 结果
2.1两组凝血指标比较:两组患者治疗前的凝血指标比较,差异无统计学意义(P>0.05);观察组患者治疗后的各项凝血指标均低于对照组数据,差异有统计学意义(P<0.05),且两组患者组内治疗前后的凝血指标对比,差异有统计学意义(P<0.05)。见表1。
2.2两组不良反应比较:差异有统计学意义(P<0.05)。见表2。

表1 两组的凝血指标对比
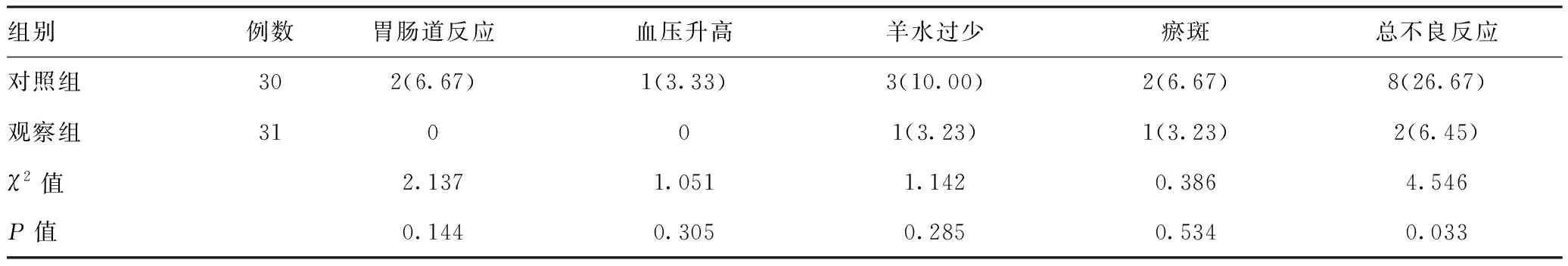
表2 两组不良反应发生情况比较[例(%)]
2.3两组治疗指标比较:观察组患者的分娩周期、流产孕周均比对照组长,分娩出血量比对照组少,差异有统计学意义(P<0.05)。见表3。
2.4两组妊娠结局比较:观察组总活产率明显比对照组更高,差异有统计学意义(P<0.05)。见表4。

表3 两组的治疗指标比较
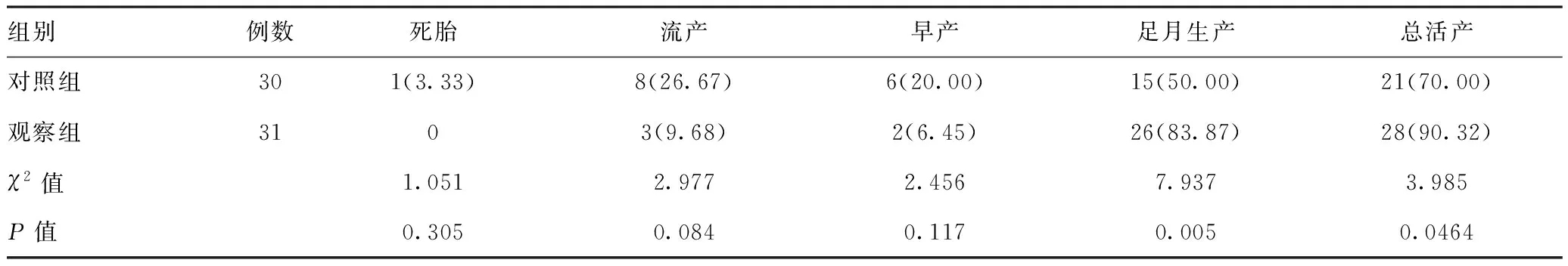
表4 两组妊娠结局比较[例(%)]
3 讨论
流产是自身免疫排斥的一种表现形式,在正常妊娠过程中孕妇形成的特异性免疫抑制因子会导致免疫细胞无法识别胚胎,出现排斥作用,导致孕妇体液免疫总特异性免疫抗体不足[4],升高孕妇自身免疫损伤性细胞因子含量,增强排斥反应,进而出现流产。习惯性流产是一种不孕症类型,发病率在近年来呈现升高趋势,习惯性流产早期会出现阴道少量出血、轻微腹痛等情况[5],晚期会出现阴道出血量增加、腹部疼痛等情况,不仅会严重影响到患者的身体健康,还可危害患者家庭稳定性。
药物为治疗习惯性流产的首选方法,其中阿司匹林、低分子肝素均为常用药物。阿司匹林为水杨酸的衍生物,是一种解热镇痛药物,同时其能对血小板前列腺素环氧酶(Prostaglandin Cyclooxygenase,PC) 活性、血栓烷A2(Thromboxane A2TXA2)的形成进行抑制[6],能够增加机体局部血流量,具有抗血小板聚集、改善局部血液循环的效果。另外阿司匹林可使脂肪酸环氧化酶活性丧失,对血栓素、前列腺素、花生四烯酸进行抑制[7]。采用阿司匹林治疗习惯性流产虽可促使流产风险降低,提升活产率,但由于导致孕期女性出现习惯性流产的原因较多,故单纯应用阿司匹林的整体效果欠佳。
低分子肝素属于抗凝剂,常用于静脉血栓的预防和治疗中,其是由12~18个糖位组成的葡萄胺聚糖,其经皮下注射能够促进药物吸收,半衰期长、药效持久且生物利用度高[8],能够降低血液黏度,促使患者胎盘组织的血液灌流量增加[9],且不会影响胎儿;另外低分子肝素具有良好的抗炎、抑制补体活性等效果,可对抗心磷脂抗体的生成进行抑制,促使胚胎血液循环得到改善,有利于合成水杨酸和醋酸,能够促进滋养细胞发育,为胚胎着床提供支持,促使分娩周期、流产周期延长,但单一应用低分子肝素的效果一般。
血D-二聚体属于纤维蛋白降解产物,D-二聚体水平升高说明体内存在高凝状态和继发性的纤维蛋白溶解亢进,D-二聚体可作为诊断血栓性疾病、疗效评估和预后判断的重要参考指标。凝血酶时间的延长提示血浆纤维蛋白原减低、纤溶亢进,说明血栓性疾病发生风险高。纤溶酶原激活剂抑制物是由多种细胞分泌的糖化蛋白,参与了体内多种生理过程,与妊娠后血栓形成存在相关性;纤溶酶原激活剂抑制物水平的升高,会对胎儿生长发育产生影响,进而导致流产。
本文研究表明,经过治疗后,观察组患者的血D-二聚体、纤溶酶原激活剂抑制物水平明显下降,凝血酶时间基本正常,提示阿司匹林肠溶片联合低分子肝素可有效改善患者的凝血指标,能够阻止血栓形成,增加胚胎循环血量,有助于胎儿正常生长发育,故可减少流产风险。观察组患者用药后的不良反应发生率明显更低,说明两种药物联合应用的安全性较高。观察组患者的分娩周期、流产孕周长,分娩出血量少,总活产率高,充分说明了阿司匹林肠溶片与低分子肝素联合应用的疗效比单一使用阿司匹林肠溶片更加显著,分析原因在于,联合用药可充分发挥协同增效作用,对补体激活进行阻断,对血栓形成进行抑制,促使因抗磷脂抗体引起的流产风险降低,为胎儿发育创造一个良好的环境,可有效延长分娩周期,减少分娩出血量,获得良好的妊娠结局。代红燕在其文章中提到,观察组的总活产率为88%,高于对照组的60.00%,说明了联合用药能够有效提升活产率,改善妊娠结局,且所得数据与本文中的总活产率(90.32%)相近[10],侧面证实了本次研究结论真实可靠。
综上所述,阿司匹林肠溶片与低分子肝素联合应用在习惯性流产患者中安全有效,可降低流产风险,提升活产率,改善凝血指标,妊娠结局良好,具有较高的临床推广应用价值。

