肠内营养输注不同递增策略对重症急性胰腺炎病人腹内压和肠内营养耐受的影响
耿雨晴,段银宏,车玲玲,柴宇霞
重症急性胰腺炎病情凶险,并可引发多脏器功能衰竭,严重威胁病人生命安全[1-2]。据统计,重症急性胰腺炎病人病死率可达5%~15%[3]。病人即使抢救成功,也面临诸多的预后难题[4]。早期肠内营养支持能够为重症急性胰腺炎病人提供营养物质,滋养肠黏膜,维护病人肠道黏膜屏障,从而为病人康复奠定良好的生理基础[5]。但是早期肠内营养也容易引起病人腹内压升高,并出现喂养不耐受情况[6-7]。近年来研究表明,控制输注递增速度有利于降低病人腹内压,提高喂养耐受性[8-9]。但是,目前在临床上输注递增速度的控制主要依赖于医护人员的经验,存在较大的随意性[10]。本研究则对比了20 mL/h、15 mL/h、10 mL/h 3种输注递增策略对重症急性胰腺炎病人腹内压和喂养耐受性的影响,证实10 mL/h低输注递增策略效果最好。现报告如下。
1 资料与方法
1.1 一般资料 选择2017年10月—2019年9月我院重症监护室(ICU)收治的86例重症急性胰腺炎病人为研究对象。纳入标准:①均根据文献[11]的诊断标准,确诊为急性重症胰腺炎,ICU持续治疗时间>7 d;②给予肠内营养干预,留置胃管、尿管;③急性生理与慢性健康评分≥8分,且腹内压<12 mmHg(1 mmHg=0.133 kPa);④病人家属对本研究知情同意。排除标准:①有膀胱手术史者;②住院期间死亡或入住ICU时间<7 d者;③有腹内压测量禁忌证者;④无法进行肠内营养者;⑤有意识障碍或精神疾病者。采用随机数字表法将病人分为高增速组(n=29)、中增速组(n=29)和低增速组(n=28)。3组病人一般资料比较差异无统计学意义(P>0.05),具有可比性(见表1)。本研究经我院医学伦理委员会批准实施。
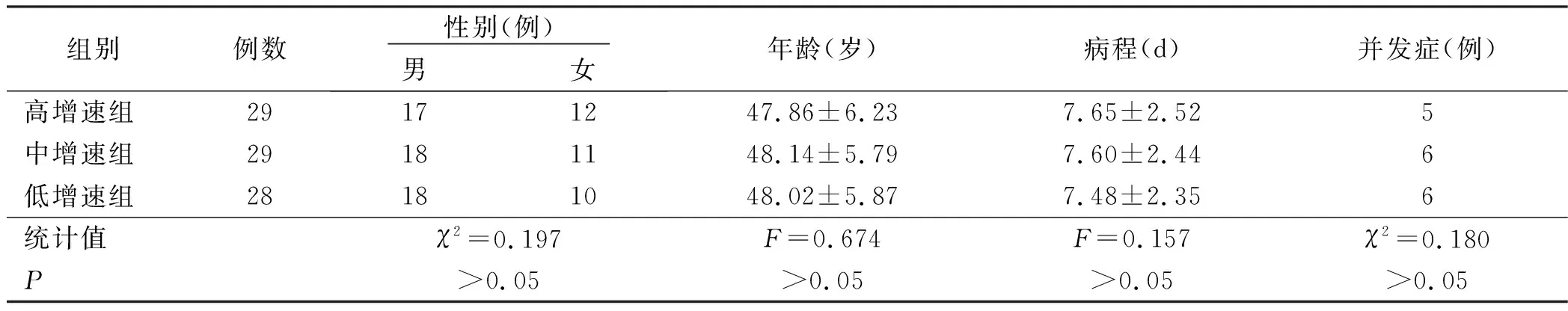
表1 3组病人一般资料比较
1.2 干预方法 病人入住ICU后均给予禁食、胃肠减压、鼻胆管引流、维持电解质与酸碱平衡等急性胰腺炎常规治疗与护理[12]。病人血流动力学指标稳定,生命体征平稳后遵医嘱予以肠内营养混悬液百普力(规格每瓶500 mL),进行早期肠内营养支持。根据病人体重、身体情况等确定每日能量摄取总量。病人基本能量标准为115 kJ/(kg·d),氮摄取量标准为0.25~0.35 g/(kg·d),温度37.5 ℃左右[13]。所有病人肠内营养起始输注速度均为30 mL/h,输注速度使用营养泵控制,病人无不良反应后每隔4 h调整输注速度。高增速组每次增加20 mL/h,中增速组每次增加15 mL/h,低增速组每次增加10 mL/h。在肠内营养输注过程中密切关注病人是否出现呕吐、反流、胃潴留、腹胀、腹泻、出血等情况,并给予针对性治疗[14]。
1.3 观察指标
1.3.1 腹内压 分别于实施肠内营养前、肠内营养8 h后、16 h后和20 h后采用腹内压标准化监测方法测量腹内压。病人取平卧位,排空膀胱后注入无菌生理盐水25 mL。待尿管与测压管生理盐水处在同一水平后以腋中线髂脊为参考,零点位置读取水柱高度,在呼气末读数[15]。
1.3.2 肠内营养不耐受 肠内营养不耐受以腹胀、腹泻、呕吐/反流、胃潴留、胃肠道出血等为主要表现。根据病人主诉和肠鸣音听诊情况,如未闻及肠鸣音或偶闻及肠鸣音(3~5 min闻及1次肠鸣音),诊断为腹胀;Hart腹泻计分法得分≥12分,诊断为腹泻;24 h内在口腔内观察到营养液或胃管打开后见引流液溢出,诊断为呕吐/反流;每隔4 h抽吸胃内容物,24 h内抽吸胃内容物量≥1 000 mL,诊断为胃潴留;病人呕吐物、反流物或大便隐血试验呈阳性,诊断为胃肠道出血[16]。
1.4 统计学方法 采用SPSS 19.0软件进行数据分析,采用F检验、χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 3组病人肠内营养输注前后腹内压比较 高增速组肠内营养8 h后、16 h后和20 h后腹内压均高于肠内营养前,并高于同时期中增速组和低增速组,差异均有统计学意义(P<0.05);中增速组肠内营养前后各阶段腹内压比较差异无统计学意义(P>0.05),肠内营养8 h后、16 h后和20 h后腹内压低于高增速组,高于低增速组,且差异均有统计学意义(P<0.05);低增速组肠内营养8 h后、16 h后和20 h后腹内压均低于肠内营养前(P<0.05)。见表2。
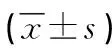
表2 3组病人肠内营养前后腹内压比较 单位:mmHg
2.2 3组病人肠内营养不耐受发生情况比较 高增速组和中增速组肠内营养不耐受发生率均高于低增速组(P<0.05);高增速组和中增速组肠内营养不耐受发生率比较差异无统计学意义(P>0.05)。见表3。

表3 病人肠内营养不耐受发生情况比较 单位:例(%)
3 讨论
重症急性胰腺炎病人普遍存在严重代谢障碍,分解代谢增强,合成代谢变弱[17]。早期肠内营养支持能为病人提供营养物质,滋养肠黏膜,维护病人肠道黏膜屏障,为病人康复奠定良好的生理基础。但是,重症急性胰腺炎病人腹内压往往高于常人,而且多存在胃肠道血液循环障碍、肠蠕动障碍、肠黏膜水肿等,从而影响营养吸收,容易在早期肠内营养支持过程中出现喂养不耐受情况,出现诸如腹胀、腹泻、呕吐、胃潴留等症状[18]。为了让病人尽快改善机体营养状况,肠内营养支持一般会根据病人情况采取输注速度递增方式。但是,目前临床上对输注递增速度并没有统一的意见。在实际操作中主要依据医护人员经验,采用高递增速度、中递增速度或低递增速度。近年来越来越多的研究表明,输注递增速度与重症急性胰腺炎病人早期肠内营养支持效果有密切关系[19-20]。因此,选择合适的输注递增速度对于保障并改善早期肠内营养效果具有重要意义。
本研究在临床经验总结的基础上根据常用的早期肠内营养输注递增速度,将输注递增策略分为高增速策略(20 mL/h)、中增速策略(15 mL/h)和低增速策略(10 mL/h),并比较3种输注递增策略对重症急性胰腺炎病人腹内压和喂养耐受性的影响。从各组肠内营养前后腹内压变化来看,高增速组肠内营养后的腹内压高于肠内营养前,低增速组低于肠内营养前(P<0.05),中增速组肠内营养前后腹内压比较差异无统计学意义(P>0.05)。同时,从肠内营养后各个时段来看,高增速组腹内压>中增速组>低增速组(P<0.05)。研究结果表明,低增速可以降低重症急性胰腺炎病人腹内压。研究结果与杨天琪等[21]的报道相一致。该研究认为低增速可以减轻病人胃肠道消化带来的张力,从而降低腹内压。喂养不耐受对肠内营养支持的危害巨大。本研究结果证实,高增速组和中增速组喂养不耐受发生率均高于低增速组,且差异有统计学意义(P<0.05)。该结果则进一步证实低增速策略能够提高重症急性胰腺炎病人早期肠内营养支持的耐受性。李琴等[22]在类似研究中也得到了同样结论。她们认为:低增速可以更好地保护病人胃肠道,防止胃肠道负荷在短时期内的迅速增加,从而提高耐受性。同时,腹内压的下降,也有利于提高喂养耐受性。
综上所述,对行肠内营养的重症急性胰腺炎病人,在高增速策略(20 mL/h)、中增速策略(15 mL/h)和低增速策略(10 mL/h)3种输注速度递增策略中,宜采取低增速输注策略,以降低腹内压,提高病人喂养耐受性。需要指出的是,本研究虽然证实了低增速策略有利于降低病人腹内压,提高耐受性,但是由于样本数量的有限,还需要进一步扩大样本量以支持相关结论。此外,衡量早期肠内营养支持效果的指标除了腹内压、耐受性等外,还需要考虑病人营养状况变化等多项指标,涉及了复杂的指标体系。本研究仅证明低增速策略能够降低腹内压,提高耐受性,但是并不能从系统和全面的层次肯定低增速策略在早期肠内营养支持中的作用。这还需要进一步结合其他指标进行更深入和系统的研究。

