全身麻醉联合胸椎旁神经阻滞对乳腺癌手术患者生存质量、术后疼痛的影响
韩东梅,吉日木图雅
(1.浙江省中医院 麻醉科,浙江 杭州 310006;2.成都市妇女儿童中心医院 麻醉科,四川 成都 610000)
乳腺癌手术为体表手术的一种,手术过程中对肌松要求不高,但对患者疼痛刺激较大,故术中减少血流动力学波动及术后镇痛对手术顺利完成[1]、术后早日康复显得尤为重要。单纯采用全麻对麻醉药的麻醉效果、麻醉药物剂量要求较高[2],不利于患者术后恢复。近年来,随着超声引导、外周神经定位等技术的不断发展、成熟,使连续胸椎旁神经阻滞成为可能,不仅提高了麻醉的镇痛效果,也使麻醉安全系数得到改善[3-4]。本研究观察麻醉方式对乳腺癌手术治疗患者生存质量、术后疼痛的影响,现总结报告如下。
1 资料与方法
1.1 一般资料 回顾性分析浙江省中医院2016年1月—2018年9月收治的乳腺癌手术治疗患者120例,纳入标准:①ASA分级为Ⅰ~Ⅱ级;②手术为单乳全切除术,或同侧腋下淋巴结清扫术;③患者对研究知情同意。排除标准:①存在严重心脑血管疾病者;②存在凝血功能障碍者;③存在严重肝肾疾病者;④存在高血糖、糖尿病者;⑤存在神经性疾病者。其中单纯全身麻醉(对照组)和全身麻醉联合胸椎旁神经阻滞(观察组)各60例。对照组年龄33~72岁,平均(50.85±8.93)岁;体质量50~72 kg,平均(63.18±6.74)kg;手术时间85~140 min,平均(105.42±20.64)min。观察组年龄32~75岁,平均(51.37±8.98)岁;体质量51~74 kg,平均(63.86±6.72)kg;手术时间82~145 min,平均(106.36±20.68)min。2组一般资料差异无统计学意义(P>0.05)。
1.2 全身麻醉 以密达唑仑2 mg,丙泊酚1~1.5 mg/kg,舒芬太尼1.5~1.8 μg/kg,维库溴铵0.1 mg/kg,气管插管后进行机械通气。手术过程中给予舒芬太尼、维库溴铵输注,丙泊酚匀速泵入,使患者心率、血压维持在术前的25%左右。手术结束前15 min,停止使用丙泊酚。术前PCA泵舒芬太尼100 μg,氟比洛芬酯150 mg,雷莫司琼0.6 mg+0.9%氯化钠250 mL中,自控给药量1 mL,锁定时间15 min,手术结束后打开PCA泵。
1.3 胸椎旁神经阻滞 全麻诱导前,给予面罩吸氧,咪达唑仑1~2 mg,舒芬太尼5 μg镇静。取患者患侧上位,穿刺点为胸T3间隙中点延线外侧2.5~3 cm处。常规皮肤消毒后,以1%利多卡因局部麻醉,连接好周围神经刺激器,设置初始参数:3 mA、2 Hz、6 v。以可留置的神经丛阻滞套件中的刺激针与皮肤垂直进针,针尖达横突,测量插入深度并退至皮下,调节针尖方向,针尖穿过横突后再进针1 cm,针尖穿过肋横韧带后,摸到相应阶段肋间肌收缩,达椎旁间隙,回抽无气、无血时,注入2~2.5 mg/kg的0.5%罗哌卡因。麻醉起效15 min后,进行全麻诱导。全麻诱导方法、全麻方法同对照组。术前30 min经椎旁注入15 mL 0.375%罗哌卡因,连接电子输入泵,泵入0.25%的罗哌卡因,给药量5 mL,锁定时间15 min。
1.4 观察指标 ①不同时间点血流动力学指标比较。于麻醉前(T0)、手术结束时(T1)、全麻苏醒即刻(T2)、术后12 h(T3),监测2组平均动脉压(MAP)、心率(HR)等血流动力学指标。②生存质量比较。术后6个月,采用生存质量核心文件(QLQ-C30)评价乳腺癌患者远期生存质量[5]。得分越高,生存质量越好。③术后疼痛比较。于麻醉前(T0)、手术结束时(T1)、全麻苏醒即刻(T2)、术后12 h(T3)的静息状态下,采用VAS评分法评价患者疼痛情况。总分0~10分,0分为无痛,10分为最严重的疼痛。
1.5 统计学分析 应用SAS9.3统计学软件处理数据,计量资料组间比较采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 血流动力学指标比较 T0点,2组HR、MAP比较差异无统计学意义(P>0.05)。T1、T2、T3点时,观察组HR、MAP均低于对照组,差异有统计学意义(P<0.05)。见表1。

表1 不同时间点2组血流动力学指标比较
2.2 术后疼痛及生存质量比较 T0、T1时间点,2组VAS评分差异无统计学意义(P>0.05);T2、T3时间点,观察组VAS评分均低于同时间点对照组,差异有统计学意义(P<0.05)。术后6个月,观察组躯体功能、情绪功能、认知功能、角色功能、社会功能评分均高于对照组,差异有统计学意义(P<0.05)。见表2。
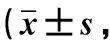
表2 术后6个月2组患者生存质量比较分)
3 讨论
常规全身麻醉下行乳腺癌手术治疗,易引起患者术中血流动力学波动,呼吸功能恢复缓慢等情况,且术后镇痛效果不佳[6]。椎旁阻滞麻醉为近年来治疗多种疼痛性疾病的区域阻滞技术,可通过将麻醉药物直接作用于单侧肋间神经、背支、交感链,产生一侧胸壁麻醉效果,对患者血流动力学呼吸的影响较小[7-8],该法镇痛效果好、操作方便、并发症少。
本组研究结果显示,观察组患者术中MAP、HR保持平稳,且均显著低于对照组,而全麻患者的血流动力学波动较为明显,这与Pace等[9]的研究结论一致。分析可能的原因为:联合应用全身麻醉与胸椎旁神经阻滞麻醉,使支配手术区域的传入神经得到较完善的阻滞,手术操作中刺激强度变化时,通过传入神经传递的疼痛信号并未发生相应改变,符合麻醉可达到稳定的麻醉深度,避免手术刺激强度不同导致的应激水平差异、血流动力学波动。
由于乳腺癌患者经历手术创伤、长期化疗的不良反应及自身女性形象的改变,易出现焦虑、抑郁心理,从而对生存质量产生不良影响[10]。术中麻醉深度及术后麻醉苏醒情况,对患者术后康复显得尤为重要。观察组患者术中几乎感觉不到疼痛,术后早期苏醒后,疼痛程度也较轻,创伤性事件对患者术后不良心理影响更小,从而使患者身心恢复程度更好,生存质量评分明显高于对照组。本研究中,T2、T3时间点时VAS评分观察组均低于对照组,可能与椎旁神经阻滞持续时间、胸椎旁神经阻滞联合全身麻醉可提供完善而持久的镇痛作用有关[11]。
综上所述,乳腺癌手术中采用全身麻醉联合胸椎旁神经阻滞麻醉,可提高患者生存质量、降低术后疼痛,减少术中血流动力学波动,镇痛效果良好。

