术中超声引导下罗哌卡因星状神经节阻滞在腹腔镜规则性肝切除术中的应用价值
刘庆华 周余旺 刘雪平 姜露露 方剑 许小峰
肝癌是常见的高发性、高致死率恶性肿瘤,其死亡率在世界位居第3,而在我国位居第2[1]。近年来,我国肝癌发病率呈逐年上升趋势[2-3]。手术是治疗肝癌的首选方案,其中开腹肝切除术是肝癌最为理想的手术术式,但其对机体创伤较大,且会增加感染风险,同时会加剧患者术后的疼痛程度[4]。腹腔镜手术是一种微创术式,对机体创伤较小,但术中建立的气腹可对腹腔内脏器产生挤压,同时影响其血流灌注以及心肺功能,增加并发症发生率[5],致使患者血流动力学指标不稳定,机体发生应激反应,从而增加术后认知功能障碍(post-operative cognitive dysfunction,POCD)的发生风险。研究发现术后患者发生POCD 可能与术中患者脑血氧供应不足有关[6]。星状神经节阻滞是临床常用的神经阻滞方法之一,对手术患者的脑血流量有改善作用,已广泛应用于脑缺血患者[7]。但其是否能改善肝切除术患者的脑血流,目前少见报道。本研究通过分析在衢州市人民医院行腹腔镜规则性肝切除术患者的临床资料,探讨术中超声引导下罗哌卡因星状神经节阻滞在腹腔镜规则性肝切除术中的应用价值,现报道如下。
1 对象和方法
1.1 对象 选取2017 年3 月至2019 年6 月在本院行腹腔镜规则性肝切除术的患者90 例。纳入标准:(1)所有患者均符合《内科学》第8 版中肝癌的诊断标准[8],且经病理诊断确诊为肝癌;(2)具有手术指征且临床资料完整者。排除标准:(1)术前合并精神、意识障碍者;(2)合并免疫缺陷及其他原发性疾病者;(3)对本研究涉及药物过敏者;(4)既往有腹部外伤史或手术史者。采用随机数字表法分为观察组和对照组,每组45 例。观察组患者男28 例,女17 例;年龄35~75 岁(53.87±8.43)岁;BMI(23.97±3.74)kg/m2;美国麻醉医师协会(ASA)分级:Ⅰ级26 例,Ⅱ级19 例。对照组患者男27 例,女18 例;年龄36~73(54.36±9.03)岁;BMI(24.16±3.86)kg/m2;ASA分级:Ⅰ级24 例,Ⅱ级21 例。两组性别、年龄、BMI 及ASA 分级等一般资料比较差异均无统计学意义(均P >0.05)。本研究经医院医学伦理委员会审批通过,所有患者均签署知情同意书。
1.2 方法 两组患者均以留置针建立静脉通道,输注乳酸钠林格注射液维持电解质、酸碱平衡。所有患者均行全麻下腹腔镜规则性肝切除术。在麻醉诱导前15 min,患者取仰卧位,使用Terason200 便携式超声仪[中仪康辉(北京)国际贸易有限公司],探头频率为10 MHz,与右侧胸锁乳突肌相垂直,显示C6横突的前后结节、C6神经根以及椎体和C6横突根部成卵圆形的颈长肌,调节探头角度使其与颈部矢状面成45°夹角。向外拨开颈动脉鞘,并垂直于环状软骨处进针,直至C6横突根部颈长肌上。回抽未有脑脊液、血液及气体时,观察组于C6横突根部颈长肌上注射0.5%罗哌卡因(瑞典AstraZeneca AB 公司,注册证号:H20140763,规格:10 ml:100 mg)10 ml;对照组给予等量的0.9%氯化钠注射液。
1.3 观察指标
1.3.1 血流动力学 观察两组患者气管插管前(T0)、气管插管后即刻(T1)、建立气腹后即刻(T2)、肝切除后即刻(T3)、拔管后即刻(T4)等时间点心率(heart rate,HR)及平均动脉压(mean arterial pressure,MAP)。
1.3.2 镇痛效果 分别于术后2、6、12 和24 h 采用视觉模拟评分(visual analogue score,VAS)评估患者术后疼痛程度,分值越大表示疼痛程度越剧烈[9]。
1.3.3 认知功能 分别于术前1 d 和术后1、3、7 d 采用简易智能精神状态量表(mini-mental state examination,MMSE)评估患者的认知功能,分值越大表示认知功能越好。同时统计两组患者POCD 的发生率。POCD诊断标准:与术前MMSE 评分相比,术后2 个及以上时间点MMSE 评分降低超过2 分,则诊断为POCD。
1.4 统计学处理 采用SPSS 20.0 统计软件。计量资料以表示,组间比较采用两独立样本t 检验;组内不同时间点比较采用重复测量数据的方差分析,两两比较采用Bonferroni 法;计数资料组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者不同时间点HR 及MAP 比较 观察组患者不同时间点HR、MAP 水平比较差异均无统计学意义(均P >0.05);而对照组患者不同时间点HR、MAP水平比较差异均有统计学意义(均P<0.01),且T1~T4时间点HR 均高于T0(均P<0.05),T1~T3时间点MAP 水平均低于T0(均P<0.05)。观察组患者T1~T4时间点HR均低于对照组,T2~T3时间点MAP 水平均高于对照组,差异均有统计学意义(均P<0.05),见表1。
2.2 两组患者术后不同时间点VAS 评分比较 两组患者组内不同时间点VAS 评分比较差异均有统计学意义(均P<0.01),且术后6、12、24 h VAS 评分均低于术后2 h(均P<0.05)。观察组患者术后不同时间点VAS 评分均低于对照组,差异均有统计学意义(均P<0.05),见表2。
2.3 两组患者手术前后MMSE 评分及POCD 发生率比较 两组患者组内不同时间点MMSE 评分比较差异均有统计学意义(均P<0.01);且观察组患者术后1、3 d MMSE 评分均低于术前1 d(均P<0.05),对照组患者术后1、3、7 d MMSE 评分均低于术前1 d(均P<0.05)。两组患者术前1 d MMSE 评分比较较差异无统计学意义(P >0.05);而观察组患者术后1、3、7 d MMSE 评分均高于对照组,差异均有统计学意义(均P<0.05),见表3。观察组患者术后POCD 发生率为8.89%(4/45),低于对照组的24.44%(11/45),两组比较差异有统计学意义(χ2=3.92,P<0.05)。
3 讨论
自主神经和躯体感觉神经是导致腹腔镜手术患者术后疼痛的主要原因。既往临床多以硬膜外和静脉方式对患者实施镇痛干预,但随着医疗水平的提高,多模式镇痛应运而生,神经阻滞是多模式镇痛较为常见的镇痛方式之一,对腹腔镜手术患者术后疼痛具有良好的缓解作用[10]。有研究发现,气管插管、气腹建立、拔管等是引起腹腔镜手术患者术中血流动力学波动的时间点[11]。因此,本研究重点监测上述时间点患者HR 和MAP 的变化,结果显示观察组患者不同时间点HR、MAP 水平比较差异均无统计学意义,而对照组患者不同时间点HR、MAP 水平比较差异均有统计学意义,且观察组患者T1~T4时间点HR 均低于对照组,T2~T3时间点MAP水平均高于对照组,表明超声引导下罗哌卡因星状神经节阻滞能有效维持腹腔镜规则性肝切除患者血流动力学稳定,从而降低应激反应程度,进而有利于患者术后的康复,这与王慧颖等[12]和王敏等[13]研究报道相一致。
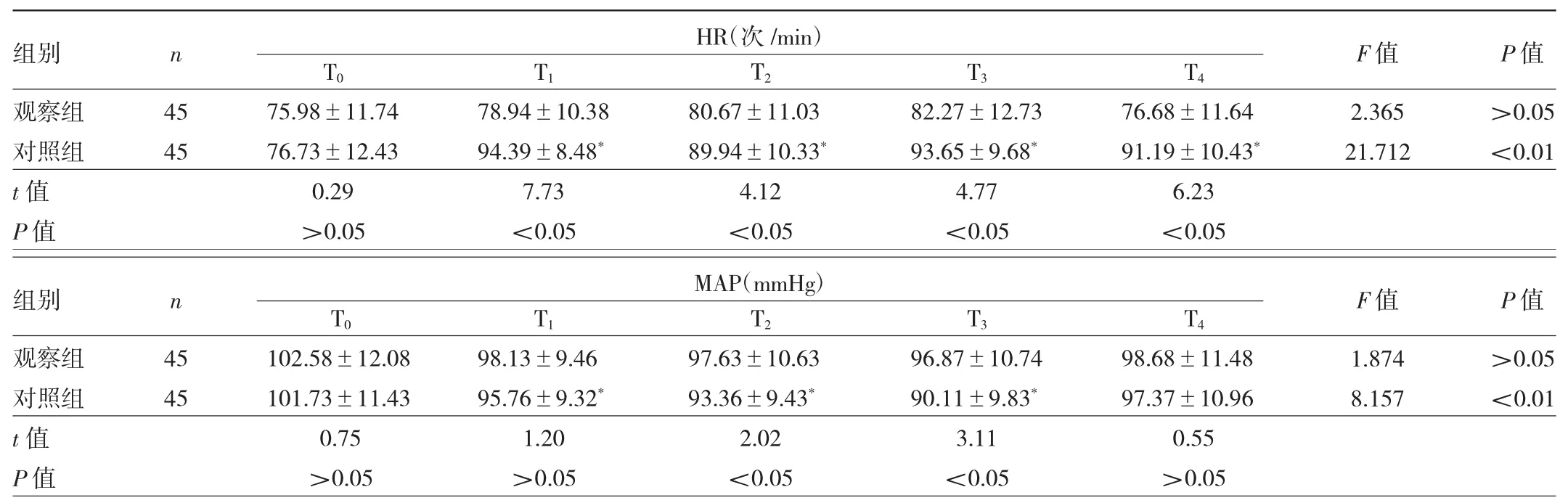
表1 两组患者不同时间点HR 及MAP 比较
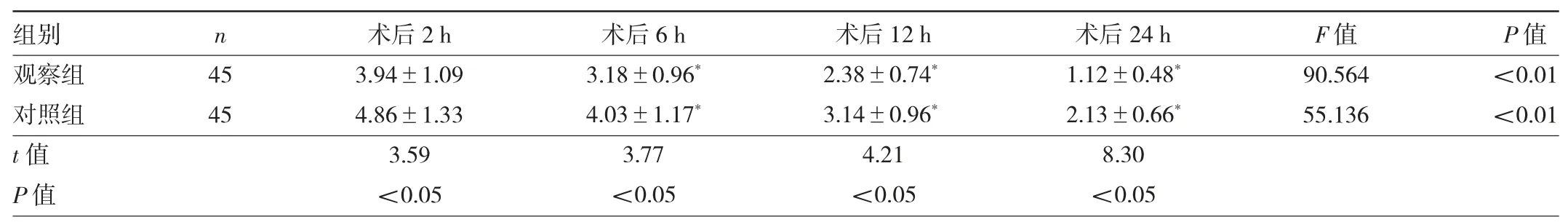
表2 两组患者术后不同时间点VAS 评分比较

表3 两组患者手术前后MMSE 评分比较
罗哌卡因是一种新型的酰胺类局麻药物,具有镇痛和麻醉双重作用,可抑制钾离子通道,从而减少神经末梢所受到的伤害性刺激,进而发挥镇痛作用[14-15]。本研究结果显示,两组患者组内不同时间点VAS 评分比较差异均有统计学意义,且观察组患者术后不同时间点VAS 评分均低于对照组,说明罗哌卡因星状神经节阻滞能有效缓解患者的疼痛,促进患者术后的康复。
POCD 是术后较为常见的并发症之一。有研究显示全麻腹腔镜手术患者术后普遍存在短暂的不同程度的POCD[16]。至今尚未完全清楚POCD 的发生机制,但疼痛、应激反应、血压波动及麻醉方式等与其有密切关系[17]。方兆晶等[18]研究发现术中脑氧代谢异常是导致POCD 发生的重要因素,为临床术后预防POCD 提供了新的治疗思路。本研究结果显示,观察组患者术后POCD 发生率为8.89%,低于对照组的24.44%,说明罗哌卡因星状神经节阻滞对交感神经有阻断作用,可解除颅内血管痉挛状态,扩张血管,改善脑血管循环,保证脑组织的血氧供应[19]。同时可调节内分泌及神经体液,协调全身脏器功能,促进机体生理功能的恢复,可缓解术后患者神经症状[20]。本研究结果显示,观察组患者术后1、3 d MMSE 评分均低于术前1 d,对照组患者术后1、3、7 d MMSE 评分均低于术前1 d;观察组患者术后1、3、7 d MMSE 评分均高于对照组。说明罗哌卡因星状神经节阻滞有助于腹腔镜手术患者术后认知功能的恢复,且可降低POCD 的发生。
综上所述,罗哌卡因星状神经节阻滞有助于维持腹腔镜规则性肝切除术患者血流动力学的相对稳定,降低术后疼痛程度,减少术后POCD 的发生。

