椎体成形术对骨质疏松脊柱骨折的临床疗效及疼痛程度的影响
王养华
三明市第一医院骨科,福建三明 365000
骨质疏松症(osteoporosis,OP)是由多种原因所致的骨质量与骨密度下降,损伤骨微结构,造成骨脆性增加,继而导致骨折的全身性骨病[1]。近年来,随着我国老年人口数量的扩增,OP的发病率也呈上升趋势[2]。OP性脊柱骨折是OP的常见并发症之一,主要表现为疼痛、活动受限等问题,严重影响了患者的健康与生活质量。目前,针对OP性脊柱骨折,临床普遍采用保守与手术方式治疗,然而保守治疗往往不够彻底,不仅愈合速度慢,且易复发[3]。传统开放式手术能取得较好的效果,但创伤大,不仅术后疼痛感强,且并发症概率高,不利于患者康复[4]。经皮穿刺椎体成形术(percutaneous vertebro plasty,PVP)是一种新型的微创技术,其利用人工骨或骨水泥注入病变椎体,达到强化椎体的目的[5]。为了进一步完善OP性脊柱骨折患者的临床治疗方案,该研究对2020年2月—2021年1月该院收治的41例患者在常规内固定的基础上应用PVP治疗,并与41例接受常规内固定术的患者治疗情况进行对比分析,现报道如下。
1 资料与方法
1.1 一般资料
方便选取该院收治的82例OP性脊柱骨折患者为研究对象。纳入标准:符合《实用骨科学.第4版》[6]中对OP性脊柱骨折的诊断标准,且经MRI与X线检查证实;所有患者与其家属已对该研究方案知情,并签署了《知情同意书》。排除标准:病理性脊柱骨折;有手术禁忌证者;爆裂性椎体骨折,神经根或脊髓受损者;椎体压缩>75%者;严重脊柱畸形者;严重肝肾功能障碍或心脑血管疾病者;凝血功能障碍者;恶性肿瘤者;认知功能障碍或患有精神疾病者。82例OP性脊柱骨折患者以随机数表划分为两组,各41例。对照组:男性16例,女性25例;年龄42~72岁,平均(55.36±4.85)岁;骨折部位为腰椎25例,胸椎12例,胸腰椎4例;骨折-手术时间1~8 d,平均(4.85±1.46)d;美国麻醉医师协会分级(american society of anesthesiologists,ASA)为Ⅰ级28例,Ⅱ级13例。研究组:男性17例,女性24例;年龄41~73岁,平均(55.38±4.50)岁;骨折部位为腰椎24例,胸椎12例,胸腰椎5例;骨折-手术时间1~8 d,平均(4.80±1.50)d;ASA分级为Ⅰ级27例,Ⅱ级14例。两组基线资料对比,差异无统计学意义(P>0.05),具有可比性。该研究经医院伦理委员会批准。
1.2 方法
对照组行常规内固定术治疗,方法:协助患者取俯卧体位,行气管插管全麻,根据伤椎部位选择切口,充分暴露出骨关节与周围椎板,在C臂X线机下观察,明确椎弓根进针定位点,插入克氏针,待确定无误后植入螺钉,通过轴向撑开力进行椎体复位,以固定物将椎体调整至正常高度,完成后关闭切口,留置负压引流管。研究组在此基础上应用PVP治疗,方法:内固定方法与对照组相同,待患者椎体高度恢复且未见活动性出血后,在C臂X线机引导下,选择伤椎压缩严重的椎弓根钻孔,置入穿刺套管针,透视下明确穿刺位置,使其斜面朝向患者椎体中心,拔出针芯。注入无菌生理盐水,将骨水泥调成糊状,连接穿刺针与注射器,抽吸骨水泥并将其缓慢注入伤椎。再次通过C臂X线机观察,此时骨水泥沿着骨小梁间隙缓慢浸润,边缘呈毛刺状且散开到达骨皮质。待骨水泥浸润至椎体后缘,停止推注,骨水泥全部硬化后拔出穿刺针,术后压迫创口5 min。
1.3 观察指标
(1)根据《中国骨质疏松性骨折骨修复策略专家共识(2019)》[7]中的标准评价两组临床疗效。显效:病椎疼痛完全消失或基本消失,骨折处愈合,脊柱功能恢复正常;有效:病椎部位仍有疼痛,骨折愈合良好,脊柱功能有所改变;无效:病椎疼痛无改善,骨折延迟愈合,脊柱功能明显改变。总有效率=(显效例数+有效例数)/总例数×100.00%。(2)比较两组术前与术后6个月时以下几项指标。①椎体恢复情况:通过侧位X线片检测后凸Cobb角、后缘高度压缩率、前缘高度压缩率。②疼痛程度:采用疼痛视觉模拟评分(visual analogue scale,VAS)进行评估,0分为无痛,10分为强烈疼痛,分值越高,疼痛程度越重。③椎体功能:采用Oswestry功能障碍指数(oswestry dability index,ODI)进行评价,问卷评分范围为0~50分,共计10个条目,分值越高,功能障碍越重。(3)比较两组术后并发症情况,包括伤椎塌陷、延迟愈合、断钉、弯钉等。
1.4 统计方法
采用SPSS 23.0统计学软件对数据进行处理,计量资料采用(±s)表示,组间差异比较进行t检验;计数资料采用频数及百分比(%)表示,组间差异比较进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效对比
研究组治疗的总有效率为95.12%较对照组的78.05%高,差异有统计学意义(P<0.05)。见表1。

表1 两组患者临床疗效对比[n(%)]
2.2 两组术前与术后6个月时椎体恢复情况对比
术前两组Cobb角、后缘高度压缩率、前缘高度压缩率对比差异无统计学意义(P>0.05);术后6个月时,研究组Cobb角、后缘高度压缩率、前缘高度压缩率较对照组低,差异有统计学意义(P<0.01)。见表2。
表2 两组患者术前与术后6个月时椎体恢复情况对比(±s)

表2 两组患者术前与术后6个月时椎体恢复情况对比(±s)
?
2.3 两组患者术前与术后6个月时的疼痛程度对比
术前两组VAS量表评分对比差异无统计学意义(P>0.05);术后6个月时,研究组VAS量表评分较对照组低,差异有统计学意义(P<0.01)。见表3。
表3 两组患者术前与术后6个月时的疼痛程度对比[(±s),分]
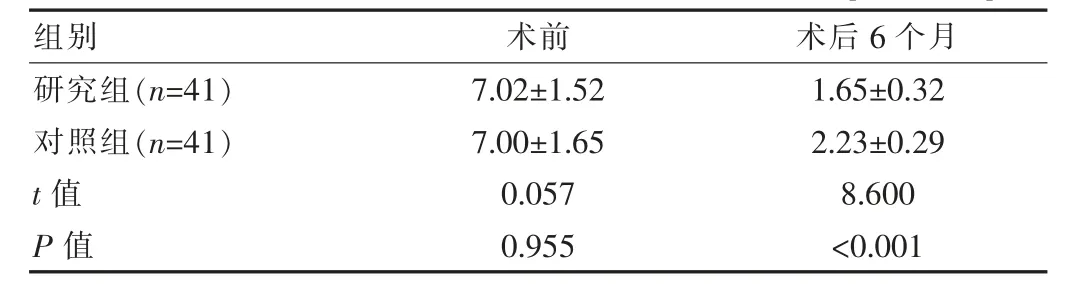
表3 两组患者术前与术后6个月时的疼痛程度对比[(±s),分]
?
2.4 两组患者术前与术后6个月时的椎体功能对比
术前两组ODI评分对比差异无统计学意义(P>0.05);术后6个月时,研究组ODI评分较对照组低,差异有统计学意义(P<0.01)。见表4。
表4 两组患者术前与术后6个月时的椎体功能对比[(±s),分]

表4 两组患者术前与术后6个月时的椎体功能对比[(±s),分]
?
2.5 两组术后并发症情况对比
研究组术后出现延迟愈合1例,对照组出现伤椎塌陷1例、延迟愈合3例、断钉2例、弯钉2例。研究组术后并发症发生率为2.44%较对照组的19.51%低,差异有统计学意义(χ2=4.593,P=0.032)。
3 讨论
OP是临床常见的骨骼代谢性疾病,由于此类患者骨脆性增加,所以骨折的发生风险明显升高[8]。据相关调查显示,60岁以上男性OP发生率为60.72%,女性高达90.84%,而每年与OP相关的椎体骨折病例约有70万例[9]。脊柱压缩性骨折是OP患者的常见并发症,主要表现为剧烈的腰背部疼痛与活动功能受限,严重影响患者的健康与生活质量[10]。传统治疗OP性脊柱骨折的方法为保守方案与内固定术,保守方案包括口服镇痛药物、钙剂结合康复训练等,不仅愈合速度慢,且易导致椎体塌陷与顽固性背痛,甚至损伤神经功能[11]。内固定术能有效恢复伤椎高度,保证脊柱的生理弧度。然而,内固定术无法重建患者损伤椎体,对于脊柱前柱的支撑力不足,后椎内固定系统需要承受较大的压力,所以易引起内固定物松动、断钉、椎体高度远期丢失等问题,整体开展效果并不理想[12-13]。
PVP是一种新型的微创治疗技术,其在C臂X线机的引导下向椎体内注入骨水泥,能有效提高胸腰椎体抗压强度,维持椎体的高度与稳定性[14-15]。学者彭东[16]对35例脊柱骨折患者应用了单纯内固定治疗,另35例患者在此基础上应用PVP治疗,结果显示PVP组患者治疗的优良率为94.29%高于单纯内固定组的71.43%,且术后后缘高度压缩率(3.02±0.58)%、前缘高度压缩率(12.33±3.65)%较单纯内固定组 (4.13±0.64)、(17.69±3.71)%低。该文研究结果与上述结果相近,研究组治疗的总有效率95.12%较对照组78.05%高(P<0.05)。同时,术后6个月时,研究组Cobb角(10.52±3.02)°、后缘高度压缩率(3.00±0.52)%、前缘高度压缩率(12.30±3.02)%较对照组(17.50±3.03)°、(4.12±0.65)%、(17.52±3.08)%低(P<0.05)。可见,在常规内固定的基础上应用PVP可以有效恢复患者椎体生物力学性能,避免矫正角度消失,使脊髓神经根得到充分减压,继而保障患者的康复效果。学者代德勇[17]将98例OP性脊柱骨折患者分为两组,参照组应用常规内固定术,试验组应用PVP术治疗,结果显示试验组术后VAS评分(1.29±0.83)分低于参照组(3.05±0.74)分。该文研究结果发现,术后6个月时,研究组VAS量表评分(1.65±0.32)分较对 照 组(2.23±0.29)分 低(P<0.05),ODI评 分(25.65±5.03)分较对照组(36.45±5.98)分低(P<0.05)。疼痛是OP性脊柱骨折患者最为主要的症状表现,PVP术中注入的骨水泥聚合后能产生热效应,减弱周围组织的神经末梢功能,继而改善了患者的疼痛程度。同时,骨水泥可以填补骨质疏松组织,在一定程度上缓解了负重对于椎内神经的不良刺激,促使椎体功能恢复[18-20]。从治疗的安全性来看,张少伟[21]选择其所在医院100例脊柱骨折患者作为研究对象,对其分别应用了单纯内固定与内固定联合PVP治疗,发现联合治疗组并发症发生率为4.00%低于单纯内固定组的16.00%,其认为PVP可以保证椎体的稳定性,降低并发症概率。该文结果与此结果相符,研究组术后并发症发生率2.44%较对照组19.51%低(P<0.05)。结果说明,在椎体中心损伤处注入骨水泥,能有效稳定受损椎体,缓解内固定负荷,减少断钉、弯钉、伤椎塌陷等并发症风险。
综上所述,PVP在OP脊柱骨折中具有显著的应用效果,能有效改善患者的疼痛症状,强化椎体功能,适于临床推广。

