甲状腺内胸腺癌临床病理学分析
刘 颖,郭海龙,景洪标
(1.河南科技大学附属三门峡市中心医院病理科,河南 三门峡 472000;2.乐陵市人民医院病理科,山东 乐陵253600;3.山东第一医科大学附属山东省肿瘤医院病理科,山东 济南 250117)
甲状腺内胸腺癌(intrathyroid thymic carcinoma,ITTC)是一种罕见的显示胸腺上皮分化的甲状腺癌,是与甲状腺内异位性胸腺瘤相对应的恶性肿瘤[1]。由于ITTC患病率低,加之形态学类似于甲状腺原发性鳞状细胞癌、低分化癌、未分化癌等,极易被误诊。本研究收集9例ITTC患者的临床资料,分析其临床病理学特征、免疫表型,以期为ITTC临床鉴别诊断提供参考。
1 资料与方法
1.1 临床资料
回顾性分析河南科技大学附属三门峡市中心医院、山东第一医科大学附属山东省肿瘤医院、乐陵市人民医院病理科2010年1月至2019年10月收治的ITTC患者的临床资料,包括患者的一般临床资料、大体检查、组织学特征、免疫表型和EB病毒编码的小mRNA(Epstein-Barr virus-encoded small RNAs,EBER)原位杂交检测情况。诊断标准参照2017年WHO ITTC的标准[1]。
1.2 方法
手术切除标本均经4%中性缓冲甲醛液充分固定,常规梯度酒精脱水,石蜡包埋,制作4 μm厚切片,分别行苏木素—伊红(hematoxylin and eosom,HE)染色、免疫组织化学(immunohistochemistry,IHC)染色、EBER原位杂交检测、光学显微镜观察。IHC所用一抗包括CD5、CD117、CD20、CD3、TDT、P63、CKAE1/AE3、CK5/6、CK7、TTF-1、TG、calcinotin、Bcl-2、CD56、Syn、CgA、Ki-67。IHC染色采用LSAB法,DAB显色。上述一抗、IHC染色试剂盒和DAB显色试剂盒均购于福州迈新技术有限公司。IHC染色操作按试剂盒说明书进行,设阴性对照和阳性对照。EBER原位杂交检测所用RNA探针(ISH-7001)和检测试剂盒均购自北京中杉金桥生物技术有限公司,操作按试剂盒说明书进行,以已知阳性的鼻咽未分化癌作为阳性对照。
2 结果
2.1 一般临床资料
共检出9例ITTC患者,其中7例患者因查体或自己发现甲状腺肿物就诊,1例因声音嘶哑就诊,1例因颈前区触痛就诊;1例有甲状腺功能亢进病史,经治疗后甲状腺功能恢复正常。术前实验室检查结果显示,9例患者血清甲状腺球蛋白、促甲状腺激素、甲状腺素、甲状腺过氧化物酶均正常。术前胸部CT检查结果显示,9例患者均未见前上纵隔占位。7例患者行肿物+甲状腺叶全切除术,2例患者行肿物+甲状腺叶次全切除术。9例患者的临床资料见表1。
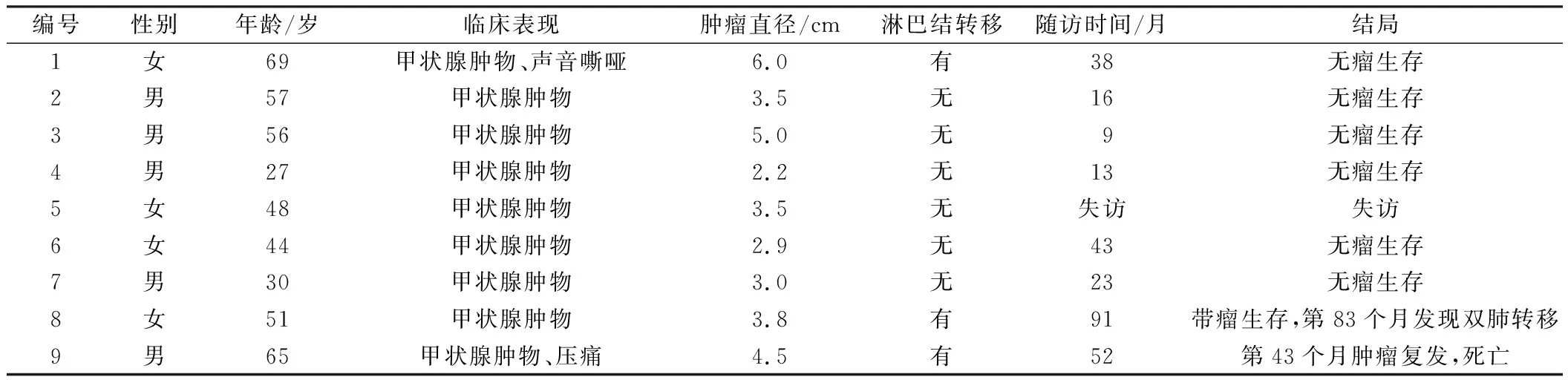
表1 患者的临床资料
2.2 大体检查
9例患者肿瘤均为单发性病变,结节状;切面为实性,呈灰黄色、灰红色,质韧、硬;肿瘤直径2.2~6.0 cm,平均3.8 cm;肿瘤无包膜,和甲状腺组织间有清楚的界限(图1a)。2例患者肿瘤侵犯甲状腺被膜,其余患者肿瘤未见甲状腺被膜侵犯。
2.3 组织学特征
肿瘤界限清楚,主要呈推挤性生长,局部可见肿瘤在甲状腺组织间浸润(图1a、b)。镜下可见肿瘤内大小不等的实性巢状、梁状结构,被间质致密的纤维组织分割成不规则的小叶状结构。肿瘤细胞呈多角形或短梭形,细胞界限不清。细胞质淡红染,细胞核圆形或卵圆形,空泡状,核仁明显(图1c)。核分裂象相对少见,每50个高倍视野可见7~18个。间质可见丰富的淋巴细胞浸润,未见出血或钙化。2例患者肿瘤内可见小灶性坏死(图1d)。3例患者(编号1、8、9)肿瘤查见淋巴结转移。
2.4 免疫表型及EBER原位杂交检测
9例患者肿瘤均弥漫高表达CKAE1/AE3和CK5/6(图1e)、不同程度表达CD5(弥漫表达或片状表达),见图1f。8例患者表达CD117,6例表达P63,5例表达Bcl-2,2例灶状表达CK7。9例患者肿瘤均不表达CD20、CD3、TDT、TTF-1、TG、calcinotin、CD56、Syn、CgA。肿瘤间质可见CD20+、CD3+、TDT-的淋巴细胞,这说明浸润的淋巴细胞为成熟的B淋巴细胞和T淋巴细胞。Ki-67增殖指数为15%~30%。5例患者肿瘤标本行EBER原位杂交检测,结果均为阴性。
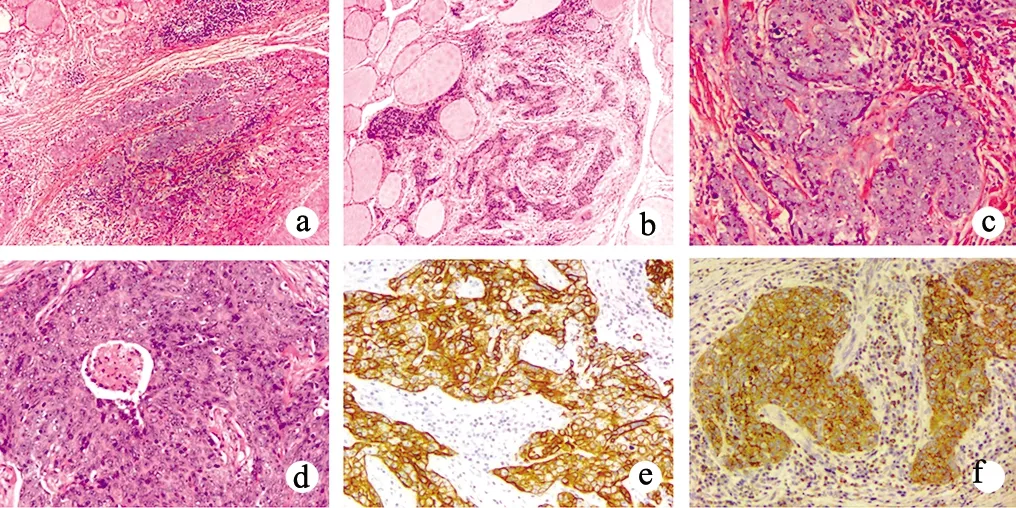
a:肿瘤界限清楚(HE,×40);b:肿瘤浸润甲状腺组织(HE,×40);c:肿瘤细胞排列呈巢状(HE,×100);d:肿瘤中可见坏死(HE,×100);e:肿瘤细胞弥漫表达CK5/6(IHC,×100);f:肿瘤细胞弥漫表达或片状表达CD5(IHC,×100)图1 ITTC的组织学特征和免疫表型
3 讨论
ITTC是一种特殊类型的甲状腺恶性肿瘤,最初由Miyauchi等[2]于1985年报道,描述为甲状腺内上皮性胸腺瘤(introthyroid epithelial thymoma,ITET),以区别于甲状腺内原发性鳞状细胞癌。Chan等[3]于1991年又报道了11例该肿瘤,并将其命名为显示胸腺样分化的癌(carcinoma showing thymus-like elements,CASTLE)。2004年第3版WHO肿瘤分类首次将CASTLE作为甲状腺肿瘤的一个特殊类型[4]。2017年第4版WHO肿瘤分类将其命名为ITTC[1]。目前研究认为,ITTC起源于甲状腺内异位胸腺或鳃囊残余。约1.4%手术切除的甲状腺组织内可见异位的胸腺组织,肿瘤细胞中CD5、P63阳性表达,均支持ITTC起源于异位胸腺或鳃囊残余[3,5-6]。
ITTC极为罕见,主要发生于亚洲人群。根据我国人群和日本人群的发病统计资料,ITTC在甲状腺原发性恶性肿瘤中所占比例分别是0.15%(3/2 033)和0.083%(8/9 582)[7-8]。ITTC好发于中年人[5,9]。临床症状和影像学检查无特异性,多表现为颈部缓慢增大的无痛性肿块。肿块压迫喉返神经、气管时,可出现声音嘶哑、呼吸困难等症状。肿块多位于甲状腺下极。超声检查通常显示低回声实性结节,无钙化。甲状腺扫描显示为冷结节。实验室检查通常无特殊发现,甲状腺功能常在正常范围[1]。目前,未见ITTC患者白细胞增多症、粒细胞集落刺激因子升高及副肿瘤综合征的报道[1,5-6]。冯一星等[10]报道11例ITTC患者肿瘤位于中下极或下极,表现为低回声或极低回声结节,甲状腺影像报告和数据系统分类为4a~5。
肉眼观察可见,ITTC为界限清楚的实性结节,无包膜,切面呈灰白色,质硬,局部可见肿瘤侵犯甲状腺组织[1,5]。组织学特点类似于纵隔的胸腺癌,表现为粗大的纤维结缔组织分割肿瘤细胞巢呈分叶状结构、间质丰富的淋巴细胞浸润。肿瘤细胞呈多边形、梭形,界限不清,常呈合体样。细胞异型性相对较小,核分裂象少见,每10个高倍视野下可见1~3个。肿瘤内未见乳头状结构及滤泡结构。免疫组化结果显示,肿瘤细胞除表达上皮性标记物(CKAE1/AE3、CK5/6、P63)外,还表达胸腺癌的特异性标记物(CD5、CD117),不表达甲状腺滤泡上皮标记物(TG、TTF-1)及甲状腺滤泡旁细胞标记物(calcitonin)。以上结果进一步证实ITTC起源于胸腺上皮,而不是甲状腺滤泡上皮或滤泡旁细胞。同时,上述免疫表型可以与甲状腺原发鳞状细胞癌、低分化癌、未分化癌和髓样癌鉴别,因甲状腺原发鳞状细胞癌、低分化癌、未分化癌和髓样癌均不表达CD5及CD117。另外,部分病例表达神经内分泌标记物(NSE、Syn、CgA)[5,11]。本文9例ITTC患者均表达CD5,8例表达CD117,均不表达甲状腺滤泡上皮及滤泡旁细胞标记物,也未见神经内分泌标记物表达。
ITTC临床症状和影像学表现不典型,确诊依靠组织病理学诊断。刘霞等[12]认为,对于甲状腺癌,细胞学形态未显示明确的乳头状癌或滤泡性癌分化,癌细胞形态较为一致,呈圆形或椭圆形,染色质空泡状,核仁明显,应考虑ITTC的可能。CD5是诊断ITTC较为敏感和特异的标记物,但相关研究发现尚有18%的病例不表达CD5[13]。因此,对于CD5为阴性的病例,需要结合组织病理学特征联合CD117、CK5/6、P63等标记物进行诊断。
ITTC病因不明,鉴于其主要发生于亚洲人群,推测可能和遗传、种族、环境因素有关。目前未发现ITTC和E病毒(Epstein-Barr virus,EBV)感染有关[1]。本研究5例患者标本行EBER原位杂交检测,结果均显示阴性,未见EBV感染的证据。ITTC是一种低度恶性肿瘤,呈惰性临床经过,治疗首选手术切除,术后辅以放疗或化疗,预后良好,患者5年和10年生存率分别为90%和82%[1,13]。冯一星等[10]随访8例ITTC患者,随访3~74个月,仅2例发生转移[10]。本研究随访结果显示,8例患者随访9~91个月,只有2例患者发生复发或转移,说明ITTC临床进展缓慢,预后较好。
综上,ITTC是一种罕见的显示胸腺上皮分化的甲状腺肿瘤,具有独特的组织病理学特征和免疫表型,生长缓慢,具有较好的预后。CD5和CD117免疫组化标记有助于ITTC的诊断和鉴别诊断。

