神经刺激仪联合超声在肥胖患者肌间沟臂丛麻醉中的应用效果分析
朱晓昌,王 爽,王 宗,郭锡恩,戴体俊
(1.宿迁市中医院麻醉科,江苏 宿迁 223800;2.徐州医科大学麻醉药理学教研室,江苏 徐州 221004)
臂丛麻醉是将局部麻醉药物注入到臂丛神经干周围,通过阻滞其所支配区域的神经传导而发挥作用,是临床前臂部、上臂部、肩部等手术中常用的麻醉方法[1]。肌间沟臂丛麻醉是臂丛麻醉的一种,传统肌间沟臂丛麻醉多采用盲探异感定位、神经刺激仪定位等,神经刺激仪引导的肌间沟臂丛神经阻滞通过观察神经刺激仪发出的电流刺激神经支配区域的肌肉颤动,能够为穿刺提供一定的依据。但神经刺激引导的肌间沟臂丛神经阻滞对臂丛神经的阻滞属于盲探性操作,未借助可视化设备进行引导;且臂丛神经中、下干的位置比较深,穿刺针无法完全、准确到达目标位置,在寻找目标神经时容易造成神经、血管或其他组织损伤[2],进而导致麻醉效果不理想。随着医学技术的不断进步,神经刺激仪联合超声已经广泛应用于临床[3-4]。有研究指出,神经刺激仪联合超声引导腰丛—坐骨神经阻滞,麻醉起效时间快且血流动力学波动幅度小[5];有学者将神经刺激仪联合超声用于连续臂丛神经阻滞,取得了较好的镇痛效果且患者舒适度较高[6]。肥胖患者脂肪分布异常,体表定位不明确,神经刺激仪引导的肌间沟臂丛麻醉可能需要反复多次穿刺,导致相关并发症发生[7-9]。目前尚未见关于神经刺激仪联合超声在肥胖患者肌间沟臂丛麻醉中应用效果的研究。因此,本研究选取拟应用肌间沟臂丛麻醉的78例肥胖患者,旨在探讨神经刺激仪联合超声在肥胖患者肌间沟臂丛麻醉中的应用效果,以期为临床提供参考。
1 资料与方法
1.1 临床资料
选取2018年1月至2020年1月在宿迁市中医院拟应用肌间沟臂丛麻醉的78例肥胖患者,按照随机数字表法分为对照组和研究组,每组39例。对照组中男18例,女21例;年龄20~80岁,平均(50.2±4.6)岁;BMI 25.3~36.0 kg/m2,平均(29.5±3.0)kg/m2。研究组中男20例,女19例;年龄21~79岁,平均(50.5±5.0)岁;BMI 25.5~36.2 kg/m2,平均(29.8±2.9)kg/m2。2组患者性别、年龄及BMI等一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①BMI>25 kg/m2;②需进行肌间沟臂丛麻醉。排除标准:①凝血功能障碍;②合并精神、意识及沟通能力障碍;③穿刺部位缺损或感染;④外周神经感觉异常;⑤合并麻醉或手术禁忌证;⑥心、脑、肝、肾等器官器质性病变。本研究经我院伦理委员会审批通过,患者或其家属知情并同意参与本次研究。
1.2 麻醉方法
2组患者术前均禁食8 h,麻醉前30 min肌肉注射100 mg苯巴比妥钠(批号:20171182,福建省闽东力捷迅药业有限公司)、0.5 mg阿托品(批号:20171015,南阳普康药业有限公司)。在健侧上肢建立外周静脉输液通道,常规监测患者的各项生命指标。患者取仰卧位,头偏向健侧,手臂自然放于身体两侧。对照组在肌间沟臂丛麻醉中应用神经刺激仪,研究组应用神经刺激仪联合超声。
对照组:将甲状舌骨肌与前中斜角肌组成的三角形间隙作为麻醉穿刺的位置,常规碘伏消毒后进行穿刺,初始电流设置为1 mA;调整神经刺激仪的位置及进针深度,待患者上肢肌肉(三角肌)发生明显抽动后将电流的强度下调为0.3~0.4 mA,保持肌肉的轻微颤动;注射器回抽无血液或脑脊液后注入25 mL 0.5%罗哌卡因(批号:1709125,江苏恒瑞医药股份有限公司)。
研究组:应用便携式超声仪(NanoMaxx,美国)的高频(5~10 MHz)线性探头进行定位,22G神经刺激针连接神经刺激仪进行穿刺。消毒穿刺部位后,使用超声探头进行扫描,超声探头应与患者的颈部垂直。超声引导下应用平面内技术,对肌间沟臂丛神经进行扫描,实时检测穿刺针;找到臂丛神经后,启动神经刺激仪,初始电流设置为1 mA,调整神经刺激仪的位置,待患者的上肢肌肉(三角肌)发生明显抽动后将电流的强度下调为0.3~0.4 mA,保持肌肉的轻微颤动;注射器回抽无血液或脑脊液后注入25 mL 0.5%罗哌卡因。
1.3 观察指标
比较2组患者的麻醉完成时间、起效时间及镇痛持续时间[4]。比较2组患者臂丛神经痛觉阻滞完善率,包括桡神经、正中神经、尺神经、肌皮神经、前臂内侧皮神经;用针刺法评估痛觉,痛觉消失记为阻滞完善[8]。比较2组患者的麻醉有效率及并发症的发生情况。麻醉效果:优,术中完全无痛感;良,术中有轻微痛感,不影响手术进行;差,术中有强烈痛感,需增加麻醉药物剂量方可进行手术,麻醉有效率=(优例数+良例数)/总例数×100%。并发症包括局部血肿、气胸、局部麻醉中毒,计算其发生率[10]。比较2组患者的麻醉满意度,通过医院自制的满意度调查问卷进行评分:80~100分为满意,60~79分为基本满意,60分以下为不满意[11]。总满意率=(满意例数+基本满意例数)/总例数×100%。
1.4 统计学方法
2 结果
2.1 患者麻醉完成、起效时间及镇痛持续时间比较
研究组患者麻醉完成及起效时间均短于对照组,而镇痛持续时间长于对照组,差异有统计学意义(P<0.05),见表1。
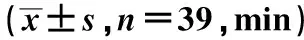
表1 患者麻醉完成、起效时间及镇痛持续时间比较
2.2 患者臂丛神经痛觉阻滞完善情况比较
2组患者桡神经及肌皮神经阻滞完善率比较,差异无统计学意义(P>0.05);而研究组患者正中神经、尺神经及前臂内侧皮神经阻滞完善率均高于对照组,差异有统计学意义(P<0.05),见表2。
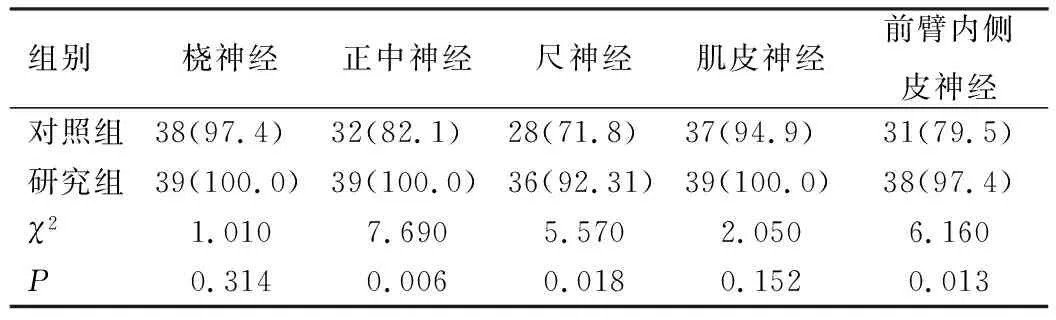
表2 患者臂丛神经痛觉阻滞完善情况比较[n=39,例(%)]
2.3 患者麻醉效果及并发症发生情况比较
研究组患者麻醉有效率高于对照组,并发症发生率低于对照组,差异均有统计学意义(P<0.05),见表3。
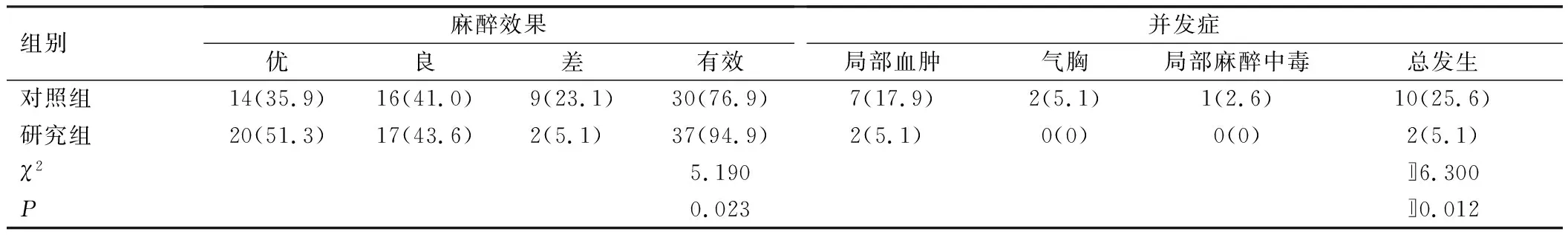
表3 患者麻醉效果及并发症发生情况比较[n=39,例(%)]
2.4 患者麻醉满意度比较
研究组患者麻醉总满意率高于对照组,差异有统计学意义(P<0.05),见表4。

表4 患者麻醉满意度比较[n=39,例(%)]
3 讨论
近年来,随着医疗技术的不断发展及完善,神经刺激仪在临床麻醉工作中的使用越来越常见,其多应用于肌间沟臂丛麻醉中,神经刺激仪产生的电流会对支配区域肌肉产生刺激,进而引起肌肉颤动,从而定位穿刺的目标,一定程度上提高了定位准确率[12],但其无法避免对血管及神经造成损伤,仍属于盲探性操作,在阻滞目标神经时,需依靠局部麻醉药物的扩散作用。因此,麻醉作用的起效时间较长,且对部分分支神经的阻滞效果不是很理想。此外,少数患者在神经刺激仪下反复穿刺后,仍然不会引起肌肉颤动,最终导致整体的神经阻滞效果并不十分理想。
近年来,随着医学技术的不断发展,超声定位技术广泛应用于临床。神经刺激仪联合超声麻醉是以超声提供的解剖学信息图像作为基础,进而通过神经刺激仪引起患者出现运动反射,最终对疑问神经产生信息[13]。超声引导下进行肌间沟臂丛麻醉,定位更加准确,只需要1次进针就能完成穿剌,降低了对麻醉医师临床经验的要求,能够缩短麻醉完成时间;且由于可在超声可视图像下结合药液包裹神经情况进行用药,用药更加准确、有效,相关药物发挥作用的持续时间较长;同时,还能够显著减轻患者的痛苦,患者的接受度较高[14]。本研究结果显示,研究组患者麻醉完成、起效时间均短于对照组,镇痛持续时间长于对照组,提示在肌间沟臂丛麻醉中,应用超声联合神经刺激仪能够显著缩短麻醉完成、起效时间。
麻醉医师借助超声成像可肉眼直视臂丛神经及其结构,能够更好地引导穿刺针向目标神经靠近。本研究结果显示,研究组患者桡神经、肌皮神经阻滞完善率与对照组相比无明显差异,但研究组患者的正中神经、尺神经及前臂内侧皮神经的阻滞完善率均显著高于对照组,提示神经刺激仪联合超声能够为患者提供更加完善的镇痛;研究组患者麻醉有效率高于对照组,并发症发生率低于对照组,提示在肌间沟臂丛麻醉中,应用超声联合神经刺激仪能够提高麻醉的整体效果,同时还能降低并发症发生率,安全性较高。分析其原因,可能是在超声引导下可有效掌握麻醉药物的扩散情况,进而根据扩散情况调整进针位置,使局部麻醉药物最大程度包绕臂丛神经,从而保证麻醉药物对目标神经的浸润,提高对各个分支神经的阻滞效果,在降低局部麻醉药物损伤非目标神经的同时还能缩短麻醉起效时间[15]。此外,因超声联合神经刺激仪辅助肌间沟臂丛的麻醉的效果更好,减少了术中麻醉药物的追加,从而降低了相关并发症发生率。
在肌间沟臂丛麻醉中,神经刺激仪联合超声无需根据患者的反馈信息进行反复穿刺,减少了穿刺次数,也可以应用于意识、精神模糊的患者。本研究使用5~10 MHz的超声探头便可清楚观察到患者肌间沟的肌肉、血管及神经等,穿刺更加方便,因此患者的接受度更高[16]。在临床实际应用中,肌间沟臂丛麻醉效果受到多种因素的影响,其中,肥胖是最关键的因素,肥胖会引起机体出现生理的改变及并发疾病等,同时由于脂肪大量堆积导致体表的标志不明显,增加了麻醉的难度[17],为减少盲探造成的血管、神经及其他组织的损伤从而达到更好的神经阻滞效果,肥胖患者的臂丛神经麻醉应尽量在超声引导下进行。本研究结果显示,研究组患者满意度高于对照组,进一步表明神经刺激仪联合超声在肌间沟臂丛麻醉中具有较高的应用价值。
综上所述,在肥胖患者的肌间沟臂丛麻醉中,应用神经刺激仪联合超声的麻醉效果理想,其具有麻醉起效快、镇痛持续时间长、麻醉完善率高及安全性高等优势。但本研究的观察指标及样本等数据较少,在后期的研究中可进行多中心、大样本量及更多观察指标的研究,以获取更加准确和有效的结果。

