鼻内镜下鼻中隔偏曲黏膜下矫正对鼻中隔偏曲患者鼻气道阻力及鼻腔容积的影响
赵雪霞
(河南省宜阳县人民医院耳鼻喉科 宜阳 471600)
鼻中隔偏曲是常见的面部疾病,主要由于各种外伤、发育异常及鼻腔肿瘤等因素造成鼻中隔向一侧或双侧发生弯曲,或鼻中隔的单侧或双侧局部出现隆起,导致患者发生鼻窦及鼻腔生理功能障碍[1~2]。目前,临床上常应用鼻内镜下鼻中隔黏膜下切除术治疗鼻中隔偏曲,该术式简单、易操作,但手术视野暴露不充分,操作主观性较强,且术后疼痛明显,常伴有鼻出血、鼻中隔穿孔等情况发生,治疗效果欠佳。鼻内镜下鼻中隔偏曲黏膜下矫正术具有视野清楚、微创及安全性高等特点,能够有效改善鼻塞、鼻出血及鼻骨畸形等情况[3]。基于此,本研究着重讨论鼻内镜下鼻中隔偏曲黏膜下矫正对鼻中隔偏曲患者鼻气道阻力及鼻腔容积的影响。现报道如下:
1 资料与方法
1.1 一般资料 本研究经过医院医学伦理委员会批准,采用前瞻性试验方法,选择2018 年2 月~2020年2 月于我院治疗的鼻中隔偏曲患者共64 例,按照入院顺序分为观察组及对照组各32 例。观察组男17 例,女 15 例;年龄 34~65 岁,平均年龄(49.67±5.43)岁;病程 3~9 年,平均(6.03±1.17)年。对照组男 16 例,女 16 例;年龄 33~67 岁,平均年龄(50.08±5.62)岁;病程 2~9 年,平均(5.87±1.22)年。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。患者以及家属均在知情同意书上签字。
1.2 入选标准 纳入标准:有鼻出血,鼻腔、鼻窦功能障碍,由CT 和鼻内镜检查后确诊;无其他鼻腔病症;符合手术矫正治疗指征。排除标准:意识模糊,依从性差;合并上呼吸道感染;对疼痛刺激较敏感。
1.3 手术方法
1.3.1 对照组 选择鼻内镜下鼻中隔黏膜下切除术。给予全身麻醉以及气管插管,碘伏消毒、铺无菌巾单,在鼻内镜引导下,于无损伤处的鼻中隔黏膜后约2.5 mm 处作L 型切口,由四方软骨处进行操作,分离表面骨膜,用咬骨钳清除损伤的鼻中隔及四方软骨,并将分离的骨片取出,然后把四方软骨修整光滑置入鼻中隔黏膜内,清理鼻腔,观察有无活动性出血,充分止血,缝合鼻中隔切口。手术结束后,观察鼻中隔有无穿孔,并用纱布完全填塞鼻腔保持鼻腔形态,加压止血。
1.3.2 观察组 采取鼻内镜下鼻中隔偏曲黏膜下矫正术。给予全身麻醉以及气管插管,碘伏消毒、铺无菌巾单,在鼻内镜引导下,切开鼻中隔黏膜,剥离鼻中隔两侧黏骨膜及软骨,将鼻中隔充分暴露于手术视野内,清理损伤的软骨,并且切除偏曲的鼻中隔软骨、犁骨及筛骨的垂直板和上颌骨鼻棘,取出骨碎片,修整骨缘,操作结束后对鼻腔内部进行仔细检查,生理盐水清洗鼻腔,观察有无出血点,充分止血,缝合鼻中隔切口。术毕,纱布填塞鼻腔压迫止血。
1.4 评价指标 术前、术后2 周,采用北京爱生科贸有限公司Eccovision 鼻声反射仪测定两组患者鼻气道阻力(NAR)、鼻腔容积(NCV);记录两组患者并发症发生情况,如鼻甲肥大、鼻中隔穿孔、再次偏斜。
1.5 统计学方法 选取SPSS24.0 软件对数据进行处理,以()、%表示计量资料及计数资料,分别采用t检验、χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组NAR 比较 术前,两组NAR 水平比较,差异无统计学意义(P>0.05);术后,两组NAR 水平低于术前,且观察组低于对照组,差异有统计学意义(P<0.05)。见表 1。
表1 两组 NAR 比较[kPa/(s·L),]

表1 两组 NAR 比较[kPa/(s·L),]
组别 n观察组对照组32 32 5.045 2.372 0.000 0.021 tP术前 术后 t P 1.24±0.35 1.21±0.32 0.358 0.722 0.91±0.12 1.06±0.16 4.243 0.000
2.2 两组NCV 比较 术前,两组NCV 水平比较,差异无统计学意义(P>0.05);术后,两组NCV 高于术前,且观察组高于对照组,差异有统计学意义(P<0.05)。见表 2。
表2 两组 NCV 比较(cm3,)
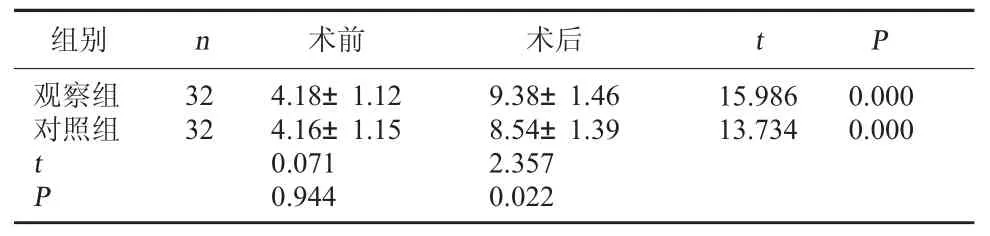
表2 两组 NCV 比较(cm3,)
组别 n观察组对照组32 32 15.986 13.734 0.000 0.000 tP术前 术后 t P 4.18±1.12 4.16±1.15 0.071 0.944 9.38±1.46 8.54±1.39 2.357 0.022
2.3 两组并发症比较 术后,观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组并发症比较[例(%)]
3 讨论
鼻中隔偏曲作为五官科常见病症,常引发鼻窦炎、鼻甲肥大、鼻息肉等鼻腔疾病。鼻中隔偏曲是鼻正常解剖结构异常,因此容易造成患者鼻腔通透性降低以及鼻腔体积减小,空气通过率下降,出现鼻塞、头晕等表现[4]。窦口鼻道复合体作为鼻窦主要解剖结构,以筛漏半为中心,由额窦、上额窦、钩突等组成[5]。鼻腔解剖异常可分为结构异常、气腔形成及附加孔,其中鼻中隔异常属于解剖异常[6]。依照马氏分法可将鼻中隔偏曲分为高位偏曲及非高位偏曲,其中,鼻中隔偏曲发生在中鼻甲下缘平面以上属于高危偏曲,鼻中隔偏曲发生在中鼻甲下缘平面以下称为非高位偏曲[7]。鼻腔窦口机能正常时,鼻腔纤毛可正常清理进入鼻腔的异物,当鼻中隔异常时,窦口排泄不通畅,纤毛不能对进入鼻腔的细菌、真菌及粉尘颗粒进行清除,使异物堆积于鼻腔内,阻碍鼻腔正常排泄,病原微生物不断繁殖,继而引发鼻腔炎症反应[8~9]。因此,及时治疗鼻中隔偏曲可预防各类鼻腔炎症发生。
目前,临床上治疗鼻中隔偏曲主要是采取手术纠正,手术治疗能够恢复鼻窦口复合体的解剖学异常部位,改善鼻腔及鼻窦的异常生理构造,恢复鼻腔的正常通气功能[10]。传统的手术方式对鼻中隔偏曲患者鼻腔损伤较大,容易破坏患者正常鼻窦及鼻腔生理结构,同时由于手术视野狭窄且清晰度较低,操作盲目性大大增加,可对患者的预后造成严重影响。不仅如此,传统手术方式治疗高位偏曲及后端偏曲等难以观察的较深部位,术后并发症发生率更高,且患者更易复发。伴随鼻内镜技术不断发展,鼻中隔偏曲的治疗方式也在不断优化,鼻内镜手术具有视野暴露充分、光源充足、操作方便等特点,且对鼻腔组织损伤较小,患者术后恢复较快,并发症发生率低。本研究结果显示,术后两组NAR 水平低于术前,且观察组低于对照组;术后两组NCV 高于术前,且观察组高于对照组。鼻中隔偏曲黏膜下矫正可直观判断偏曲的部位,通过矫正及切除偏曲组织恢复鼻中隔正常功能结构。并且该手术方式有效减轻了鼻组织损伤,有助于改善鼻腔功能,降低鼻腔阻力,增加容积。本研究结果还显示,术后观察组并发症发生率较对照组低。手术视野清晰是鼻内镜下鼻中隔偏曲黏膜下矫正术的主要特点,可直观观察病变部位,使操作更加细致,提高手术的安全性以及准确性,因此在操作过程中对鼻内组织有较好的保护效果,可降低术中出血量,减少术后相关并发症发生,从而促进患者康复。
综上所述,鼻内镜下鼻中隔偏曲黏膜下矫正可降低鼻中隔偏曲患者鼻腔阻力,增加容积,且术后并发症发生率低。

