急性共同性内斜视的手术疗效观察
吕 碧,王欢燕
(柳州市红十字会医院<柳州市眼科医院>眼科 广西 柳州 545001)
急性共同性内斜视(acute acquired comitant esotropia,AACE)是在儿童和成年人中均可发生的一种内斜视,病因不清,起病急,伴发双眼复视,无麻痹,有潜在正常双眼单视功能[1]。随着认识不断加深,AACE 能够被及时诊断,得到及时治疗。本文对2016 年5 月—2020 年9 月收治的AACE 患者进行了回顾分析,现报道如下。
1.资料与方法
1.1 一般资料
2016 年5 月—2020 年9 月在柳州市红十字会医院<柳州市眼科医院>眼科就诊并诊断AACE 患者,观察半年后接受手术且随访时间在半年以上的连续性病例共13 例,其中女性3 例,男性10 例,发病年龄在4 ~26 岁,平均年龄(12.4±8.2)岁;病程8 个月~5 年,平均(18.6±10.4)个月。所选患者均知情且同意并签署知情同意书。纳入标准:①急性起病,内斜视伴双眼复视;②水平同侧复视像,各方位眼球运动不受限,无眼肌麻痹;③头颅MRI 及神经科、耳鼻喉科会诊无器质性病变。排除标准:①器质性眼病;②既往眼部手术病史者;③全身性疾病或精神疾病等。13 例AACE 基本情况见表1。
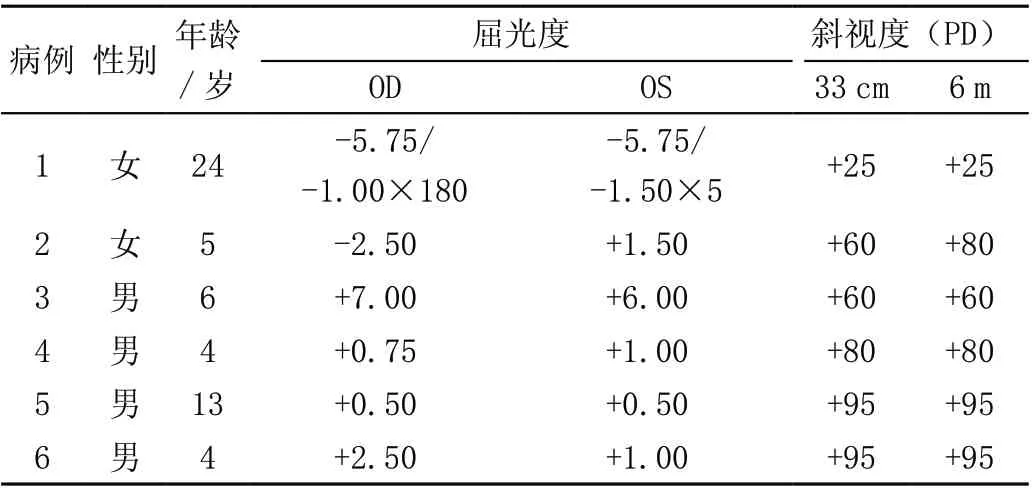
表1 13 例AACE 基本情况

表1(续)
1.2 方法
每例患者均完善眼科常规检查、斜视专科检查,在睫状肌麻痹下验光,三棱镜+遮盖法查看远近斜视度,屈光矫正下同视机进行三级视功能检查,Titmus 图查近立体视。确定主导眼。观察眼底黄斑位置。斜视度+15棱镜度者,观察半年后采取手术,术式包括非主导眼或双眼的内直肌后徙术、非主导眼内直肌后徙联合外直肌截除术、双眼内直肌后徙联合非主导眼或双眼外直肌截除术。
1.3 观察指标
手术成功标准:术后1 d、1 周、1 个月、3 个月、6 个月看远、看近无显斜,隐斜10 PD,无双眼复视。立体视≤60 为中心立体视,>800 为立体视盲。
1.4 统计学方法
采用SPSS 18.0 统计软件进行数据处理,计量资料采用均数±标准差(± s)表示,行t检验,P<0.05为差异有统计学意义。
2.结果
2.1 术后斜视度和眼位
13 例AACE 患者中有AACE-Ⅱ型8 例(61.5%),AACE-Ⅲ型5 例(38.5%)。术前斜视度:6 m:+25 ~+95 PD,平均+67.3 PD;33 cm:+25 ~+95 PD,平均+66.5 PD。13 例AACE 术后1 d 眼位均正位,无诉双眼复视,眼球运动不受限。术后1 d 斜视度:6 m:+3 ~+9 PD,平均+6.9 PD,33 cm:0 ~+8 PD,平均+5.3 PD。
2.2 术后视功能和随访
术后10 例有立体视,术后立体视功能有所提高。术前立体视(250.99±102.47)弧秒与术后1 d、1 周、1 个月、3 个月、6 个月的立体视明显改善,差异有统计学意义(P<0.05)。见表2。后根据三棱镜+遮盖法检查远近斜视度、同视机检查三级视功能制定双眼视训练。其中1 例成年AACE-Ⅲ型患者,术后2 个月双眼复视、内斜复发,同视机检查有融合,远立体视800 弧秒,近立体视40 弧秒,戴镜看远斜视度+25 PD,看近+20 PD,观察半年后再次斜视手术,术后眼位正,无双眼复视,予双眼视训练,目前术后半年情况稳定。余病例随访稳定。
表2 13 例AACE 术后不同时间段立体视与术前比较(± s,弧秒)
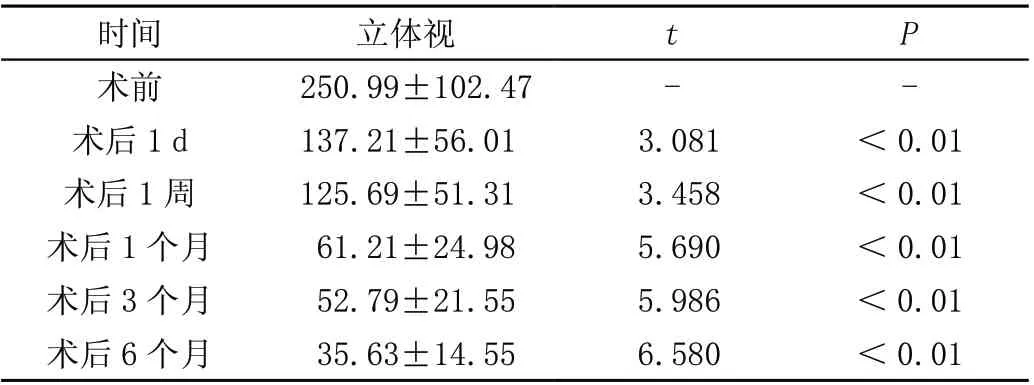
表2 13 例AACE 术后不同时间段立体视与术前比较(± s,弧秒)
注:均与术前比较。
时间立体视tP术前250.99±102.47--术后1 d137.21±56.013.081<0.01术后1 周125.69±51.313.458<0.01术后1 个月61.21±24.985.690<0.01术后3 个月52.79±21.555.986<0.01术后6 个月35.63±14.556.580<0.01
3.讨论
AACE 是一种发病原因尚未明确、少见的特殊类型内斜视,主要发生在大龄儿童、成人、老年人,发病年龄群跨度大。有报道的斜视角度为+10 ~+40 PD,也有达到+70 PD,本文中,这13 例斜视度为+25 ~+95 PD,平均+66 PD 左右,斜视度范围大。突发的AACE 主观上多能耐受,鉴于其具有不同程度视功能,尤其看近时不表现斜视与双眼复视,往往就诊较晚。本研究中有2 例是在行近视术前检查时发现合并AACE,看近不表现复视,看远存在复视,症状持续2 年以上,一直未就诊。AACE分为3 种类型[2]:Ⅰ型(Swan 型)、Ⅱ型(Burian.Franceschetti 型)、Ⅲ型(Bielschowsky 型)。Ⅲ型多发生在近视度≤-5.00 D,未矫正近视诱发内斜视。有其他报道,ACE-Ⅲ型存在近视度>-5.00 D,我们的研究中也有1 例。国外学者认为小于5 岁的AACE,手术矫正不应超过发病后数月,避免抑制和弱视的发生[3-5]。对于大龄儿童和成人,他们的视觉发育比较成熟,手术可延迟更长时间。国内多数学者也认为AACE 患者应保守治疗半年以上再行手术,手术量应比常规要大[6-8]。黄晓刚等[8]报道全矫手术是治疗AACE 合理有效的治疗方式,建议成人AACE-Ⅲ型做到看远内隐斜,看近外隐斜为最佳。本研究我们按照全矫设计,13 例患者中,全麻7 例,局麻6 例,术后均无双眼复视,眼位正,视功能不同程度恢复。姚爱霞和王成虎[9]报道31 例AACE-Ⅲ型患者按照常规手术量行斜视矫正术后的斜视度、融合功能和看远、近的立体视得到有效改善。关于术后复发,有学者[10]报道与AACE 的发病机制有关,也有学者报道发现AACE 患者的眼外肌解剖因素可能参与发病,如发现AACE 患者内直肌止端位置比正常人群更靠前[11]。国内学者[8,12]认为AACE-Ⅲ型术后有复发趋势。Campos[13]认为AACE-Ⅲ型的复发可发生在术后几月或几年,可能与此型患者存在双眼持续集合倾向有关,而AACE-Ⅱ型采取双眼内直肌后徙术后通常不会复发。有学者[14]建议增加内直肌后徙量会对成年AACE 患者的术后正位视有帮助。也有学者[15]报道对于内斜+30 PD 以上的大角度的AACE 患者采取单眼的内直肌后徙联合外直肌截除能取得较好的术后疗效。另外,术后复发可能和手术量设计也相关。戴志岳等[16]研究发现术前远、近距离的Base-out 恢复点斜视度比常规三棱镜遮盖检查要大,按Base-out 恢复点斜视度设计手术,术后内斜视、复视矫正效果好。若采用常规斜视度数作为目标手术量,术后更易欠矫、复发。与Cai 等[11]研究报道不同。Zhang 等[17]比较了三棱镜适应实验和常规斜视度测量的AACE 患者手术效果,在术后12 个月随访时发现三棱镜适应组的复发率(1/26,3.85%)低于常规组(3/20,15%),且三棱镜适应组的患者术后立体视功能恢复得更好。有学者[18]研究报道27 例AACE患者,根据术前三棱镜适应量,术后复视消失、并得到不同程度的立体视,远期复诊有3 例患者复发。另有学者[19-21]研究报道24 例成年AACE 患者术后的运动、知觉方面的视功能恢复情况,发现手术方式对运动方面的视功能影响较大,而知觉方面,随着时间推移可能恢复双眼视。还有学者[20]认为手术失败、复发和立体视的丧失有关。在本研究中,术后复发的1 例成年AACE-Ⅲ型患者,长期戴足矫眼镜,术前术后都有不同程度的立体视,术中未观察到明显的解剖异常,手术量通过常规三棱镜遮盖检查,术后早期正位、无双眼复视,术后2 个月后复发,观察半年后再次手术,其复发不排除目标手术量这一因素的影响。对于儿童患者术后复诊随访依从性相对好,而成年人相对较差。故对于斜视术后视功能未恢复正常的,建议术后制定双眼视训练、长期随访。对于AACE-Ⅲ型患者,日常近距离用眼多不可避免,且视功能已发育成熟的大龄儿童和成人,我们要注意是否长期处于未戴镜或欠矫配镜,准确的屈光矫正是重要的,同时建议斜视术后针对视功能进行双眼视训练,严格随访,观察远期有无复发[21]。
综上所述,AACE 是内斜视中少见类型,突发伴双眼复视、无眼外肌麻痹因素、有不同程度双眼视为其主要临床特点,达到手术量者,随访6 个月以上,进行手术后疗效满意,视功能也得到不同程度的恢复,但需长期随访观察复发情况。本研究中AACE-Ⅱ型和AACE-Ⅲ型例数较少,其长期疗效、目标手术量、解剖因素、AC/A值都需要大样本的临床研究。例数太少,需继续观察。

