骨密度和骨代谢指标在强直性脊柱炎合并骨质疏松患者中的水平变化*
李玉琳,赵 虬
(天津医科大学总医院骨科 300052)
强直性脊柱炎(ankylosing spondylitis,AS)是风湿免疫科常见的以新骨形成为特征,主要累及中轴关节的风湿性疾病,可通过侵蚀、破坏关节导致患者劳动能力和自主生活能力的丧失[1]。骨质疏松(osteoporosis,OP)是临床常见的以骨组织微结构退化、骨量减少为特征的系统性骨病,可使骨脆性及骨折风险增加[2]。AS患者多伴有不同程度的骨量减少甚至OP。报道显示,AS合并OP的发生率高达50%~92%[3]。AS合并OP患者常出现驼背畸形或者脊柱僵硬,甚至可能发生脊柱骨折,严重影响患者的健康和生命质量[4]。早期诊断并及时治疗对提高患者生命质量与改善预后有重要意义。本研究通过测定AS合并OP患者的骨密度及骨代谢指标水平变化情况,评估患者的病情活动度及脊柱功能,旨在为临床早期诊治、评估患者病情提供指导,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年1月至2018年12月本院收治的65例AS合并OP患者为AS+OP组,纳入标准:(1)符合1984年美国风湿病学会修订的关于AS的诊断标准[5];(2)符合OP诊断标准[6]。排除标准:(1)妊娠期及哺乳期的妇女;(2)心脏功能不全者;(3)肝、肾功能障碍者;(4)近期接受过糖皮质激素或其他可能影响骨代谢的药物治疗者;(5)重度营养不良者;(6)合并内分泌疾病者;(7)合并其他可能影响本研究结果的疾病者。AS+OP组中男45例,女20例;年龄26~55岁,平均(26.3±5.6)岁;病程3个月至8年,平均(2.6±0.4)年。于同期选取70例单纯AS患者为AS组,同样符合1984年美国风湿病学会修订的关于AS的诊断标准[5],排除标准同AS+OP组,其中男46例,女24例;年龄23~57岁,平均(26.1±6.2)岁;病程8个月至12年,平均(1.9±0.6)年。另选取40例健康志愿者为对照组,其中男26例,女14例;年龄23~46岁,平均(24.5±6.1)岁。本研究获得本院伦理委员会的批准,所有研究对象均签署知情同意书。
1.2 方法
1.2.1骨密度测定
采用双能X线吸收法对3组研究对象的腰椎、股骨颈、股骨粗隆、Ward′s三角区的骨密度进行检测,DPX-L型骨密度仪由美国GE公司提供。
1.2.2骨代谢指标测定
分别于清晨空腹收集3组受试者肘静脉血5 mL,2 000 r/min离心10 min,收集上清液用于测定骨代谢指标,包括Ⅰ型胶原羧基端前肽(CICP)、Ⅰ型胶原羧基端交联肽(CTX-Ⅰ)、骨碱性磷酸酶(BALP)、甲状旁腺激素(PTH)、骨钙素(BGP)、尿脱氧胶原吡啶交联(D-Pyr)。其中CICP、CTX-Ⅰ、BALP水平采用酶联免疫法进行测定,PTH、BGP水平采用放射免疫法进行测定,D-Pyr水平采用ELISA进行测定。
1.3 统计学处理

2 结 果
2.1 3组临床资料特征比较
3组性别构成比、年龄比较,差异无统计学意义(P>0.05);AS+OP组AS病程比AS组长,累及外周关节数、骶髂关节CT分级高于AS组,差异均有统计学意义(P<0.05),见表1。

表1 3组临床资料特征比较
2.2 3组骨密度比较
3组腰椎、股骨颈、股骨粗隆、Ward′s三角区骨密度经方差分析,差异均有统计学意义(P<0.05);组间两两比较,AS+OP组、AS组腰椎、股骨颈、股骨粗隆、Ward′s三角区骨密度均低于对照组,且AS+OP组各部位骨密度均低于AS组,差异有统计学意义(P<0.05),见表2。

表2 3组骨密度比较
2.3 3组骨代谢指标水平比较
3组骨代谢指标水平经方差分析,差异均有统计学意义(P<0.05);组间两两比较,AS+OP组、AS组CICP、CTX-Ⅰ、D-Pyr水平高于对照组,PTH、BGP水平低于对照组,且AS+OP组CICP、CTX-Ⅰ、D-Pyr水平高于AS组,PTH、BGP水平低于AS组,差异均有统计学意义(P<0.05);3组BALP水平比较,差异无统计学意义(P>0.05),见表3。

表3 3组骨代谢指标水平比较
2.4 AS+OP患者骨密度与骨代谢指标的相关性分析
Pearson相关分析显示,腰椎、股骨颈、股骨粗隆、Ward′s三角区骨密度与CICP、CTX-Ⅰ、D-Pyr水平呈负相关(P<0.05),与PTH、BGP水平呈正相关(P<0.05),与BALP水平无明显相关性(P>0.05),见表4。
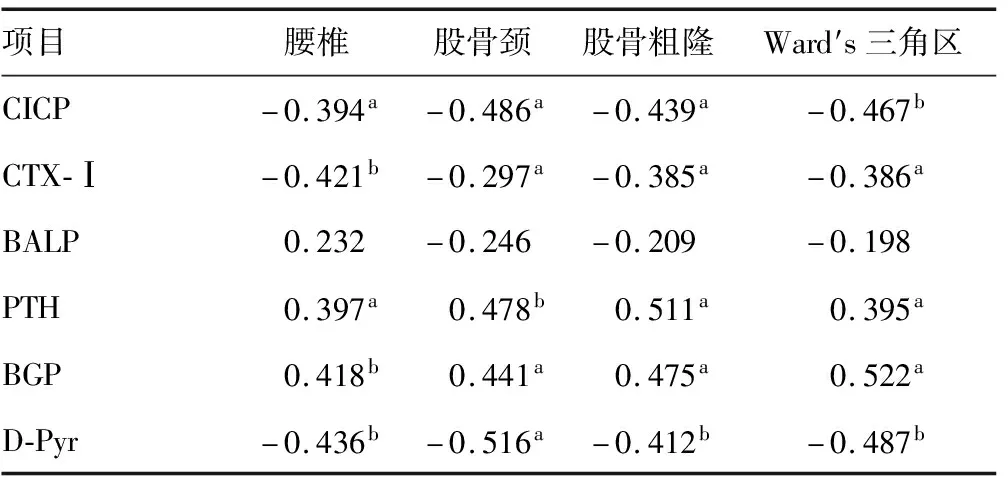
表4 AS+OP患者骨密度与骨代谢指标的相关性分析(r)
3 讨 论
AS是临床常见的,以外周关节、骶髂关节的慢性炎症为主要表现的疾病,好发于青壮年人群,尤其多见于男性。研究显示,AS患者普遍存在骨量减少甚至OP症状[7]。AS合并OP极易造成骨折,严重威胁患者的健康和生命质量,早期诊治并及时干预对改善患者预后有重要价值。关于AS合并OP的发病机制,目前尚无统一定论。研究表明,骨代谢失衡、机械因素、炎性反应及药物不良反应等与其发生密切相关[8-9]。
本研究通过检测骨密度和骨代谢指标,探讨其在AS患者中的表达水平及临床意义。结果显示,AS合并OP患者累及外周关节的数量、骶髂关节CT分级高于AS患者。AS是以骶髂关节和中轴关节无菌性炎性反应为特征的进展性免疫介导炎性疾病,炎性反应贯穿AS发病的整个过程。而AS合并OP患者炎性反应加剧,因此累及的外周关节数量更多,影像学分级更高,推测可能是由于炎性反应加快骨吸收速度,导致骨量减少,最终诱发OP,与相关研究结果相似[10-11]。因此,临床应高度重视AS患者的炎性反应,采取有效的干预措施尽早控制炎症,从而阻断或延缓骨量下降,减少OP发生风险。此外,本研究结果显示,AS患者腰椎、股骨颈、股骨粗隆、Ward′s三角区骨密度均低于对照组,并且AS+OP患者各部位骨密度均低于AS组患者,与相关研究结果一致[4],即AS患者存在不同程度骨量丢失,尤其是AS合并OP患者骨密度下降尤为明显。
骨代谢过程是指成骨细胞新骨的形成及破骨细胞旧骨的吸收,其中,新骨形成和旧骨吸收的平衡性是同一骨骨量的决定性因素,新骨形成速度大于旧骨吸收速度则骨量增加,反之则骨量减少[12-13]。研究骨代谢指标水平变化,可以了解机体骨量,其中骨Ⅰ型胶原形成的降解产物(CICP、CTX-Ⅰ)作为特异性指标能有效反映骨的吸收过程;BALP是成骨细胞中直接反映成骨细胞活性及功能的表型标志物;PTH是参与人体许多重要生理过程的激素,可促进骨的形成;BGP由成骨细胞合成和分泌,血清BGP水平可反映成骨细胞的活动状态,尤其是新形成的成骨细胞的活动状态;D-Pyr也是反映骨吸收的重要指标[14-17]。本研究结果发现,与健康志愿者比较,AS组患者CICP、CTX-Ⅰ、D-Pyr水平明显升高,PTH、BGP水平明显降低,并且AS合并OP患者上述指标异常改变较单纯AS患者更为明显,提示AS患者成骨细胞活性相对较差,患者旧骨吸收速度大于新骨形成速度,骨量减少,而这种现象尤其多见于AS合并OP患者。因此,早期检测骨代谢指标有助于临床评估AS患者骨代谢能力,从而判断病情严重程度,以指导临床制订针对性的治疗方案。Pearson相关分析表明,腰椎、股骨颈、股骨粗隆、Ward′s三角区骨密度与CICP、CTX-Ⅰ、D-Pyr水平呈负相关,与PTH、BGP水平呈正相关,提示早期检测不同部位骨密度与骨代谢指标,有助于临床及时有效地评估患者病情。
综上所述,AS合并OP患者存在明显的骨密度下降和不同程度的骨代谢异常,早期联合检测骨密度及骨代谢指标对辅助临床评估患者病情,以及采取针对性的治疗措施具有重要的指导意义。

