CoxⅢ型迷宫手术在心脏瓣膜病合并心房颤动中的应用
吕 瑛,王辉山,李小兵,尹宗涛,张会军,王 军*
(1.河北医科大学第一医院心外科,河北 石家庄 050031;2.中国人民解放军北部战区总医院心外科,辽宁 沈阳 110016)
心房颤动是二尖瓣病变最常合并的心律失常,不仅影响患者的心脏功能,而且显著增加围手术期病死率。二尖瓣手术同期行CoxⅢ型迷宫手术消除合并的心房颤动对改善预后具有重要的临床价值。本研究对二尖瓣病变伴心房颤动患者同期行二尖瓣置换手术和CoxⅢ型迷宫手术,效果满意,现报告如下。
1 资料与方法
1.1一般资料 回顾性分析2015年3月—2016年12月心脏瓣膜病合并心房颤动行CoxⅢ型迷宫手术患者12例,其中二尖瓣重度狭窄伴不同程度关闭不全10例,单纯二尖瓣重度关闭不全2例,均合并持续性心房颤动。男性4例,女性8例;年龄41~63岁,平均(54.2±5.7)岁;体重49~80 kg,平均(69.0±4.3)kg。心房颤动病程7个月~25年。术前合并高血压3例,2型糖尿病2例。所有患者术前行胸部X线片、心电图和心脏彩色多普勒超声检查:测量左心房内径(left atrial diameter,LAD) 45~61 mm,平均(54.27±5.50)mm,左心室舒张末期内径(left ventricular end diastolic dimension,LVEDD) 45~66 mm,平均(54.36±5.95)mm,左心室收缩末期内径 (left ventricular end-systolic diameter,LVESD)34~50 mm,平均(38.36±5.97)mm,左心室射血分数(left ventricular ejection fraction,LVEF)40%~61%,平均(55±6)%。术前心功能分级Ⅲ级10例,Ⅳ级2例。50岁以上常规行冠状动脉造影检查,排除冠心病。
1.2方法 所有患者均在全身麻醉中度低温(25~26 ℃)体外循环下胸部正中切口手术。全身肝素化,常规转流,降温,阻断上、下腔静脉。严格遵循CoxⅢ型迷宫手术路线。右侧迷宫消融:在心脏跳动下横行切开右心房体部,切除右心耳,沿右心耳切口以右心房外侧作前切口,内侧斜切口至三尖瓣环,仔细分离和切断斜切口远端与三尖瓣环间的心内膜下肌肉,充分显露冠状血管四周脂肪垫,冷冻-60 ℃,2 min。行右心房纵切口在终嵴外侧1 cm,分别达上腔静脉、下腔静脉,作右心房横切口,平行右下肺静脉至三尖瓣环,细致分离和切断此处肌肉,冷冻-60 ℃,2 min。操作时避免损伤窦房结。左侧迷宫消融,心脏停跳后,在终嵴下方1 cm 处平行经房间沟切开左心房,斜行切开房间隔。经房间沟纵切口环绕肺静脉开口切开左心房壁。在左上、下肺静脉开口交界上方、左心耳根部下方留1 cm的连接处,冷冻-60 ℃,2 min。切除左心耳,缝合左心耳根部切口和环绕两侧肺静脉开口的切口。在左心房峡部作纵切口至二尖瓣环,分离冠状静脉窦周围肌肉,冷冻-60 ℃,3 min。迷宫手术后探查二、三尖瓣瓣膜情况,行瓣膜置换术或修复术。仔细缝合心脏各个切口。术毕常规放置心外膜临时起搏导线。
所有患者术毕安全返回监护室,均予以呼吸机辅助呼吸、持续心电监护、持续有创动脉压、中心静脉压监测及漂浮导管等,详细记录呼吸机使用时间、住院时间、引流液情况及术后并发症。常规应用华法林抗凝治疗,密切监测国际标准化比值(international normalized ratio,INR)维持在2~2.5。常规行心电图检查,术后心率<60次/min,给予临时心脏起搏器起搏治疗。术后如有心房颤动持续时间>30 s者,视为心房颤动复发,给予静脉应用胺碘酮300~600 mg,逐渐过渡为胺碘酮200 mg,1~3次/d,口服。所有患者术后定期随访,复查心脏超声,了解心功能情况。
1.3统计学方法 应用SPSS 20.0统计软件分析数据。计量资料比较采用单因素方差分析和SNK-q检验。P<0.05为差异有统计学意义。
2 结 果
所有患者均顺利完成心脏瓣膜手术及CoxⅢ型迷宫手术,无围手术期死亡。其中三尖瓣成形术5例,左心房血栓清除4例,左心耳结扎3例。体外循环时间143~201 min,平均(174.43±15.46)min;主动脉阻断时间81~96 min,平均(88.71±3.54)min。呼吸机应用时间18~47 h。术毕复跳时均无心房颤动发生。术后发生低心排综合征1例,经强心利尿,改善心功能治疗后好转;发生低氧血症1例,经控制感染,雾化排痰,加强体疗后恢复;住院期间应用心脏起搏器起搏4例,出现心房颤动2例,心房扑动1例,其中电复律1例,其余给予补充血容量及应用抗心律失常等药物治疗,术后出院时窦性心律11例(91.67%,11/12)。
术后12例均获随访,随访时间3~51个月,其中1例2年后电话失联,失访。在术后6个月、1年、2年,窦性心律分别为10例(83.33%,10/12);11例(91.67%,11/12),9例(81.82%,9/11)。术后心功能有明显改善,心功能分级 Ⅰ级10例,Ⅱ级2例。复查超声心动图二尖瓣、三尖瓣功能良好,随时间延长,LAD、LVEDD、LVESD均逐渐减小,LVEF逐渐增大,差异有统计学意义(P<0.01)。见表1。
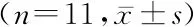
表1 二尖瓣病变合并心房颤动患者术前和术后指标比较Table 1 Comparison of preoperative and postoperative indexes of patients with mitral valve disease combined with atrial fibrillation
3 讨 论
心房颤动是临床常见心律失常之一,患病率为0.5%左右,且随着年龄增高而增高。重者发生血栓栓塞致残或致死,同时影响二尖瓣病变患者的心功能[1-2]。心房颤动的发病机制复杂[3-6],心房颤动肺静脉来源学说指出心房颤动的初发触动部位在一个或多个肺动脉口[7]。有学者提出心房颤动的触发灶除来源于肺动脉外,可能部分来源于左心房后壁,左心耳后方的Marshall韧带在心房颤动的形成和维持中起着重要作用[8],另外,心房颤动的发生和维持也与风湿性心脏病慢性心房颤动中左心房的扩张引起心房结构及电生理重塑有关[9]。可见,二尖瓣病变手术同期治疗心房颤动是很有必要的。
心房颤动的治疗包括Cox迷宫手术和导管介入射频消融手术等。研究表明,心房颤动的外科治疗效果明显优于介入导管治疗,不仅表现为外科治疗透壁性好,而且能处理左心耳情况[10-12]。Cox迷宫手术通过左右心房的多个切口形成“迷宫线路”,打断多源的折返通路治疗心房颤动[13-14],目前仍然是外科治疗心房颤动的金标准,虽然手术操作较复杂,手术时间长,术后并发症多,但手术效果肯定。国外报道的CoxⅢ型迷宫手术病死率占0.7%~5.4%,1年以上恢复窦性心律为90.0%~98.2%,双极射频消融术和导管消融术后5年保持窦性心律仅为50%~60%[15]。CoxⅢ型迷宫手术术后15年可使74%~98%患者无心房颤动发生。王辉山等[16]报道,CoxⅢ型迷宫手术治疗心脏瓣膜病合并持续性心房颤动患者80例,术后心功能良好,1年以上恢复窦性心律96%,恢复左心房功能80%。韩劲松等[17]报道,退行性二尖瓣关闭不全合并心房颤动的患者28例应用CoxⅢ型迷宫手术和二尖瓣成形术,术后6,12,24,36个月随访,窦性心律分别为92.86%,95.00%,100.00%,100.00%,与施行二尖瓣成形术的窦性心律患者比较,CoxⅢ型迷宫手术未增加二尖瓣成形术的风险,其近中期疗效与非心房颤动患者二尖瓣成形术后疗效相似。
CoxⅢ型迷宫手术的关键在于通过“切开与缝合”确保心房全层透壁,消除产生持续性心房颤动的发生机制,手术中保持透壁性和连续性,手术近期和远期效果优于CoxⅣ型(心房全层不透壁)迷宫手术。除增加住院期间和临时起搏器应用概率外,同其他心脏手术相比并不增加手术风险[18-20]。但此类手术难度系数高,手术时间相对较长,需严格遵循CoxⅢ型迷宫手术操作路线,彻底根除心房大折返环和引起心房颤动自律性的局部病灶,注重各个部位的精细操作,尽量达到窦性心律,使其窦性激动与心房传导功能同步。本研究结果表明,CoxⅢ型迷宫手术后LAD、LVEDD和LVESD较术前逐渐减小,LVEF较术前逐渐增大。术后2年内未增加卒中和死亡,80~90%患者保持窦性心律,效果良好。体会手术的关键在于精准把握手术适应证和手术步骤,严格按照CoxⅢ型迷宫手术路线,掌握迷宫手术的“透壁性”和“连续性”技巧。充分游离并避免损伤窦房结,冠状动脉及冠状静脉窦等各组织,冷冻位置要定位精准,同时由于切口较多,有效防止切口出血(尤其左心房后壁出血)尤为重要。另外,术前长期心房颤动,术中切口多,加之围手术期体外循环时间较长,炎症反应等因素,术后可能出现各种心律失常,应重点关注和及时了解心律变化。如果术后出现心脏逸搏,应用临时起搏器保护性治疗;对于术后出现各种快速房性心律失常,及时调整电解质、容量、酸碱平衡及给予电复律、抗心律失常药物等治疗以度过危险期。
总之,CoxⅢ型迷宫手术对于二尖瓣病变合并心房颤动患者,能有效防止术后发生心房颤动,更好地恢复和维持窦性心律。本研究的不足之处在于病例数量有限且随访时间较短,有待于今后更多的病例积累和更长时间的随访评价手术疗效。探讨有效可行的心房颤动治疗方法,降低瓣膜病心房颤动复发率,有助于提高患者的生活质量和远期效果。

