前列腺增生患者行TUPKP术前后血清PSA、VEGF、HSP水平变化的临床意义分析
王文涛 王伽利
良性前列腺增生是泌尿科较为常见的泌尿系统疾病,初期症状不是很明显,隐匿性高,且有病程迟缓的特点,常见于中老年男性,增大的前列腺会引起中老年男性排尿障碍,使后尿道延长,狭窄,从而导致下尿路症状,有部分患者表现为尿流缓慢、尿潴留等,临床表现进行性排尿困难,排尿踌躇及夜尿频繁等症状[1-4]。有研究显示前列腺特异性抗原(PSA)与良性前列腺增生患者的尿潴留风险、炎症因子水平有一定的关联性[5]。接受尿道前列腺等离子双极电切术(TUPKP)治疗后的患者,由于一部分腺体切除,PSA、血管内皮生长因子(VEGF)、热休克蛋白(HSP)均存在于外周血中,对评价TUPKP术后患者的预后有一定价值,因此本文就血清PSA、VEGF、HSP对进行TUPKP手术良性前列腺增生患者的预后预测进行研究。
1 资料与方法
1.1 一般资料 回顾性分析我院2018年1月至2019年1月行TUPKP术的97例良性前列腺增生患者。纳入标准:参考《良性前列腺增生诊断治疗指南》于我院确诊为良性前列腺增生并进行TUPKP手术[6];未接受过前列腺增生相关手术,且具有手术指征;年龄<80岁。排除标准:复发良性前列腺增生患者;患者凝血功能异常;合并有严重心、肝、肾等内脏功能不全、伴有造血系统疾病及严重精神障碍或心脑血管疾病。经1个月的随访,根据国际前列腺症状评分(IPSS)对患者进行评估[7],量表最低0分,最高35分,轻度症状为0~7分,中度症状为8~19分,重度症状为20~35分。当IPSS评分≥8分且复发良性增生,认为患者不良预后。根据患者在术后IPSS分数分为两组,预后良好组65例及预后不良组32例,预后良好组,年龄53~71岁,平均年龄(61.71±9.35)岁。预后不良组,年龄53~70岁,平均年龄(61.63±8.86)岁。两组的一般资料经比较显示差异无统计学意义,P>0.05,可以进行比较。
表1 前列腺增生患者行TUPKP 术前后血清PSA、VEGF、HSP 水平比较(±s)
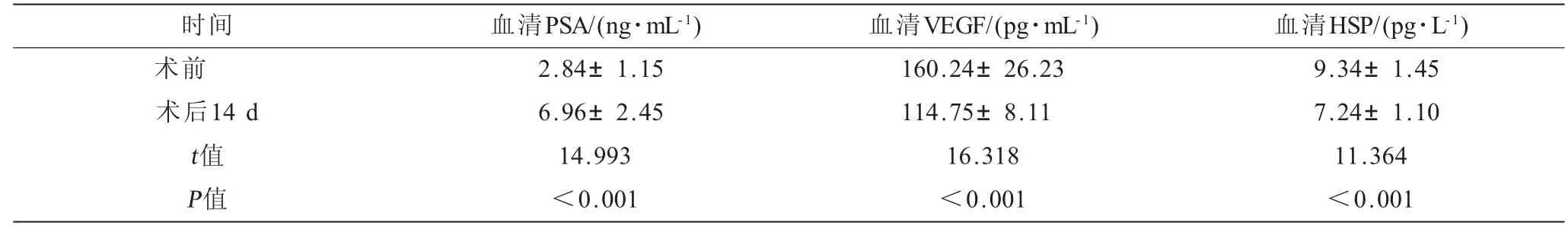
表1 前列腺增生患者行TUPKP 术前后血清PSA、VEGF、HSP 水平比较(±s)
注:PSA=前列腺特异性抗原,VEGF=血管内皮生长因子,HSP=热休克蛋白。
?时间 血清PSA/(ng·mL-1) 血清VEGF/(pg·mL-1) 血清HSP/(pg·L-1)术前 2.84±1.15 160.24±26.23 9.34±1.45术后14 d 6.96±2.45 114.75±8.11 7.24±1.10 t值 14.993 16.318 11.364 P值 <0.001 <0.001 <0.001
1.2 方法 患者均于我院进行TUPKP手术,采用硬膜外麻醉进行术中麻醉,在患者平躺的状态下选取截石位,膀胱镜放入尿道,观察患者前列腺增生情况后确定患者前列腺增生的切除范围,切割功率160 W、电凝功率100 W,切割的同时止血,手术结束后保留患者导尿管,检验患者外周静脉血血清PSA、VEGF及HSP水平,均采用电化学发光全自动免疫分析仪及配套试剂盒进行检测。
1.3 观察指标 对两组术前、术后14 d的血清PSA、VEGF及HSP水平进行比较,并根据患者术后预后情况分为两组,预后良好组及预后不良组,对两组的血清PSA、VEGF、HSP水平与预后结果进行单因素方差分析与多因素非条件Logistic分析,并采用ROC曲线探究联合检测三种因子对患者预后的影响。
1.4 统计学方法 采用SPSS 20.0对研究数据进行处理,计量资料采用(±s)表示,比较采用t检验,计数资料采用率表示,比较采用χ2检验,当P<0.05时数据间差异有统计学意义。单因素方差分析与多因素非条件Logistic分析血清PSA、VEGF、HSP水平与良性前列腺增生患者预后的关系,采用ROC曲线对血清PSA、VEGF、HSP水平及三种因子联合预测良性前列腺增生患者TUPKP术后的预后结果进行分析。
2 结果
2.1 前列腺增生患者行TUPKP术前后血清PSA、VEGF、HSP水平比较 97例患者在术后14 d的血清PSA水平高于术前,差异具有高度统计学意义(P<0.001),术后14 d的血清VEGF水平低于术前,差异具有高度统计学意义(P<0.001),术后14 d的血清HSP水平低于术前,差异具有高度统计学意义(P<0.001),见表1。
2.2 TUPKP术后14 d发生不良预后的单因素分析单因素分析结果显示:TUPKP术后14 d预后良好与发生不良预后的年龄、病程、术前是否合并糖尿病、术前是否合并高血压、术后14 d血清PSA降低、术后14 d血清VEGF升高、术后14 d血清HSP升高是良性前列腺增生患者TUPKP术后发生不良预后的危险因素(P<0.05),见表2。
2.3 TUPKP术后14 d血清PSA、VEGF、HSP水平与预后的多因素Logistic分析 以单因素分析中组间比较P<0.05的7个相关因素作为自变量,进行非条件Logistic回归分析,结果显示:TUPKP术后14 d预后良好组与预后不良组患者的病程、年龄与术前合并糖尿病的差异无统计学意义(P>0.05);术前是否合并高血压、术后14 d血清PSA降低、术后14 d血清VEGF升高、术后14 d血清HSP升高是TUPKP术后14 d发生不良预后的独立危险因素(P<0.05),见表3。
表2 TUPKP 术后14 d发生不良预后的单因素分析[n,(±s)]
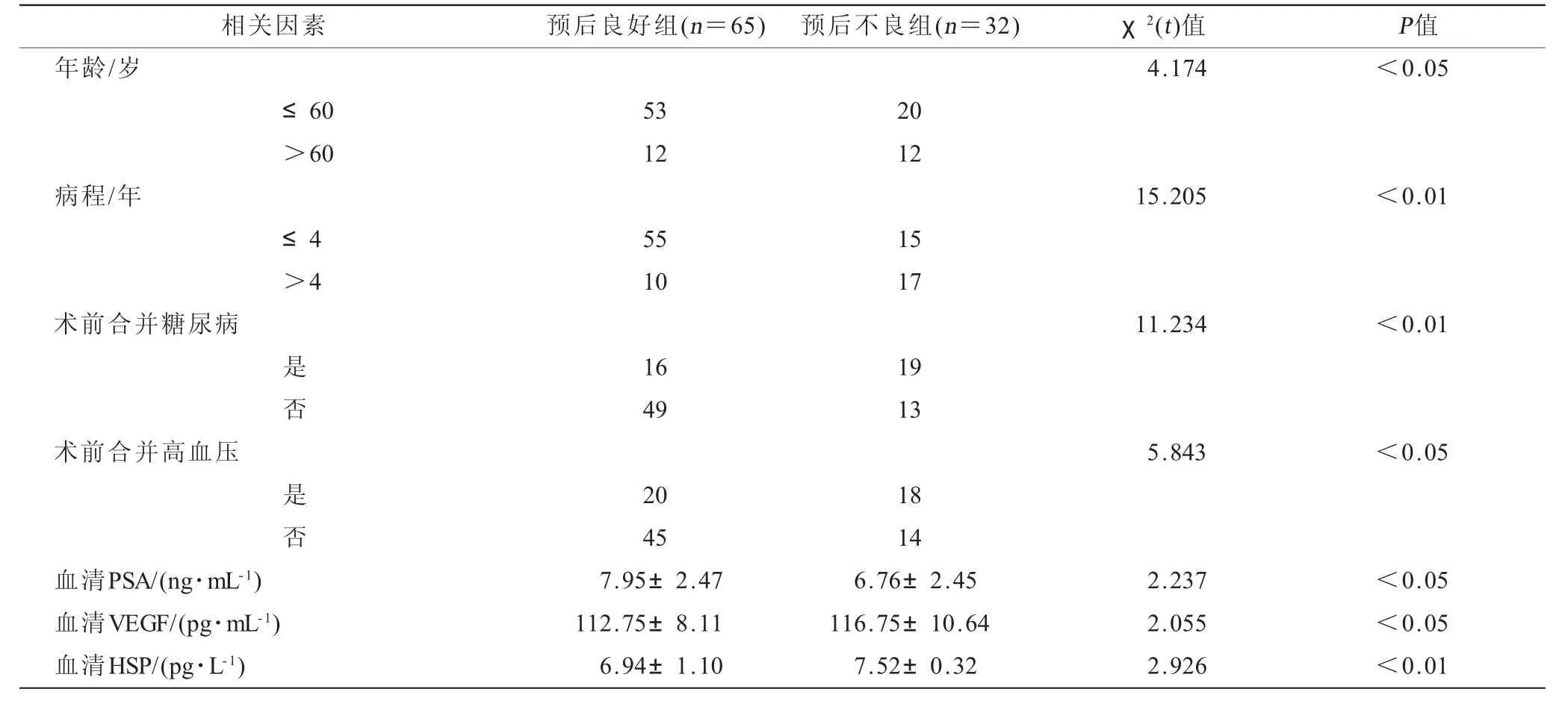
表2 TUPKP 术后14 d发生不良预后的单因素分析[n,(±s)]
相关因素 预后良好组(n=65) 预后不良组(n=32) χ2(t)值 P值年龄/岁 4.174 <0.05≤60 53 20>60 12 12病程/年 15.205 <0.01≤4 55 15>4 10 17术前合并糖尿病 11.234 <0.01是16 19否49 13术前合并高血压 5.843 <0.05是20 18否45 14血清PSA/(ng·mL-1) 7.95±2.47 6.76±2.45 2.237 <0.05血清VEGF/(pg·mL-1) 112.75±8.11 116.75±10.64 2.055 <0.05血清HSP/(pg·L-1) 6.94±1.10 7.52±0.32 2.926 <0.01?

表3 TUPKP 术后14 d血清PSA、VEGF、HSP 水平与预后的多因素Logistic分析
2.4 术后14 d血清PSA、VEGF、HSP水平对预测不良预后价值分析 术后14 d 的血清PSA、VEGF、HSP水平预测发生不良预后的ROC曲线下面积分 别 为0.815、0.793、0.785;最 佳 临 界 点 分 别 为7.23 ng/mL、115.54 pg/mL、8.51 pg/L,敏 感 度 为0.846(55/65),0.800(52/65)、0.769(50/65),特异度为0.625(20/32)、0.656(21/32)、0.719(23/32);三种因子联合预测发生不良预后的ROC曲线下面积分别为0.825,敏感度为0.846(55/65),特异度为0.750(24/32),见图1。

图1 术后14 d血清PSA、VEGF、HSP 水平预测患者术后6个月预后的ROC曲线
3 讨论
前列腺增生是一种较为常见的中老年男性患者疾病,是一种发生在前列腺的非癌性增生,会导致前列腺体积增大及尿道延长及狭窄化,临床上出现下尿路症状[8-9]。一般情况下尿液中的PSA水平会随着炎症的分级及病症侵袭程度的上升出现上升,因此PSA可以作为预测患者前列腺增生严重程度的指标之一[10]。有研究显示VEGF与HSP在前列腺增生的发生、发展过程中发挥着作用[11]。
本文研究显示:两组在术前的血清PSA、血清VEGF、血清HSP水平上的差异无统计学意义,在术后的血清VEGF、血清HSP水平均下降,且预后不良组的血清VEGF、血清HSP水平高于预后良好组。VEGF是血管中可以增强细胞增生,加快血液生成的因子。有研究显示:随着人体内VEGF水平的升高,在一定程度上会导致前列腺增生,与患者发生前列腺增生、发生及发展存在一定关系[12];HSP是一种可以维持细胞膜稳态能力的蛋白质,有研究显示前列腺增生患者组织会有一定程度的表达增加[13]。且两组间的差异具有统计学意义也预示了血清VEGF与血清HSP高水平对TUPKP术后的前列腺增生患者的预后具有一定的影响,且栗丹丹[14]的研究与本文结果也较为相符。两组患者的血清PSA在TUPKP术后均升高,原因为:PSA是激肽酶家族蛋白的一种蛋白,由前列腺上皮细胞分泌合成,在前列腺上皮细胞、前列腺癌当中能够产生,存在前列腺组织及精液中,产生于前列腺上皮细胞等部位,被认为随着患者年龄的上升而上升[15-16]。且本研究还显示三种因子在术后14 d预测患者不良预后的曲线下面积各为0.815、0.793、0.785,敏感度、特异度均高于三种因子单独分析,显示出血清PSA、VEGF、HSP联合检测对前列腺增生患者行TUPKP术后的预后效果较好。
综上所述,术后14 d的血清PSA、VEGF、HSP的水平对预测良性前列腺增生患者进行TUPKP手术的预后有较好的提示作用,对术后患者的临床检测具有积极意义和影响。

