利肺化痰解忧汤治疗慢性阻塞性肺疾病合并焦虑抑郁的临床研究※
王 勇 张传红 滕 玲
(江苏省南京市浦口区中医院呼吸内科,江苏 南京 210031)
慢性阻塞性肺疾病(以下简称慢阻肺)是中老年人群常见的呼吸系统疾病,有报道称慢阻肺已成为全球“四大慢性病”之一,且随着人口老龄化进程加剧,其发病率和死亡率逐年升高,预计慢阻肺死亡率在2030年可达8.5%以上[1-2]。慢阻肺一般病程较长,且随着病情的发展,患者的心理负担也会越来越重,并发焦虑抑郁等不良情绪,而这些不良情绪又可诱发或加重慢阻肺的临床症状,两者相互影响,形成恶性循环[3]。2018-08—2019-12,我们在西医常规治疗基础上加用利肺化痰解忧汤治疗慢阻肺合并焦虑抑郁40例,并与单纯西医常规治疗40例对照观察,结果如下。
1 资料与方法
1.1 一般资料 全部80例均为我院呼吸内科门诊慢阻肺合并焦虑抑郁患者,按照随机数字表法分为2组。治疗组40例,男25例,女15例;年龄41~77岁,平均(63.63±6.72)岁;病程4~16年,平均(8.84±1.60)年;有吸烟史28例,无吸烟史12例,已戒烟15例。对照组40例,男24例,女16例;年龄40~78岁,平均(63.40±6.84)岁;病程4~18年,平均(8.91±1.55)年;有吸烟史31例,无吸烟史9例,已戒烟15例。2组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 病例选择
1.2.1 诊断标准 慢阻肺的诊断参照2017年全球慢性阻塞性肺疾病防治倡议(GOLD)报告中制订的诊断标准[4]:①吸入支气管扩张剂后,患者第1 s用力呼气容积(FEV1)/用力肺活量(FVC)<70%;②年龄≥40岁;③呼吸困难,持续存在、进行性加重、活动时症状加剧;④慢性咳嗽,呈间歇性、复发性喘息;⑤任何形式的慢性咳痰;⑥复发性下呼吸道感染;⑦有急性、先天性异常、吸烟、职业粉尘等风险因素暴露史;⑧有家族史。必备①+②,同时具有③~⑧中的任意1项,即可确诊。焦虑抑郁的诊断采用医院焦虑和抑郁量表(HADS)[5]进行评估,共包括焦虑和抑郁2个部分,每部分评分≥8分,即提示存在焦虑或抑郁状态。
1.2.2 纳入标准 符合上述诊断标准;年龄在40~80岁,处于慢阻肺稳定期;患者知情同意自愿参加本研究,签署知情同意书,并经医院医学伦理委员会批准。
1.2.3 排除标准 合并肺癌、肺结核、哮喘等其他呼吸系统疾病者;由于精神疾病或其他明确病因导致的焦虑抑郁者;合并恶性肿瘤者;本研究前3个月内服用抗焦虑抑郁相关药物或接受相关治疗者;合并严重心、肝、肾功能障碍;有药物过敏史者。
1.3 治疗方法
1.3.1 对照组 予西医常规治疗。布地奈德福莫特罗吸入粉雾剂(AstraZeneca AB,进口药品注册证号H20140459)1吸,每日1次;噻托溴铵吸入粉雾剂(南昌弘益药业有限公司,国药准字H20130110)1吸,每日1次;氟哌噻吨美利曲辛片(四川海思科制药有限公司,国药准字H20153014)1片,每日2次口服。
1.3.2 治疗组 在对照组基础上加用利肺化痰解忧汤治疗。药物组成:厚朴20 g,炙黄芪20 g,法半夏15 g,茯苓15 g,紫苏子15 g,百合15 g,柴胡15 g,炙甘草9 g。烦躁严重者加黄连15 g、瓜蒌15 g、黄芩15 g;胸胁疼痛剧烈者加郁金15 g、丹参15 g。日1剂,水煎取汁300 mL,分早、晚2次温服。
1.3.3 疗程 2组均以4周为1个疗程,连续治疗3个疗程。
1.4 观察指标及方法 比较2组治疗前后中医症状评分变化情况,参照《中药新药临床研究指导原则(试行)》[6]中相关内容拟订评分标准,包括胸胁胀满、胸部闷塞、咳痰不爽、精神抑郁、心神不宁及心悸多梦,按无、轻、中、重分别评为0、1、2、3分,评分越高说明症状越明显。比较2组治疗前后慢阻肺症状及焦虑抑郁状况变化情况。慢阻肺症状采用慢阻肺患者自我评估测试问卷(CAT)进行评价[7],最高分为40分,评分越高说明慢阻肺症状越严重。焦虑抑郁状况采用HADS进行评价,包括焦虑与抑郁2个部分,每部分最高分为21分,评分越高代表焦虑或抑郁状况越严重。比较2组治疗前后血清神经递质及气道炎症指标水平变化情况,神经递质包括5-羟色胺(5-HT)、多巴胺(DA)及脑源性神经营养因子(BDNF),气道炎症指标包括核转录因子-κBp65(NF-κBp65)、白细胞介素6(IL-6)及粒细胞-巨噬细胞集落刺激因子(GM-CSF)。比较2组治疗前后痰液中中性粒细胞弹性蛋白酶(NE)及黏蛋白5AC(MUC5AC)水平变化情况。
1.5 疗效标准 临床治愈:治疗后HADS评分和中医证候评分减少≥95%;显效:治疗后HADS评分和中医证候评分减少<95%,≥70%;有效:治疗后,HADS评分和中医证候评分减少<70%,≥30%;无效:治疗后HADS评分和中医证候评分减少<30%[6]。

2 结 果
2.1 2组疗效比较 见表1。

表1 2组疗效比较 例
由表1可见,2组总有效率比较差异有统计学意义(P<0.05),治疗组疗效优于对照组。
2.2 2组治疗前后中医症状评分比较 见表2。
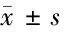
表2 2组治疗前后中医症状评分比较 分,
由表2可见,2组治疗后中医症状胸胁胀满、胸部闷塞、咳痰不爽、精神抑郁、心神不宁、心悸多梦评分及总分与本组治疗前比较差异均有统计学意义(P<0.05),均降低。治疗组治疗后中医症状胸胁胀满、胸部闷塞、咳痰不爽、精神抑郁、心神不宁、心悸多梦评分及总分与对照组治疗后比较差异均有统计学意义(P<0.05),治疗组各项中医症状评分及总分均低于对照组。
2.3 2组治疗前后CAT评分、HADS焦虑评分及HADS抑郁评分变化比较 见表3。
由表3可见,2组治疗后CAT评分、HADS焦虑评分及HADS抑郁评分与本组治疗前比较差异均有统计学意义(P<0.05),均降低。治疗组治疗后CAT评分、HADS焦虑评分及HADS抑郁评分与对照组治疗后比较差异均有统计学意义(P<0.05),治疗组各项评分均低于对照组。
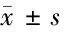
表3 2组治疗前后CAT评分、HADS焦虑评分及HADS抑郁评分变化比较 分,
2.4 2组治疗前、治疗后血清5-HT、DA、BDNF、NF-κBp65、IL-6及GM-CSF水平比较 见表4。
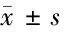
表4 2组治疗前、治疗后血清5-HT、DA、BDNF、NF-κBp65、IL-6及GM-CSF水平比较
由表4可见,2组治疗后血清5-HT、DA、BDNF、NF-κBp65、IL-6及GM-CSF水平与本组治疗前比较差异均有统计学意义(P<0.05),5-HT、DA及BDNF均升高,NF-κBp65、IL-6及GM-CSF均降低。治疗组治疗后血清5-HT、DA、BDNF、NF-κBp65、IL-6及GM-CSF水平与对照组治疗后比较差异均有统计学意义(P<0.05),治疗组各指标改善均优于对照组。
2.5 2组治疗前后痰液NE及MUC5AC水平变化比较 见表5。

表5 2组治疗前后痰液NE及MUC5AC水平变化比较
由表5可见,2组治疗后痰液NE及MUC5AC水平与本组治疗前比较差异均有统计学意义(P<0.05),均降低。治疗组治疗后痰液NE及MUC5AC水平与对照组治疗后比较差异均有统计学意义(P<0.05),治疗组NE及MUC5AC水平均低于对照组。
3 讨 论
有研究结果显示,慢阻肺患者与正常健康人群相比并发焦虑抑郁的风险较高,其患病率可达50%,是正常人群的5倍以上[8]。慢阻肺患者发生焦虑抑郁的原因较多,可能与患者的性别、年龄、病情严重程度、急性加重次数、经济状况及体质指数等因素有关[9]。目前,慢阻肺合并焦虑抑郁的发病机制尚未十分明确,一般认为与机体炎症损伤、血管性损伤、糖皮质激素等因素引起的神经递质水平紊乱有关[10-11]。①炎症损伤。慢阻肺患者气道内发生的炎性反应可导致体内多种炎症因子水平异常升高,这些炎症因子不仅作用于气道,还会作用于大脑以及相关的激素分泌轴,引起神经递质分泌紊乱,从而引起不良情绪;②血管性损伤。由于慢阻肺病程持久,气道结构发生改变,使患者微循环长期处于缺氧状态,严重时还会出现二氧化碳潴留和酸中毒,形成大量氧自由基,损伤脑部血管内皮,会损伤情感中枢神经系统,引发情绪问题;③糖皮质激素。慢阻肺患者在急性加重期时,常会接受糖皮质激素治疗,虽然能够快速有效控制炎性反应,但糖皮质激素同样会作用于中枢神经系统,如海马区,导致海马区正常功能被抑制,引起抑郁,而且患者自身下丘脑—垂体—肾上腺轴系统受炎症因子激活,长期分泌糖皮质激素,也会损伤海马区功能,共同引起不良情绪。5-HT、DA及BDNF都属于神经递质,都参与了情绪的调控,与神经细胞的生长、分化密不可分[12]。NF-κBp65是重要的炎性蛋白,在上皮细胞和黏膜单个核细胞中异常表达,能够调控IL-6、IL-8等炎症因子的转录与释放,从而加剧气道损伤[13]。IL-6是炎症感染诊断的灵敏指标,具有调节免疫应答的作用,当感染和炎症发生后其水平可迅速升高,并与感染的严重程度相一致[14]。GM-CSF是一种广谱效应的多肽因子,主要作用于巨噬细胞和嗜酸性粒细胞,能够刺激粒细胞、单核细胞、T细胞的增殖,其水平升高可促进炎性反应的发生[15]。NE是中性粒细胞分泌的一种重要细胞毒性分子,能够引起细胞基质的降解及加剧炎性反应,并通过表皮生长因子受体促进MUC5AC表达的升高,而MUC5AC是黏蛋白的主要组成部分,正常情况下MUC5AC在组织中表达少,MUC5AC大量表达可引起黏蛋白的过度分泌,使气道黏液处于高分泌状态,引起气流流通受限,这也是慢阻肺最重要的病理基础[16-17]。目前对于慢阻肺合并焦虑抑郁尚无特效的治疗方案,基本以对症治疗为主,布地奈德和噻托溴铵都是临床上治疗慢阻肺的常用药,可有效改善患者临床症状,控制病情发展[18]。氟哌噻吨美利曲辛片是由氟哌噻吨和美利曲辛组成的复方制剂,氟哌噻吨能够作用于突触前膜,促进DA的合成与释放,美利曲辛同样作用于突触前膜,抑制去甲肾上腺素和5-HT的再摄取,从而增加突触间隙中神经递质的含量,起到改善抑郁和焦虑状态的作用[19]。
中医学并无慢阻肺合并焦虑抑郁的病名,根据其临床表现慢阻肺可归为肺胀范畴,焦虑抑郁可归为郁证范畴。肺胀最早记载于《灵枢·胀论》“肺胀者,虚满而喘咳”,后历代医家在探讨肺胀时也曾指出肺胀者可出现不得眠、神疲、悲伤、烦躁等焦虑抑郁表现[20]。古代医家对郁证进行了深入探讨,最早有五郁学说,后又有百合病、梅核气、七情致郁,至金元时期,朱丹溪提出六郁论,郁证才开始作为独立病症论治。我们认为慢阻肺合并焦虑抑郁其病机与肺脏受损有关,肺主气,肺气亏虚,则全身气血津液输布运行不畅,引起痰液淤积,且肺病持久,亦会引起脾气耗伤,导致气血生化无源,心神失养,进而引起焦虑抑郁,而焦虑抑郁又会加重肺气亏虚、痰液淤积,进一步加重肺脏病情,两者相互影响,形成恶性循环。利肺化痰解忧汤方中以炙黄芪和厚朴为君药,炙黄芪有大补肺气之功,厚朴是理气宽胸的良药,两者共同发挥行气开郁的功效;法半夏止咳化痰、消痞散结,茯苓利水消肿、健脾渗湿,共为臣药;紫苏子开郁畅中,百合补益肺气、宁心安神,柴胡行气解郁,共为佐药;炙甘草既能镇咳祛痰,又能补益肺气,调和诸药,为使药。全方共奏补肺益气、化痰解郁之功。现代药理研究表明,黄芪多糖能够调节免疫力,并改善微循环,抑制气道炎性反应[21];厚朴含有多种酚类化合物,不仅能缓解支气管平滑肌痉挛,还有较强的抑菌作用,能够有效防止慢阻肺患者肺部感染引起的急性加重[22];百合能够提高机体耐缺氧能力,提高抑郁模型大鼠兴奋程度[23]。
本研究结果显示,治疗组总有效率明显优于对照组(P<0.05),治疗后中医症状胸胁胀满、胸部闷塞、咳痰不爽、精神抑郁、心神不宁、心悸多梦评分及总分均明显低于对照组(P<0.05),CAT评分、HADS焦虑评分及HADS抑郁评分均明显低于对照组(P<0.05),血清5-HT、DA、BDNF、NF-κBp65、IL-6、GM-CSF水平及痰液NE、MUC5AC水平改善均优于对照组(P<0.05)。提示利肺化痰解忧汤治疗慢阻肺合并焦虑抑郁临床疗效确切,可以有效改善患者的中医症状,增加5-HT、DA及BDNF水平,改善焦虑抑郁状态,降低NF-κBp65、IL-6及GM-CSF水平,抑制炎性反应,降低NE及MUC5AC水平,抑制气道黏液高分泌,改善慢阻肺病情,提高疗效,具有较高临床应用价值。

