高危型甲状腺癌术中使用纳米碳效果的临床分析
许玉春 李飞 陈强 王金津
甲状腺手术切除是治疗甲状腺肿瘤首选治疗手段[1],但手术引起的不良后果中,主要是甲状旁腺损伤导致的甲状旁腺激素释放水平降低[2]。在甲状腺肿瘤持续或复发中,颈部或纵膈区域的淋巴结转移的比例尤为高,可达总数的70%[3]。临床中应探索更优的旁腺保护手段、更完整的(central lymph node dissection)CLND 策略。尤其对于合并多灶性、近峡部、腺体外侵犯、瘤体大(≥3 cm)、淋巴结异常等危险因素的分化型肿瘤。近年来,纳米碳混悬液已逐渐应用于消化道、呼吸道、乳腺肿瘤等手术中,对淋巴系统的示踪、清扫,取得了很好价值,在甲状腺肿瘤外科治疗过程中亦有使用。本研究回顾性分析了我院在高危类型分化型甲状腺癌中行全甲切除及双侧中央区清扫过程中纳米碳示踪的应用价值。
1 资料与方法
1.1 一般资料
选取我科2017 年10 月31 日—2019 年10 月31 日住院手术病例。纳入标准:选择符合多灶性、近峡部、瘤体外侵犯、肿瘤大(≥3 cm)、淋巴结异常影像等因素的分化型甲状腺癌病例。排除标准:(1)非全腺体切除病例。(2)仅一侧CLND 清扫。(3)慢性肾病、肾衰竭。(4)甲状旁腺结构与功能异常。(5)MEN。(6)凝血系统功能障碍。(7)伴发其他系统恶性疾患。按上述标准执行最终纳入均行全甲切除及CLND 符合入组标准的病例86 例。其中,男性17例,女性69例。年龄10~72岁,平均(46.05±11.37)岁。按是否注射纳米碳,分为试验组与观察组,各43 例。其中,试验组,男性9 例,女性34 例,10 ~65 岁,平均(45.48±12.86)岁。对照组中,男性8 例,女性35 例,年龄25 ~72 岁,平均(46.60±9.77)岁。两组在性别、年龄上差异无统计学意义,P >0.05。本研究术中注射纳米碳混悬液均经过南平市第一医院医学伦理委员会批准,所有患者及直系亲属均对手术中是否注射纳米碳注射液有知情,愿意使用与否签署药物使用知情同意书。
1.2 研究方法
手术:两组均采用气管插管联合静脉全身麻醉方案,手术均为同一手术治疗组。完全暴露甲状腺后,用1 mL 针筒抽取纳米碳0.4 mL,用等渗氯化钠溶液稀释至1 mL,在双侧甲状腺叶非病灶内上中下取3 点、峡部非病灶内上下2 点将配置溶液匀速注射入腺体内,每点0.1 ~0.2 mL,用纱布轻压、轻揉15 秒,等待10 分钟。腺体及淋巴脂肪组织则快速呈现黑染状态,甲状旁腺则呈现正常色泽[4]。而后开始行全甲切,冰冻证实恶性病变,继续行CLND,术前有侧区异常影像者加做功能性侧颈清或择区清扫,所有清扫组织均送检。手术过程中:一,若发现贴附甲状腺被膜、或甲状腺腺体内甲状旁腺,切取部分组织快速术中冰冻证实后,用组织剪碎为甲状旁腺匀浆,加2 mL 盐水稀释摇匀后分层注入左前臂肱桡肌肉内。二,上旁腺位置相对固定,在上甲状旁腺下方结扎甲状腺上动脉后支,原位保留甲状旁腺及分支血运,若出现褐紫色淤血表现,则使用细针穿刺减压或组织剪部分剪开淤血甲状旁腺至恢复棕黄色,保证其血运及功能;三、对于下甲状旁腺的保护关键在于贴近腺体下极结扎血管,避免影响下旁腺血供。四、术中对于保留的旁腺组织存疑时,附近结扎线留2 cm 作为标记,取部分腺体送冰冻检查证实后予以保留。手术完成,麻醉苏醒后返回病房。术后1/2 h 时抽取血检查Ca2+及PTH。
1.3 观察指标
采用型号AU 丨2700 生化仪,电极法测Ca2+,区间值2.1 ~2.7 mmol/L,采用型号DX 丨DXI800 LIA 生化检测仪检测法查血清。PTH,标准区间为12 ~88 pg/mL。统计两组CLND 数目,术后病理提示CLN 转移数目,甲状腺癌灶数目、手术时长、术中出血量等指标。统计标本含甲状旁腺病例例数,低血钙临床表现(手足麻木、抽搐等)病例数目。以Ca2+≤2.0 mmol/L 作为为低钙血症分界线[5],PTH ≤15 pg/mL 为低甲状旁腺素血症标准[6]。
1.4 统计学方法
2 结果
2.1 性别、年龄、Ca2+、PTH 分析
表1 示,观察两组术后1/2 h Ca2+(mmol/L)、术后1/2 h PTH(pg/mL),对照组检测数值降低,差异具有统计学意义(P<0.05)。两组在性别、年龄、术前Ca2+(mmol/L)、术后45 d Ca2+(mmol/L)、术前PTH(pg/mL),术后45 d PTH(pg/mL)水平,差异无统计学意义,P >0.05。
2.2 CLND 枚数、CLN 转移枚数、腺体癌灶个数、手术时长、出血量分析
表2 示,组间CLND 枚数(个),试验组枚数增多,差异具有统计学意义(P <0.05)。CLN 转移枚数(个)、腺体内平均癌灶数目(个)、手术时间(min)、手术出血量(mL),差异无统计学意义,P >0.05。
2.3 术后病理甲状旁腺误切例数比较、手足麻木抽搐病例数分析
表3 示,两组间旁腺误切患者数比例、低血钙临床表现手足麻木抽搐病例数比例,试验组旁腺误切、手足麻木抽搐症状比例低,差异具有统计学意义(P<0.05)。

表1 性别、年龄、Ca2+、PTH 分析分析
表2 CLND 枚数、CLN 转移枚数、腺体癌灶个数、手术时长、出血量分析(±s)
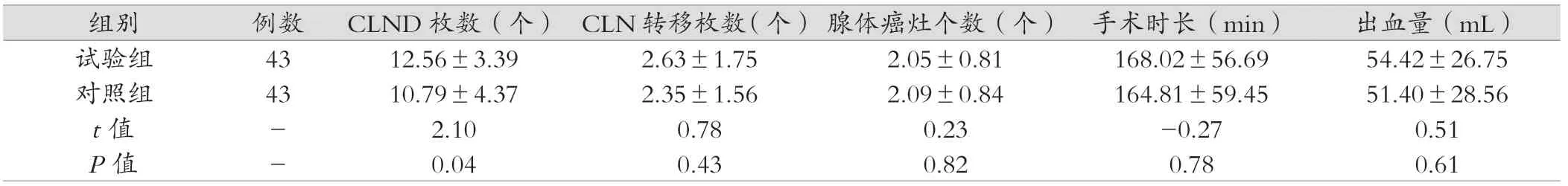
表2 CLND 枚数、CLN 转移枚数、腺体癌灶个数、手术时长、出血量分析(±s)
组别 例数 CLND 枚数(个) CLN 转移枚数(个) 腺体癌灶个数(个) 手术时长(min) 出血量(mL)试验组 43 12.56±3.39 2.63±1.75 2.05±0.81 168.02±56.69 54.42±26.75对照组 43 10.79±4.37 2.35±1.56 2.09±0.84 164.81±59.45 51.40±28.56 t 值 - 2.10 0.78 0.23 -0.27 0.51 P 值 - 0.04 0.43 0.82 0.78 0.61
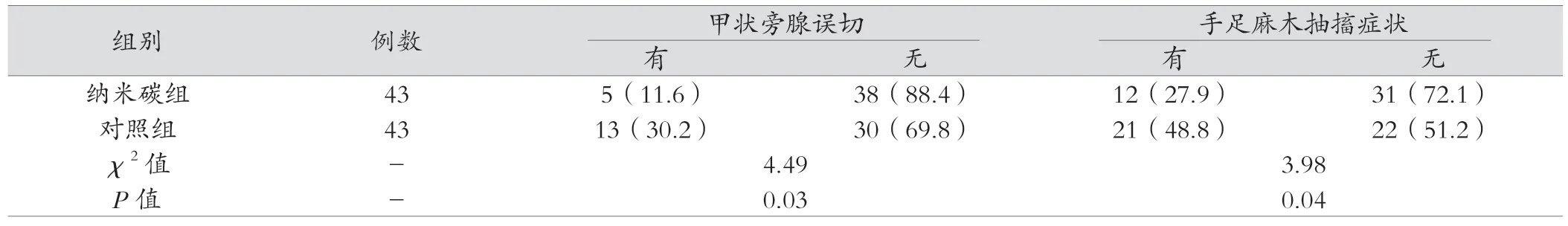
表3 甲状旁腺误切例数比较、手足麻木抽搐症状例数分析[例(%)]
3 讨论
手术是甲状腺癌最主要治疗手段,文献记载[7]甲状腺全切术后暂时性与永久性甲状旁腺功能减退的发生率分别为发生率分别为14%~60%和0%~43%,甲状腺癌淋巴结转移是其预后不良的独立预后因素之一[8]。淋巴结清扫不彻底也是甲状腺二次手术的常见原因[9]。对于甲状旁腺组织,首先:熟悉甲状旁腺解剖位置。上旁腺移动性小,下旁腺移动度大,可位于甲状腺背侧下极、腺体内、胸腺内、中央区淋巴结内、鞘外等多处[10],其次:具备被膜理念,术者在甲状腺被膜间隙内细致耐心分离,保证视野清晰,层次分明。尽量避免无效的牵拉、钳夹等造成旁腺局部供血受阻,导致患者麻木、抽搐、甚至呼吸困难的出现。在手术中无法避免的甲状旁腺切除,应将其回植到肌肉内,待重新建立血运后,恢复其功能。而纳米碳注射后旁腺不被黑染仍呈现正常色泽,达到更好的区分、保护旁腺作用[11]。淋巴结清扫:对于分化型甲状腺恶性病变,其中央区域转移的比例40%以上,双侧病变行双侧CLND 清扫后结果提示CLN 转移的比例更高[12]。无论是临床转移,还是预防性淋巴结清扫,CLND 都应包括前上/下、左/右、前/后缘,保证清扫到位,但有时解剖界限不清,仍可能出现遗漏。纳米碳注射后可迅速进入淋巴系统,示踪速度快,染色明显,不易快速消退,可以提高微小淋巴结的检获量,更有利、彻底的CLND[13]。术中纳米碳使用:我们的经验是注射过程中使用1 mL 注射针头分点位注射后,用血管钳夹纱布对角线处精确按压及轻柔注射点,加快注射液进入腺体内,避免注射点位渗出,影响视野及手术进程。甲状旁腺保护方面:注射纳米碳使甲状旁腺相对负显影效果更加明显,在精细的颈部解剖基础上,对于甲状旁腺AB 分型[14]应熟练掌握;对于游离的可疑甲状旁腺组织,我们可以用沉浮试验使其与未染色的脂肪相鉴别[15],或用免疫胶体金技术在术后快速鉴别是否甲状旁腺[16],对于游离的旁腺组织,本试验采用剪碎组织,颗粒移植的方法回植,保证更好的成活率[17]。因此在甲状腺外科手术中,如何运用多种方式结合的办法减少手术引起的甲状旁腺功能损伤、更彻底的淋巴结清扫是值得探讨的重要问题。除了纳米碳的使用,亦包括手术机械的精细化、手术理念的进步、术中甲状旁腺激素测定如甲状旁腺试纸、术中甲状旁腺激素检测等运用。
本临床回顾性分析结果显示:在高危分化类型中,无论是精细被膜分离、还是无独立血供的旁腺自身种植,均不能完全避免旁腺及其功能损伤。本研究共纳入全甲切及CLND 符合入组标准的病例86 例,以是否使用纳米碳分组进行分析,探讨了术中纳米碳应用在高危分化甲状腺恶性病变手术中甲状旁腺保护及区域清扫淋巴结的应用价值。结果两组在CLND 数目、旁腺保护、防止旁腺误切、减少手足麻木抽搐症状有优势,分析考虑显影效果能更好的区分淋巴结与旁腺,有利于术者发现较小淋巴结或病理科人工筛查时发现微小淋巴结,有助于更彻底的区域清扫。本试验组更低的旁腺误切比例分析:首先,负显影增强了识别效果,尤其是更好辨认与甲状腺关系密切类型的旁腺,减少旁腺损伤率,其次:因负显影效果,增加被切除甲状旁腺的回植概率。
综上所述,高危分化型甲状腺癌行全甲切除加CLND 中,合理使用纳米碳,利用其不同组织渗透与否达到颜色对比,更利于旁腺检出及保护,更彻底CLND。

