HPVE6/E7mRNA联合液基薄层细胞学检测在宫颈癌筛查中的应用价值
黄雪映
(广东省佛山市南海区第四人民医院,广东 佛山 528200)
0 引言
宫颈癌是世界上第四大常见的女性恶性肿瘤,全世界每年约有53万例新发病例,约27万人死亡,其中约85%的死亡病例发生在不发达或发展中国家,是导致妇女癌症死亡的主要原因之一[1]。宫颈HR-HPV病毒感染是宫颈癌发生的根本原因;随着预防性HPV疫苗成功上市,宫颈癌的预防由二级预防转为一级预防[2]。普及宫颈癌筛查己经使我国宫颈癌发病率明显降低,最终有望可以有效预防和控制此癌症。宫颈病变包括的范围较广,多数人认为宫颈上皮内瘤变(CIN),包括宫颈非典型增生和宫颈原位癌,分为低级别(CIN I)和高级别(CIN Ⅱ-Ⅲ),是一种发生发展需要几年,甚至几十年的连续过程,尽管治疗后的CIN Ⅲ只有约1%发展为浸润癌,但是未经治疗的CIN Ⅲ在30年内有30%发展为浸润性癌症[3-4]。因此此期的筛查、及时诊断和正确处理十分关键。
1 资料与方法
1.1 一般资料
选取2019年6月至12月收治于我院进行HPVE6/E7mRNA与液基薄层细胞学检测(TCT)检查的宫颈癌筛查者100例,年龄37-61岁,平均(42.6±3.5)岁,婚育情况:已婚99例,未婚1例;已育98例,未育2例。一般资料相比差异无统计学意义(P>0.05)。纳入标准:具备性生活史、白带不同程度增加、接触性阴道出血等症状的自然就诊妇女;均经阴道镜下组织活检进行确诊;接受HPVE6/E7mRNA与TCT检测;自愿参加,并签订知情同意书。排除标准:宫颈手术;存在HPV感染史;具备主要脏器疾病、阴道感染疾病的患者;妊娠期及哺乳期妇女;心肝肾功能障碍或精神异常。
1.2 方法
标本采集:宫颈刷伸入宫颈内,顺时针旋转10圈,收集脱落细胞,置入含细胞保存液标本瓶中,旋转且上下震荡,使细胞完全落入保存液。送病理室进行TCT及HPVE6/E7检测。活检:应用西班牙欧普OPTOMIC光电阴道镜OP-C5数字成像系统检查。肉眼观察有无溃疡、赘生物等,及表面构型、边界、色泽、血管等。将物镜视角调整到最佳,可移动阴道镜物镜距子宫颈25-30cm处,调整物镜焦距以获知清晰的成像。进行图像评估,做出诊断。在异常位置取组织送检。
1.3 评价标准
以活检结果为最终诊断的“金标准”,分析单独检测对疾病诊断的准确率及联合检测的诊断结果[5]。
1.4 统计学分析
2 结果
2.1 入组“金标准”情况及年龄、性生活史
不同类型疾病的年龄、性生活史相比较,无统计学意义P>0.05,详见表1。
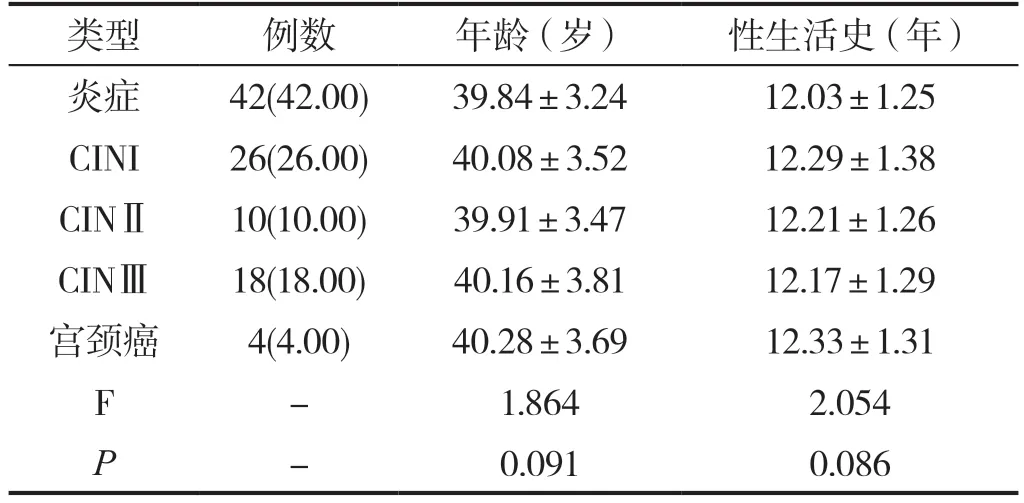
表1 入组“金标准”情况及年龄、性生活史
2.2 两种单独检测手段在不同类型诊断中的比较
随着疾病严重程度的增加,单独检测的诊断准确率也随之升高,差异(P<0.05)有意义,详见表2。

表2 两种单独检测手段在不同类型诊断中的比较[n(%)]
3 讨论
宫颈癌在全球女性恶性肿瘤中仅次于乳腺癌,已成为一类严重威胁我国女性健康与生命安全的疾病。在中国最近公布的癌症统计中,中国女性宫颈癌新发病例估计约为美国的8倍。近年来宫颈癌发病呈现年轻化的趋势,因其发展过程较为长久,而此过程的宫颈癌前病变是可以消退的,而早期手术可极大提升5年治愈率[6]。因此,提高对早期宫颈病变诊断的准确性且寻找一种既准确又具有创伤小的诊断方法可以减少宫颈癌的发生。宫颈癌筛查传统上是以宫颈细胞学为基础的,宫颈阴道涂片也称为“巴氏涂片”,是过去半个多世纪以来,用显微镜观察的宫颈癌筛查的标准方法,具有便宜,便于普查等优点,但是检查结果客观性不强,主要易受检验者的主观因素影响,满意度、敏感度低,误诊、漏诊率较高,假阴性率约15%-50%,难以适用疾病的早期诊断[7]。薄层液基细胞检查(TCT)采用液基薄层细胞检测系统检测,其检测的方法主要基于细胞学分类诊断,改进了巴氏涂片不足,异常细胞诊断率大大提高。具有操作方便、优质清晰、便于观察等优点,不足之处在于成本较高[8]。据研究报道TCT检查的特异度特异度并无明显改善,考虑腺癌癌前病变通常位于宫颈管内的部位,这可能使得它们难以被刷子采集。1976年发现人乳头瘤病毒(HPV)尤其是宫颈HR-HPV(高危型人乳头瘤病毒)感染是其发生的根本病因。研究发现十分之三的女性一生中可能感染一次HPV,一段时间后消失的占有绝大多数,仅少部分发展为HR-HPV感染,迄今为止已鉴定出超过200种不同的HPV基因亚型,已经鉴定的HPV病毒约有100多种,会导致一系列良性病变,其中40多种与生殖器皮肤黏膜病变有关。而癌症进展是由于持续感染HRHPV,进一步发展为宫颈癌癌前病变及浸润癌。
综上所述,在宫颈癌筛查中的应用HPVE6/E7mRNA、液基薄层细胞学检测,单一检查时宫颈癌恶性程度越高,诊断准确率越高,而实施HPVE6/E7mRNA联合液基薄层细胞学检测,可以获得较高的灵敏度,可以作为宫颈癌筛查的选择方案,为早期的干预提供临床依据。

