显微镜辅助通道下腰椎间盘髓核摘除术治疗腰椎间盘突出症的效果分析
尚军,孟磊,李东风,张冶
(江苏省徐州仁慈医院 脊柱科,江苏 徐州)
0 引言
腰椎间盘突出症在我国临床属于多发的骨科疾病。在临床上该疾病多由于患者椎间盘变性导致纤维环出现破裂,造成髓核组织突出刺激,并对马尾神经以及神经根产生压迫而诱发,进一步出现一系列反射性疼痛症状[1]。本研究目的在于探析不同手术方案对于改善患者临床症状治疗效果的差异性,现将此次研究结果介绍如下。
1 资料与方法
1.1 一般资料
选择本院于2017年2月至2018年12月脊柱科收治的腰椎间盘突出症患者32例纳入讨论领域,均为单节段,通过简单随机法将入选对象分为两组,分别为参照组(n=16)与研究组(n=16),参照组中病患接受开放式髓核摘除术治疗方式,研究组中病患接受显微镜辅助通道下腰椎间盘髓核摘除术治疗方式。研究组患者中女性10例,男性6例,年龄20~75岁,平均(47.86±4.54)岁。参照组患者中女性8例,男性 8例,年龄 20~76岁,平均(47.82±4.72)岁。经告知后所有腰椎间盘突出症患者均自愿参与此次研究,并签署相关文件,同时经由医学伦理委员会同意。对两组临床症状、病况等基础资料通过应用统计学对比分析后显示,差异细微(P>0.05),可进行对比和讨论。
1.2 方法
全部患者均行相关影像学诊断,术前12 h禁食,静脉麻醉。
参照组(16例,施行开放式髓核摘除术治疗方式),全身麻醉后患者取俯卧位,切口位于病变椎间隙后正中部,切口长度为4 cm左右。将患者椎板间黄韧带开窗剥离,切除病变侧椎板上下缘,充分暴露突出硬膜囊和压迫的神经根。用神经根拉钩轻轻向对侧牵开神经根,显露突出的髓核。去除突出髓核,同时避免损伤患者硬膜囊与神经根,将髓核使用髓核钳完整钳出与摘除,后将残留的髓核组织清理干净,解除患者硬膜与神经根的压力。
研究组(16例,施行显微镜辅助通道下腰椎间盘髓核摘除术治疗方式),全身麻醉后,患者取俯卧位,通过C形臂x线机确定好具体病变节段,在患侧正中线偏腰椎间盘突出部位进行切口,切口长度为1.3 cm左右,将患者皮肤、皮下组织和深筋膜依次切开,剥离多裂肌上下缘。将通道操作穿刺导针置入体内,通过C形臂X线机确认位置,根据具体情况扩张工作通道,将显微镜置入通道内,显微镜下采用无齿髓核钳将黄韧带与上、下椎板表面多余软组织清理干净,双极电凝止血。用高速球头磨钻或椎板咬骨钳去除下位椎板上缘与上位椎板下缘部分骨质,采用神经剥离子剥离硬膜囊和黄韧带间隙,通过椎板咬骨钳去除小关节内侧与黄韧带部分骨质,暴露神经根与硬膜囊,将硬膜囊与神经根牵至内侧,暴露脱出或突出的椎间盘,并将脱出的椎间盘髓核组织清理干净。后将18号钝头穿刺针插入椎间隙,采用生理盐水冲洗切口,充分吸出游离的髓核组织。依次退出工作通道,逐层关闭切口。
1.3 观察指标
(1)经过统计患者的切口长度、手术时长、住院时长、术中出血量等对研究组和参照组的相关手术指征进行观察评价。(2)记录统计患者治疗前后的VAS评分、JOA评分、ODI评分。通过日本整形外科学会(Japan Orthopedic Association, JOA)腰痛评分量表对患者疼痛缓解情况进行评价,JOA评分越高,代表疼痛缓解效果越佳。通过疼痛视觉模拟评分(VAS)对患者腰椎疼痛程度进行全面评价,总分为10分,VAS评分越高,代表患者的疼痛情况越严重。(3)采用Osweatry功能障碍指数(ODI)对两组患者腰椎功能情况进行对比评价,ODI评分越高,代表患者的功能障碍越严重。
1.4 统计学方法
各项手术指征、VAS、ODI评分、JOA评分(计量资料(±s),输入到统计学软件(SPSS 21.0软件)中,经由t检验,若P<0.05则认为差异有统计学意义。
2 结果
2.1 32例腰椎间盘突出症患者的各项手术指征比较
相较于参照组,研究组腰椎间盘突出症患者的切口长度、手术时长与住院时长更短,术中出血量更少(P<0.05),详情如表1所示。
表1 参照组和研究组腰椎间盘突出症患者的相关手术指征对比(±s)
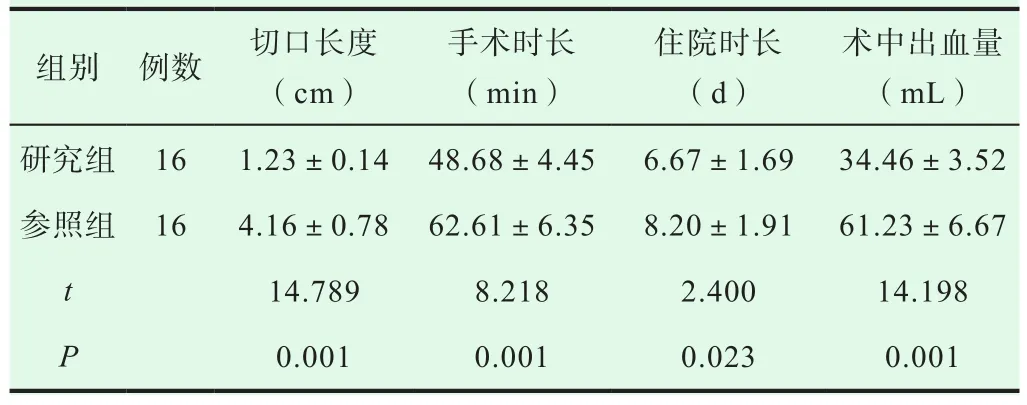
表1 参照组和研究组腰椎间盘突出症患者的相关手术指征对比(±s)
术中出血量(mL)研究组 16 1.23±0.14 48.68±4.45 6.67±1.69 34.46±3.52参照组 16 4.16±0.78 62.61±6.35 8.20±1.91 61.23±6.67 t 14.789 8.218 2.400 14.198 P 0.001 0.001 0.023 0.001组别 例数 切口长度(cm)手术时长(min)住院时长(d)
2.2 32例腰椎间盘突出症患者手术前后的VAS评分与JOA评分对比
两组治疗前VAS与JOA评分差异无统计学意义(P>0.05);相较于参照组,研究组腰椎间盘突出症患者手术后的JOA评分更高,VAS评分更低(P<0.05),详情如表2所示。
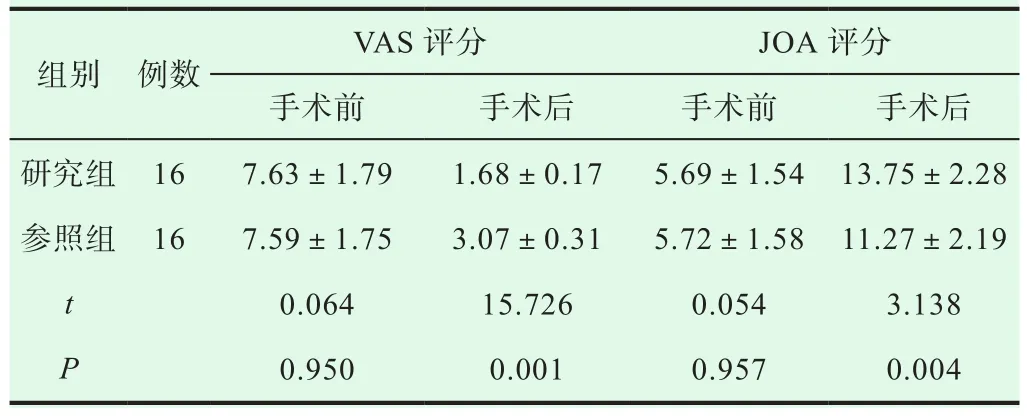
表2 研究组与参照组患者手术前后的VAS评分与JOA评分比较(±s, 分)
2.3 32例腰椎间盘突出症患者手术前后的ODI评分对比
两组手术前ODI评分差异无统计学意义(P>0.05);相较于参照组,研究组腰椎间盘突出症患者手术后的ODI评分更低(P<0.05),详情如表 3所示。
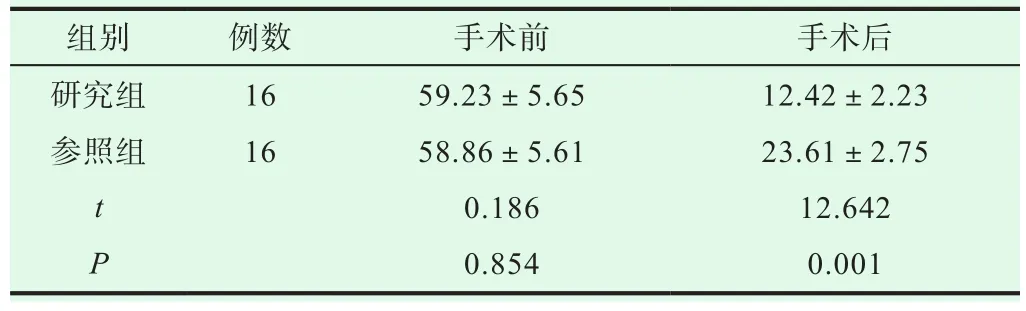
表3 参照组和研究组腰椎间盘突出症患者手术前后的ODI评分对比(±s, 分)
3 讨论
外伤和腰椎间盘病变等是腰间盘突出疾病的常见病因,如果患者腰椎间盘出现病理性变化,且伴有髓核突出和纤维环受损等并发症状,会进一步诱发腰椎间盘突出症[5]。腰椎间盘突出症在全部腰腿痛患者中约占86.55%,其临床表现包括下肢放射性疼痛、直腿抬高限制、腰部疼痛以及下肢麻木等[6]。该病症不仅会影响患者的神经根和血管,同时还会出现活动性疼痛。腰椎间盘突出症具有病程较长,并且容易反复发作的特点[7]。通常来说,该疾病在各个年龄段均有可能发生,常见于中青年男性患者,这将会影响患者的健康状况和日常生活。如不能及时有效进行治疗,严重的情况可致患者截瘫[8]。
开放式髓核摘除术是治疗腰椎间盘突出症的传统手术方式,其主要在直视视野下进行病变椎间隙后正中部切口,去除压迫神经根、硬膜囊和突出髓核。但该手术方式切口过大,且剥离椎旁肌肉范围较大,容易造成骶棘肌失神经支配,对患者脊柱结构造成破坏[9]。易出现腰背部疼痛、腰椎不稳情况,临床疗效尚不明显[10]。随着内镜技术和微创手术的逐渐成熟与发展,各种内镜技术广泛应用于临床相关疾病治疗中[11]。
临床可根据患者的具体情况采用显微镜辅助通道下腰椎间盘髓核摘除术治疗方式,其主要通过C臂机确定好具体病变节段,显微镜下采用无齿髓核钳将黄韧带与上、下椎板表面多余软组织清理干净,双极电凝止血,并将脱出的椎间盘髓核组织清理干净。开放式髓核摘除术具备良好的视野放大效果与照明系统,能够减轻对腰椎旁软组织的牵拉与剥离[12]。有效保护腰椎旁肌肉,并且减少透视次数,减少对椎旁肌肉支配神经与邻近血液循环的损伤,从而减少出血量[13]。在此次研究中,相较于开放式髓核摘除术,腰椎间盘突出症患者通过显微镜辅助通道下腰椎间盘髓核摘除术治疗后的切口长度、手术时长与住院时长更短,术中出血量更少,JOA评分更高,ODI评分、VAS评分更低,提示显微镜辅助通道下腰椎间盘髓核摘除术的应用效果更佳,该术式具有适用范围广泛、手术切口小、手术视野清晰、操作精确与方便、止血彻底、对腰椎稳定性的损伤小等优点[14]。有助于改善患者的相关症状,缩短手术时长与减少术中出血量,促进术后快速恢复。在刘阳等[15]研究中也显示,将显微镜辅助下固定通道手术治疗应用于腰椎间盘突出症患者的治疗中,也能够取得较好效果,术后3个月和末次随访VAS及ODI评分明显改善。其结果和本研究类似,有较高价值。
研究结果表示,显微镜辅助通道下腰椎间盘髓核摘除术在此次实验中比开放式髓核摘除术治疗的作用更佳,对于缩短手术时长,提高手术安全性等有重要的意义。值得将其推广普及于相关腰椎疾病的临床治疗工作中。

