5 min紧急反应机制降低急诊剖宫产终止妊娠产妇DDI的价值及其对新生儿结局的影响
刘慧娟,田路路
(郑州大学第三附属医院产科,郑州 450000)
急诊剖宫产系高危产妇终止妊娠、挽救产妇、改善新生儿预后的有效治疗方法。在产妇急诊病情突发时,常规产科巡视模式无法迅速有效地处理应对,严重影响母婴预后[1]。5 min紧急反应机制(RRT)系美国妇产科医师协会(ACOG)提出的快速反应团队模式,强调加强产科平时演练、缩短急诊反应时间,将开始手术至娩出胎儿所需时间缩短至5 min内,应用于显性脐带脱垂孕妇可显著改善母婴结局[2]。鉴于此,笔者采用对比研究的方法探讨RRT在降低急诊剖宫产终止妊娠产妇决定手术至娩出胎儿所需总时间(DDI)的价值及其对新生儿结局的影响,报告如下。
1 资料和方法
1.1 一般资料
选取郑州大学第三附属医院2018年7月至2019年11月收治的拟行急诊剖宫产患者90例,按照随机数字表法分为2组:对照组45例,年龄32~39岁、平均(34.65±3.14)岁,孕周37~38周、平均(37.49±2.53)周,产次1~2次、平均(1.13±0.26)次;研究组45例,年龄31~40岁、平均(36.27±3.42)岁,孕周37~38周、平均(37.25±2.39)周,产次1~2次、平均(1.24±0.35)次。2组患者的年龄、孕周等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经本院医学伦理委员会审批批准,患者及家属自愿参与本研究并签署知情同意书。
1.2 入选及排除标准
入选标准:1)符合Lucas法紧急剖宫产指征[3];2)产妇年龄范围为30~40岁;3)孕周为34~38周。排除标准:1)伴有感染性休克者;2)伴有重度子痫前期者;3)中途退出者。
1.3 治疗方法
对照组行常规紧急剖宫产,具体措施包括:1)配置产房急救设备。配备产房急救医疗包,包含宫缩剂、心血管药物、降压药、升压药、镇静药、利尿药、扩容剂、纠酸药、止血药等多种药物;配备多功能呼吸治疗机、新生儿窒息抢救设备如新生儿复苏台、新生儿喉镜、给氧面罩等。2)行常规紧急剖宫产。常规胎心监护,产科医生固定时间点巡视患者病情,助产士于产妇需要时观察产妇产程,产科医师常规行剖宫产手术;记录手术指标、各项手术处理时间。
研究组在对照组的基础上行RRT紧急剖宫产,具体措施包括:1)组建RRT干预小组。小组成员由发起者、反应者、管理者、质控者组成;其中发起者为参与接生的助产士,负责动员小组成员;反应者为产科医师、麻醉科医师、ICU医师,负责稳定病情;管理者为产科护士长,负责统筹部署产科医护工作;质控者为产科主任,负责评估组员医护工作质量。组内成员采取标准化的现状-背景-评估-建议(SRAS)的沟通方式,便于清楚简洁交流信息,明确各自医护任务、预期结果、突发事件的应对措施,制定交流预案并根据患者实际情况及时评估、调整,使得小组成员可快速识别产妇病情变化并迅速给予处理,每周一次定期开展急诊剖宫产演练。2)行产房RRT干预。实时监测患者生命体征,助产士发现生命体征不平稳时立即通过科室紧急报警系统通知产科医师、麻醉科医师、手术室护士,将患者以最短路径送至产房手术室,同时助产士可先行准备手术器械,缩短手术开展时间;向产科医师汇报病情后,产科医师立即行剖宫产手术;助产士负责记录各项指标、核对抢救物品及医嘱,并辅助评估组员RRT工作质量。
1.4 观察指标和评价标准
1)手术反应时间:2组患者决定手术至进入手术室所需时间(D-E);进入手术室至开始手术所需时间(E-S);开始手术至娩出胎儿所需时间(S-D);决定手术至娩出胎儿所需总时间(DDI)。2)手术指标:2组患者术中出血量、有效止血时间、手术时间、住院时间。3)新生儿结局指标:2组新生儿呼吸窘迫、新生儿死亡、新生儿脐带血pH值、1 min Apgar评分等情况。其中脐带血pH值参考值为7.26~7.33;Apgar量表从肌张力、患儿皮肤等维度评价新生儿预后,总分为10分,评分越高表明新生儿预后越好。
1.5 统计学方法

2 结果
2.1 2组手术反应时间比较
研究组D-E、E-S、S-D、DDI均显著短于对照组(P<0.001)。见表1。

表1 2组手术反应时间比较
2.2 2组手术指标比较
与对照组比较,研究组术中出血量显著降低(P<0.001),有效止血时间、手术时间、住院时间均显著缩短(均P<0.001)。见表2。
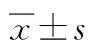
表2 2组患者手术指标对比
2.3 2组新生儿结局比较
2组新生儿呼吸窘迫、新生儿死亡发生率比较,差异无统计学意义(P>0.05)。与对照组比较,研究组新生儿脐带血pH值、1 minApgar评分均显著升高(均P<0.05)。见表3。
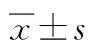
表3 2组新生儿结局比较
3 讨论
胎儿窘迫、胎盘早剥、脐带脱垂、子宫破裂、宫内感染等高危因素为急诊剖宫产指征,而手术至娩出胎儿所需总时间(DDI)较长、产妇术中出血量等指标异常,严重影响母婴预后[4]。因此,转变急诊剖宫产干预模式以缩短DDI是改善手术指标及母婴预后的关键。
RRT通过建立快速反应团队、制定标准化沟通方式、加强平时演练、培养医护人员紧急反应意识[5],可提高医护人员到达手术室的速度、加强医护人员间合作的熟练程度,通过紧急调动医护人员从而有效缩短急诊剖宫产围手术期各项手术反应所需时间,有效缩短DDI,避免新生儿意外事件发生,显著改善母婴预后。本研究显示研究组D-E、E-S、S-D、DDI均显著短于对照组,表明RRT应用于急诊剖宫产终止妊娠产妇可显著缩短手术反应时间。RRT通过建立快速反应团队、制定标准化沟通方式可有效加强医护人员紧急反应意识,同时加强平时演练可有效提高医护人员间工作配合度,从而促进就诊剖宫产的迅速开展,显著缩短手术反应时间。RRT可紧急调动医护人员,在最短的时间内给予患者子宫按摩、缩宫素注射等止血措施,有效缩短术中出血时间及手术时间、减少术中出血量,从而减少大量出血造成的循环血量降低、重要脏器缺氧性损伤。本研究结果显示研究组术中出血量显著低于对照组,研究组有效止血时间、手术时间、住院时间均显著短于对照组,表明RRT应用于急诊剖宫产终止妊娠产妇可显著改善手术指标,与李彩凤[6]研究基本一致。
RRT可迅速动员医护人员开展急诊剖宫产,有效减少产妇出血,避免因产妇循环血量降低导致新生儿脐动脉灌注量减少,从而避免缺血缺氧导致的血液代谢性酸性失代偿,维持脐带血pH值稳定,维持胎儿脏器正常代谢,改善新生儿预后[7]。本研究中2组患者新生儿呼吸窘迫、新生儿死亡发生率比较无统计学差异,研究组新生儿脐带血pH值、1 minApgar 评分均显著高于对照组,表明RRT可显著改善新生儿预后。因纳入研究病例数较少,2组新生儿呼吸窘迫、新生儿死亡发生率无显著差别,需扩大样本量进一步证实。
综上所述,RRT应用于急诊剖宫产可通过缩短手术反应时间,改善手术指标和妊娠结局,值得临床对RRT开展进一步探讨。

