无发热新型冠状病毒肺炎患者HRCT影像分析
叶云峰 李运江 侯艳春 王国伟 任鲜华 陈祖华
2019年12月以来全球爆发新型冠状病毒肺炎(COVID-19),新型冠状病毒(2019-nCoV)属于β属的冠状病毒[1],可通过人际传播,潜伏期1~14d,多为3~7d。目前所见传染源主要是2019-nCoV感染的患者,无症状感染者也可能成为传染源[2]。临床主要以发热为主要表现[2],发生率约94%[3],但少数患者无发热,甚至无任何临床症状,易被忽视。而影像学作为早期筛查和诊断的重要手段,有助于早期隔离和诊治。故本研究收集了COVID-19无发热症状患者的临床及影像学资料,重点探讨其影像学特点,旨在提高对该类患者的影像学认识。
1 资料与方法
1.1 一般资料 纳入2020年1月24日至2月16日在本院诊断COVID-19并行螺旋CT检查的无发热患者。纳入标准:(1)2019-nCoV核酸检测呈阳性者;(2)从出现症状到首次就诊之间无发热者;(3)未经治疗的初诊患者;(4)胸部HRCT图像无伪影者。排除标准:(1)复查CT患者;(2)CT检查有影像伪影的婴幼儿。共11例患者纳入观察组,其中男4例,女7例;年龄13~65岁,中位年龄45岁。10例具有明确流行病史,5例患有基础疾病:慢乙肝1例、高血压1例、糖尿病1例、高血压伴糖尿病1例、肺癌术后伴反复肺部感染1例。其它临床症状:干咳6例、乏力2例、咽痛3例、头痛1例。实验室检查:外周血白细胞计数减少2例,淋巴细胞计数减少2例,快速C反应蛋白升高3例,淀粉酶样蛋白A(SSA)升高6例,肌酸激酶升高1例,D- 二聚体升高5例,乳酸升高1例,白蛋白下降3例。将无发热患者设为观察组,随机选取同期低热(37.3℃~38℃)患者14例和中热(38.1℃~39℃)患者15例作为对照组。对照组除有发热外纳入和排除标准均与观察组一致。低热组中男8例,女6例;年龄33~63岁,中位年龄44.5岁。中热组中男8例,女7例;年龄28~65,中位年龄43岁。观察组与中、低热组患者年龄、性别差异均无统计学意义(P>0.05)。
1.2 CT检查方法 胸部高分辨率CT(HRCT)检查采用美国GE Revolution Evo CT扫描仪。患者仰卧位,双手高举过头顶,采用头先进,自胸廓入口向肋膈角水平,屏气状态下连续扫描。扫描参数:管电压120kV,管电流100~350mA,层间距5mm,采集层厚5mm,高分辨重建肺窗层厚1.25mm,扫描时间<5s。
1.3 CT图像分析 由2名高年资主治医师单独阅片,并由1名放射科主任或副主任医师审核。按照以下特征参数描述每例患者的CT表现:(1)病变累及双肺、右肺、左肺;(2)病灶肺叶分布及数目(右肺上叶、右肺中叶、右肺下叶、左肺上叶、左肺下叶);(3)病灶累及肺野区域(外带、内带、内外带同时受累);(4)病灶大小(<1cm小斑片及结节、1cm≤病灶<3cm斑片及结节影、3cm≤病灶<5cm斑片及团片影、片状影、大片影密度);(5)病灶密度[纯磨玻璃影(PGGO)、磨玻璃影(GGO)伴小叶间隔增厚或铺路石征、GGO为主伴为实变影、实变影、以实变为主伴GGO];(6)病灶内有无支气管充气扩张征。
1.4 统计学分析 采用SPSS 22.0统计软件。观察组与中低热组影像学表现发生率比较采用χ2检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 无发热患者与低、中热患者的影像对比分析 11例无发热患者中,10例影像学异常,1例影像学正常。在10例影像学异常患者中,累及双肺5例(5/11,45.5%)、累及肺叶数27个(27/55,49.09%)均低于低热组及中热组,其中累及双肺及肺叶数与中热组比较差异具有统计学意义(P<0.05)。无发热组共84个病灶,其中累及两肺下叶41个(41/84,48.8%)、外带70个(70/84,83.3%),均低于低、中热组,但无明显差异;无发热组患者中以<1cm小斑片及结节且PGGO、GGO伴小叶间隔增厚或铺路石征为主,发生率均低于低热组、中热组,但与中热组比较差异有统计学意义(P<0.05);无发热组患者中片状影、以实变为主伴GGO的发生率高于低热组、中热组,且无热组片状影的发生率与中热组比较差异有统计学意义(P<0.05),以实变为主伴GGO的发生率与低热组、中热组差异有统计学意义(P<0.05)。见表1。

表1 无发热患者与低、中热患者的影像对比分析[n(%)]
2.2 无发热患者与低、中热患者的影像学改变 典型病例见图1-6。
3 讨论
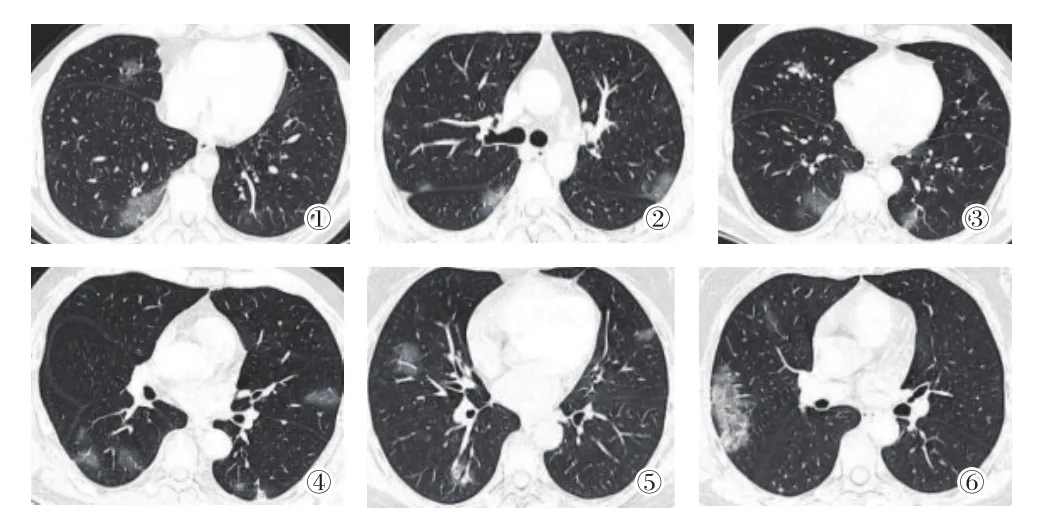
图1、2:女,56岁,既往高血压病史。咳嗽食欲减退3d,无发热,无胸闷气急。CT:两肺多发斑片状、片状密度增高影,部分呈纯磨玻璃改变,部分呈磨玻璃伴小叶间隔增厚或铺路石征,或伴实变。图3、4:男,47岁,既往无基础疾病。低热5d,最高温度37.6℃,咳嗽1周。CT:两肺多发斑片状、片状密度增高影,部分呈纯磨玻璃改变,部分呈磨玻璃伴小叶间隔增厚或铺路石征,病灶内支气管充气扩张。图5、6:男,61岁,既往无基础疾病。发热2d,38.4℃,咽痛,无胸闷气急。CT:两肺多发斑片状、片状密度增高影,部分呈纯磨玻璃改变,部分呈磨玻璃伴小叶间隔增厚或铺路石征
根据国家卫生健康委员会发行的第六版COVID-19诊疗方案,COVID-19的诊断主要根据流行病学、临床症状、CT表现和COVID-19核酸检测,核酸检测虽然被认为是确诊此类疾病的金标准,但核酸检测具有假阴性率较高、检验结果时间较长等缺点。COVID-19患者绝大多数以发热作为首发症状来就诊,发生率约占94%[3],故作为疾病排查的首要检测指标。而少数患者初期并不表现为发热,甚至无任何临床症状,给疾病诊治及防控带来了较大隐患。CT具有方便、快捷的特点,在早期筛查、诊断和分型中起到关键作用。故本研究选取无发热COVID-19患者作为研究对象,同时随机选取中、低热患者作为对照组,理由是COVID-19发热患者绝大多数以中、低热为特点,高热少见。本组无发热患者少数合并其它临床症状如干咳、咽痛、乏力、头痛等。实验室检查少数患者可出现白细胞计数和淋巴细胞计数减少,快速C反应蛋白及D-二聚体升高,甚至可出现肌酸激酶、乳酸升高及白蛋白下降,提示病情较严重。
本研究发现无发热COVID-19患者HRCT绝大多数具有肺炎表现,极少数表现为正常;病灶以两肺下叶胸膜下分布为主要特点,大小不一,以结节状、斑片状为主,密度以磨玻璃影为主、伴小叶间隔增厚或铺路石征及实变,少数较重患者病灶呈片状、实变影。
无发热COVID-19患者病灶也可累及双肺、多个肺叶,但发生率依次低于低、中热患者,且显著低于中热患者,提示无发热COVID-19患者病灶累及范围与分布相对于低、中热患者较小、较少。无发热患者病灶以两肺下叶外带分布为主,与低、中热患者一致。无发热患者以<3cm病灶PGGO、GGO伴小叶间隔增厚或铺路石征为主,与低、中热患者一致,但发生率依次低于低、中热患者,显著低于中热患者,提示无发热患者病灶相对较少。边缘模糊的磨玻璃影形成机制尚不明确,可能与其他冠状病毒,例如SARS-CoV、MERS-CoV相似,是炎性细胞因子风暴引起了肺炎[4],早期肺组织表现为不同程度的肺泡损伤,肺泡壁有透明膜形成,而肺泡内渗出和水肿并不明显[5]。无发热患者也可表现为片状实变影伴GGO,甚至发生率高于低、中热患者,并显著高于中等发热患者。其原因可能与无发热患者中有5例具有基础疾病(如高血压、糖尿病、肺癌术后伴反复肺部感染等)有关,患者机体免疫力较弱,病毒感染后机体反应较弱,导致无明显发热及或其它呼吸道症状,肺部感染容易被忽视,随着病情进展,可能导致弥漫性肺泡损伤[6]进一步加剧,病变表现为大片实变,甚至形成白肺。无发热患者病灶内较易出现支气管充气扩张,高于中、低热患者,显著高于低热患者,可能与本组无发热患者中肺部实变病灶较多有关。因本研究病例数较少,研究结果具有一定局限性,需要大样本研究证实。
综上所述,首诊无发热COVID-19患者的影像学绝大多数具有肺炎表现,且表现多种多样,与中、低热患者具有病灶沿两肺下叶胸膜下分布的相同特点,也以PGGO、GGO伴小叶间隔增厚或铺路石征为主,但与中、低热患者表现也存在少许差别。总之,对无发热COVID-19患者HRCT表现的认识,有助于提示临床及CT检查的重要性,并为其早期发现、早期隔离、早期诊断,及早对疑似患者进行胸部CT筛查为疾病的诊断中提供了非常重要的依据,同时还能对COVID-19的临床分型、病情严重程度,疾病演变及转归进行及时准确的评估。

