多层螺旋CT检查诊断胃底贲门癌的价值
刘东升,石凯
(嵩县人民医院 影像科,河南 洛阳 471400)
胃癌为常见消化道恶性肿瘤,发病与饮食、环境、幽门螺杆菌感染等因素均具有一定关联性,其发病率居我国恶性肿瘤第1位[1]。贲门、胃底为胃癌多发部位,位于肋弓内,经腹部触诊难以扪及,且胃底黏膜复杂,胃底贲门癌诊断难度较大[2]。上消化道钡餐造影为胃底贲门癌的常用检查方式,能有效显示病灶信息,对临床诊断、筛查胃底贲门癌有积极意义。但其对胃壁自身病变检出率较低,易出现误诊、漏诊,故其应用存在一定局限性。随着医学技术的发展和医疗条件的进步,多层螺旋CT(multi-slice CT,MSCT)检查逐渐应用于临床对胃癌的诊断、筛查,并取得良好效果[3]。本研究选取57例疑似胃底贲门癌患者作为研究对象,探讨MSCT检查的诊断价值。
1 资料与方法
1.1 一般资料选取2018年8月至2019年12月嵩县人民医院收治的57例疑似胃底贲门癌患者作为研究对象,男39例,女18例,年龄34~67岁,平均(50.46±8.15)岁,体质量指数(body mass index,BMI)21~27 kg·m-2,平均(24.35±1.23)kg·m-2。本研究经嵩县人民医院伦理委员会审核批准通过。
1.2 选取标准(1)纳入标准:①存在不同程度呕吐、吞咽困难、腹腔积液、贫血、黑便等;②签署知情同意书。(2)排除标准:①合并代谢性疾病、血液系统疾病、其他恶性肿瘤;②合并肝肾功能异常、造血功能异常、意识障碍;③临床资料缺失;④中途退出。
1.3 检查方法
1.3.1MSCT 仪器:256层螺旋CT扫描仪(荷兰,Philips Brilliance iCT),无针筒高压注射器(德国Ulrich,XD 2001)。常规禁食6 h,仰卧位实施预扫描,指导适量饮水800~1 000 mL至胃黏膜呈纤细柔和小锯齿状,探查明确胃壁厚度均匀,进行正式扫描;仰卧位,双臂上举,检查前指导呼吸训练,检查中指导深吸气、憋气至全腹部扫描完成,扫描时间为5~10 s,扫描速度为每圈0.5 s;传输所取图像至工作站,处理图像,CTA延迟时间为20~30 s,重建时间间隔为0.6 mm,重建层厚为1.25 mm,导入成像软件包,处理多角度、多平面图像重建,再现容积,最大密度投影,重组曲面。
1.3.2上消化道钡餐造影 仪器:数字胃肠造影机(北京万东,800 mA),常规禁饮、禁食6 h,以产气粉充气扩张胃部,指导口含硫酸钡混悬液40~50 mL,于床前直立,透视胸腹部,查探病变位置状况,多角度观察食管钡剂,经仰卧位、半卧位左右双侧仔细观察胃体,并观察站立位胃充盈像、压迫像,再次仔细查探食管至胃部,采用80 mAs、70 kV点片。
1.4 观察指标(1)以手术病理学检查为“金标准”,记录上消化道钡餐造影、MSCT检查结果,并比较其诊断效能。(2)比较上消化道钡餐造影、MSCT检查对软组织肿块、胃壁增厚、恶性龛影的检出率。(3)比较良性、恶性患者CT灌注参数[灌注参数灌注值(perfusion figure,PF)、达峰时间(time to peak,TTP)、强化峰值(PEI)、血容量(BV)]。

2 结果
2.1 诊断效能57例疑似胃底贲门癌患者手术病理检查证实阳性51例,阴性6例;上消化道钡餐造影检出真阳性33例,真阴性3例;MSCT检查检出真阳性43例,真阴性5例。MSCT检查特异度[83.33%(5/6)]与上消化道钡餐造影检查[50.00%(3/6)]比较,差异无统计学意义(P>0.05);但MSCT检查灵敏度[84.31%(43/51)]、准确度[84.21%(48/57)]高于上消化道钡餐造影检查[64.71%(33/51)、63.16%(36/57)],差异有统计学意义(P<0.05)。
2.2 检出率MSCT检查软组织肿块检出率、胃壁增厚检出率、恶性龛影检出率,高于上消化道钡餐造影检查,差异有统计学意义(P<0.05)。见表1。
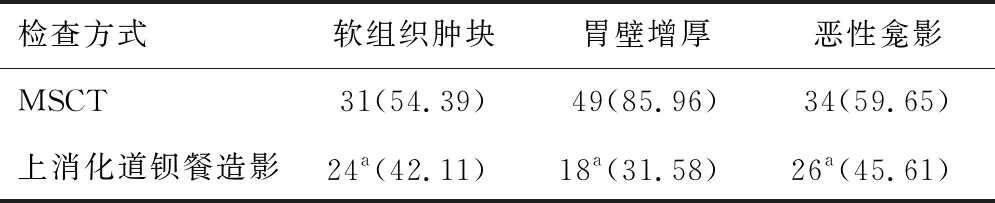
表1 两组检出率比较[n(%)]
2.3 CT灌注参数良性患者PEI、PF小于恶性患者,BV低于恶性患者,TTP长于恶性患者,差异有统计学意义(P<0.05)。见表2。
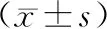
表2 良、恶性患者CT灌注参数比较
3 讨论
胃底贲门癌为常见恶性肿瘤,随着近年来饮食结构、生活习惯的转变,其发生率逐渐上升,另外由于其病情隐匿,诊断难度较大。相关研究显示,胃底贲门癌预后与早期筛查、诊断结果有密切关系[4]。临床应选择科学有效诊断方式,以提高早期诊断率,制定治疗方案,改善预后。
上消化道钡餐造影为胃底贲门癌常规诊断方式,能有效显示病灶信息,在诊断软组织肿块、黏膜病变等方面有积极意义,且具有操作便捷、适用性广等优势;但其对胃外组织器官、胃壁内部肿瘤转移和侵袭的诊断效果不佳,且易出现误诊、漏诊,故不利于临床实施对症治疗措施[5]。随着影像学技术的发展,MSCT检查逐渐应用于临床诊断胃底贲门癌,能清晰显示肿瘤腔内生长情况,且分辨率较高,能多角度、多平面观察病灶,了解胃壁全层、邻近器官及组织侵袭、转移情况,从而为临床制定合理、科学的治疗方案提供相关数据支持[6]。另外,贲门癌细胞生长旺盛,正常组织血管常常难以满足肿瘤组织生长需求,肿瘤可释放促血管生长因子,以促进血管生成,故癌组织血流灌注高于正常组织[7]。依照TDC曲线采用非去卷积数学模型可计算出CT灌注参数值PEI、PF、BV、TTP,继而定量评价肿瘤组织中血流灌注情况[8]。PF是指单位肿瘤组织中血液流动速度,可反映肿瘤分级、肿瘤血管生成;BV指肿瘤血管中血液容量,主要与毛细血管开放数量、血管数量多少有关;TTP是指组织中对比剂达强化峰值所需时间,可预示肿瘤组织灌注压;PEI是指组织中注入对比剂最大强化值,能够反映肿瘤组织血容量[9]。本研究结果显示,良性患者CT灌注参数PEI、PF小于恶性患者,BV低于恶性患者,TTP长于恶性患者,提示MSCT多模态成像可合理反映胃底贲门癌患者血流动力学特征、血管化程度,对诊断胃底贲门癌有重要价值。慕新科[10]研究显示,MSCT检查胃底贲门癌灵敏度、准确性较高,且具有较高的胃壁增厚检出率。本研究结果显示,MSCT检查诊断胃底贲门癌灵敏度、准确度高于上消化道钡餐造影检查,且MSCT检查软组织肿块检出率、胃壁增厚检出率、恶性龛影检出率高于上消化道钡餐造影检查,可见MSCT检查应用于胃底贲门癌患者具有较高灵敏度、准确度、检出率,有助于临床诊断和病情评估,早期介入治疗。
综上所述,MSCT检查可有效反映贲门癌血管化程度、血流动力学特征,应用于诊断胃底贲门癌具有较高灵敏度、准确度、检出率,有利于临床诊断、筛查,早期治疗,以延长胃底贲门癌患者生存期,改善预后。

