超声检查对剖宫产术后切口愈合不良的诊断价值
王绚华
(青海省妇幼保健院 青海 西宁 810000)
近年来,产妇剖宫产率逐渐增高,术后切口愈合不良的发生率也不断上升。剖宫产术后因子宫切口缺血或感染导致组织坏死、缝线脱落和切口裂开并称为子宫切口愈合不良[1]。子宫切口愈合不良会导致手术切口延期愈合,甚至导致子宫切除,更有甚者可危及产妇生命。对于剖宫产术后反复发热、下腹持续胀痛者或者血象异常者,需及时对子宫附近进行超声检验,特别注意切口异常变化,预防子宫切口愈合不良,为临床对症治疗提供科学依据。
1 资料与方法
1.1 临床资料
本院收集2013年1月—2019年9月行剖宫产术后切口感染检查患者30例,年龄17~35岁10例,36~46岁20例。30例均经超声检验诊断,有20例超声显示子宫切口前方或切口下方出现低或无回声为主的局限性混合性包块;9例经超声引导穿刺抽出粘稠血液;1例右侧卵巢体积异常增大,回声紊乱,考虑卵巢脓毒血栓性静脉炎,后结合CT检查确诊。
1.2 仪器与方法
采用PHLIPS IU-22超声诊断仪,频率2~5MHz及3~9MHz探头联合扫查,剖宫产术后3~10d观察切口变化情况。检查时,依据病灶不同部位选择不同探头频率,患者适度充盈膀胱,取仰卧位,探头常规消毒,于切口处行子宫纵横及两侧多方位多切面扫查,重点观察子宫下段,记录病灶的位置、形态、范围大小,与周围组织结构的毗邻关系,脓肿形成时观察脓肿范围以及有无窦道及走行方向、内外瘘口的位置和数量,全面了解宫腔内部及宫旁情况。同时,用彩色多普勒超声检查了解病灶内部及周围血供情况。行阴超时用安全套隔离置于宫颈外口轻轻放置扫查。
1.3 观察指标
依据《新编实用产妇科超声学》子宫切口情况分为愈合良好及愈合不良两大类,其中愈合不良分为实性非均质型 、类囊肿型、混合型。
1.4 统计学方法
采用SPSS22.0统计分析,计数资料以频数、百分率(%)表示,经χ2检验,计量资料以(±s)表示,经t检验,P<0.05为差异有统计学意义。
2 结果
2.1 子宫切口良好的声像图
子宫纵切面光滑整齐,边界清晰,附近浆膜层厚薄均匀,呈倒置的梨形状,且有连续强回声。切口位于子宫前壁下方,切口浆膜层光滑连续,切口向膀胱稍隆,肌层内有缝线和纤维蛋白团强回声,黏膜层无缺陷,子宫内膜未出现位移。
2.1.1 比较两组患者超声检查结果 两组患者子宫前后径距离、子宫内膜厚度、卵泡直径数据比较,差异无统计学意义(P>0.05),但子宫后位、切口与子宫内口距离数据对比,组间差异有统计学意义(P<0.05),如表1。
2.2 子宫切口愈合不良的声像图
子宫切口愈合不良症状较轻患者,显示切口局部隆起,浆膜层连续,增厚粗糙,肌层内存在液性暗区,大小不均,黏膜未发现缺陷;随着炎症坏死、子宫血管裸露,患者症状加重,肌层和黏膜层内出现大空洞样暗区,以及切口未完全恢复导致切口破裂等不良事件。根据30例剖宫产术后切口愈合不良患者检查的声像图特征,将子宫切口愈合不良情况分为实性非均质型、类囊肿型和混合型3类:其中实性非均质型18例,占60%;类囊肿型8例,占26.67%;混合型4例,占13.33%。
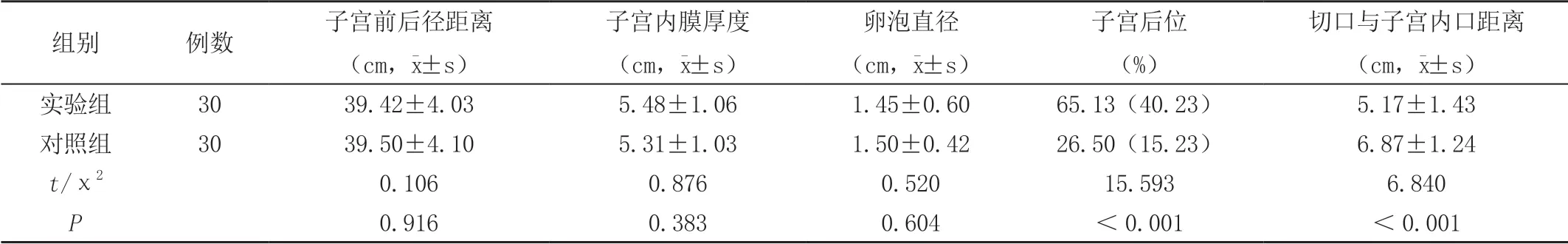
表1 两组患者超声检查结果比较
2.2.1 实性非均质型 子宫切口处亮带浆膜层完整,毛糙增厚、不光滑,连续性较好,边界清晰,与周围形成强弱不等的非均质实质性低回声,并向膀胱方向突起,宫腔内可见无回声区,其内见絮状回声漂浮,提示子宫切口炎性反应,彩色多普勒见低回声区未见血流信号,异常杂物回声区范围最大3.6cm×2.7cm,最小1.6cm×1.1cm。共18例(60%)。
2.2.2 类囊肿型 子宫切口前出现局部无回声团状或不规则低回声现象,声像图中可见切口向前或膀胱显著凸起,边界粗糙,表明子宫切口出现感染、组织坏死、积液不良事件,彩色多普勒见低回声区未见血流信号,囊肿大小约1.7cm×1.2cm~2.3cm×1.9cm。共8例(26.67%)。
2.2.3 混合型 子宫腔下段切口处浆膜层出现缺损现象,前壁回声肌层回声不均匀,宫腔、子宫前下方、膀胱后方均出现不规则无回声与局限性低回声包块,边界欠清晰,子宫与腹壁间形成窦道,腹腔、盆腔可见液性暗区,表明子宫切口感染且存在积血,异常杂物回声区范围最大4.2cm×2.9cm,最小1.8cm×1.3cm。共4例(13.33%),见图4。其中1例合并卵巢脓毒血栓,卵巢体积异常增大,回声紊乱,彩色多普勒见丰富血流信号,子宫周围见液暗区,内见点状回声滚动,左右髂窝及肝肾及脾肾见游离性液暗区。
3 讨论
3.1 超声诊断机理
剖宫产子宫切口由胶原纤维束碎片和纤维蛋白束构成。周围纤维组织之间的声阻抗异常,导致超声在传播过程中出现反射及散射,形成超声回波[2]。当子宫切口出现血肿、炎性感染与伤口出血,且在炎症消退期间肌细胞存在其他充填物时,声像图会出现强弱不均的实性回声;而出现炎性反应或有子宫积液,声像图出现低或无回声[3]。
3.2 造成切口愈合不良的因素
子宫切口愈合指体液渗出后,形成瘢痕组织,进而肌细胞再生,愈合时间在21天左右。如高龄产妇,或术前患有糖尿病及严重贫血、腹壁脂肪层厚、孕期生殖道感染、疤痕子宫等,术后会增加切口感染的几率[4]。手术方式、机体抵抗力及伤口感染等原因,均会造成瘢痕发生缺陷,严重者伤口甚至会破裂。子宫切口积液未得到有效排出,容易发生的血液循环失常、水肿、炎性感染,也会造成切口组织细胞坏死,导致切口破裂,进而出现阴道出血。
3.3 超声引导穿刺
穿刺治疗可直观了解抽吸物性质,有利于引流、注药,改善局部血液循环,可抑制炎症反应,促进切口愈合。在早期子宫切口发生局部炎症时,进行超声穿刺抽吸积液可改善局部循环,破坏细菌繁殖的条件。超声穿刺适用于子宫切口低或无回声区直径≥3cm者,肿块大小、部位适合,紧贴腹壁,未被其他器官包裹是经腹穿刺的前提[5]。穿刺时要严格无菌操作,固定针头,避开膀胱及邻近脏器,避免引发并发症。
本组30例患者在检查前均出现发热、腹部疼痛、阴道出血与切口异常等特征。超声诊断后,患者接受促宫缩、抗生素治疗,患者切口处不规则低回声或无回声区缩小消失,切口处肌层回声逐渐均匀,避免了术后晚期因切口愈合不良导致再次手术的危险。
剖宫产术是指妊娠末期,经腹腔切开子宫、膀胱反折腹膜,推开膀胱,切开子宫下段娩出胎儿及其附属物的手术,是提高难产或患有严重合并症产妇及胎儿生产几率的重要手术方式。随着医疗技术水平的提升,剖宫产术发生率呈逐年上升的趋势,但剖宫产术创口较大,术后容易出现感染、失血量过多、子宫复旧不良等不良反应,超声检查利用一种高频声波进行检查,且具有操作简单、直观、费用少、精准率高、可短时间重复使用等优势,有利于患者选择适当的治疗方法与预防剖宫产术后严重不良反应发生,是及早诊断剖宫产术后子宫切口愈合不良的首选方法,具有重要的临床价值。

