普通型新型冠状病毒肺炎患者出院后胸部 CT 影像的短期变化分析
李 阳 戴婷婷 罗 敏 岑秀雅 林一锱 任 淮 何 迪 林 都 高源统
新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)发病期间的影像表现已经有了较多的报道[1-4],但COVID-19 患者临床治愈出院后肺部病灶的动态变化需要进一步的观察。笔者随访了61 例在我院诊治的普通型COVID-19 患者出院时和出院后第2 周的胸部CT 影像,探讨其肺部病灶的影像学变化特点。
方 法
1.临床资料
收集我院2020 年1 月23 日至3 月1 日期间,经临床诊治出院的普通型COVID-19 患者61 例。其中男25 例,女36 例;年龄14 ~72 岁,平均年龄46岁。所有入选患者的确诊和出院标准均符合国家卫生健康委员会发布的《新型冠状病毒感染的肺炎诊疗方案(试行第五版)》[5]要求,并在出院时胸部CT 检查肺部有残留病灶。本组61 例患者住院期间行胸部CT 检查223 人次,检查间隔时间2 ~8 天,出院后12 ~14 天行首次胸部CT 随访。
2.CT 检查方法
胸部CT 检查采用西门子SOMATOM Perspective 16 排螺旋CT 机、中国联影UCT550 螺旋CT 机及GE BrightSpeed 16 排螺旋CT 机。扫描参数:管电压110kV 或100kV,自动管电流调制技术,层厚1 ~1.5mm,层间距1 ~5mm。HRCT 图像采用骨算法重建。肺窗设置窗位-600HU 或-450HU,窗宽1200HU 或1500HU;纵隔窗设置窗位50HU 或40HU,窗宽350HU 或400HU。患者采取仰卧位,扫描范围从胸廓入口处至双肋弓连线水平下缘。
3.图像分析
由3 名影像科副主任及以上职称的医师共同阅片探讨得出意见,分析并记录病灶位置、分布、形态、密度及其他征象。主要胸部病变包括:①磨玻璃影,根据范围可分为:局灶性磨玻璃影,表现为分布≤2个肺段的斑片状影;多肺段肺叶磨玻璃影,表现为分布>2 个肺段的斑片状影;两肺弥漫磨玻璃影,为两肺广泛大片分布的磨玻璃影。②实变影。③小叶间隔增厚。④小叶内间质增厚。⑤胸膜下弧线影。⑥不规则索条影。⑦牵拉性支气管扩张。⑧胸腔积液。患者随访时病灶的动态变化分为完全吸收、明显吸收(病灶吸收面积≥50%)、部分吸收(病灶吸收面积<50%)、无变化。
4. 统计学处理方法
应用SPSS 23.0 软件进行统计学分析。组间比较采用χ2检验。P<0.05 为差异具有统计学意义。
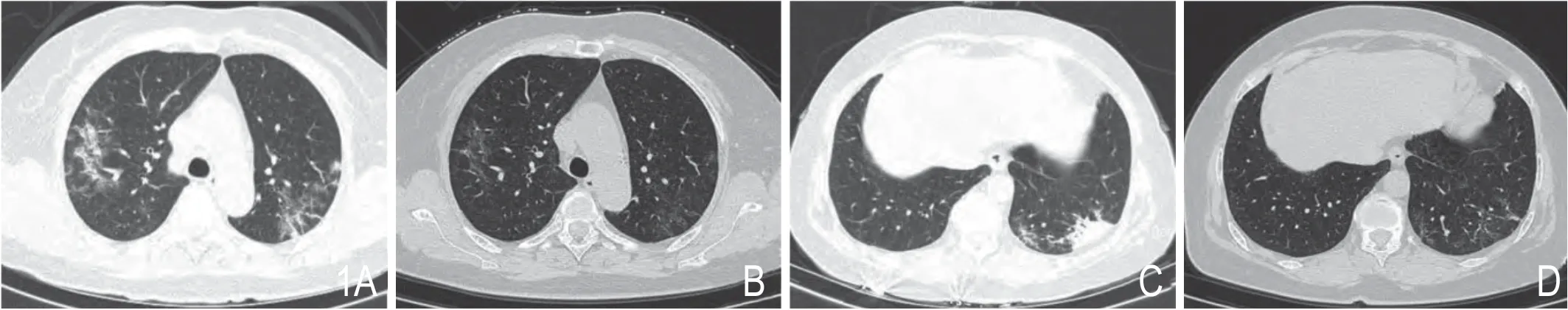
图1 女性 68 岁。A.出院时两肺上叶外周斑片状磨玻璃影,边界不清,伴随小叶间隔增厚及少许索条影;B.15天后首次 CT 复查,两肺上叶磨玻璃影明显吸收,残留少许淡薄磨玻璃影;C.出院时左肺下叶胸膜下片状实变影,边界清楚;D.CT 复查,实变影完全吸收,周边残留少许索条影。
结 果
出院时胸部CT 表现: 61 例患者出院时胸部CT 显示肺内均有残留病灶,通常为多种病灶混合存在。两肺下叶分布较多,其次为两肺上叶,右肺中叶出现病灶较少,且病灶多位于胸膜下或沿着支气管血管束分布。具体表现为磨玻璃影59 例(59/61,96.72%),其中局灶性磨玻璃影10 例(10/59,16.94%),多肺段多肺叶磨玻璃影20 例(20/59,33.90%),两肺弥漫性磨玻璃影29 例(29/59,49.15%);实变影12 例(12/61,19.67%),10 例发生在磨玻璃影内部,2 例为单纯实变影;小叶内间质和(或)小叶间隔增厚39 例(39/61,63.93%),多伴随磨玻璃影发生,典型者呈铺路石征;胸膜下弧线影15 例(15/61,24.59%);不规则索条影23 例(23/61,37.70%),多发生于磨玻璃影或实变影的边缘,粗细不均,走行僵硬;牵拉性支气管扩张3 例(3/61,4.91%),伴支气管壁增厚;少量胸腔积液9 例(9/61,14.75%)。
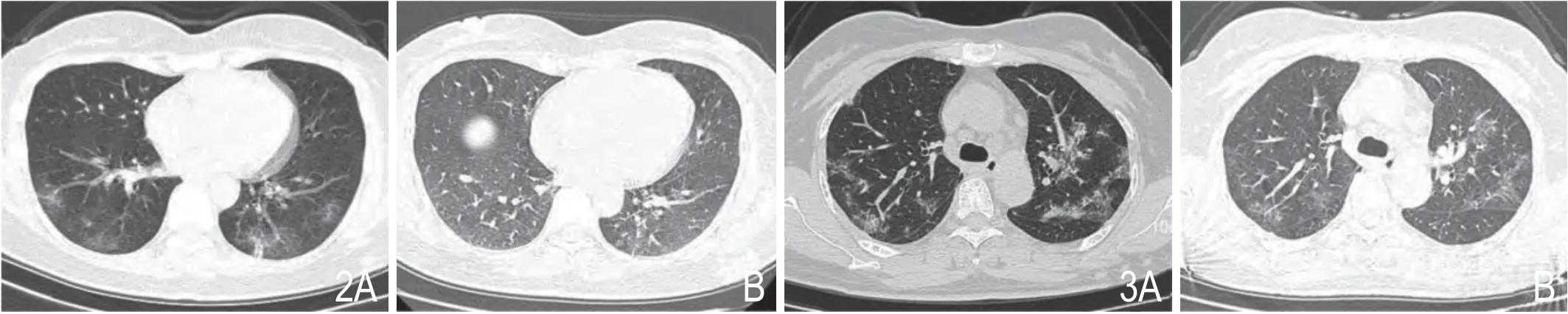
图2 女性,48 岁。A.出院时两肺下叶胸膜下多发磨玻璃影;B.14 天后两肺下叶磨玻璃影完全吸收。图3 女性,68 岁。A.出院时两肺上叶磨玻璃影伴小叶内间质、小叶间隔增厚呈铺路石征;B.14 天后磨玻璃影明显吸收,范围缩小、密度减低,小叶间质增厚征象部分尚存。
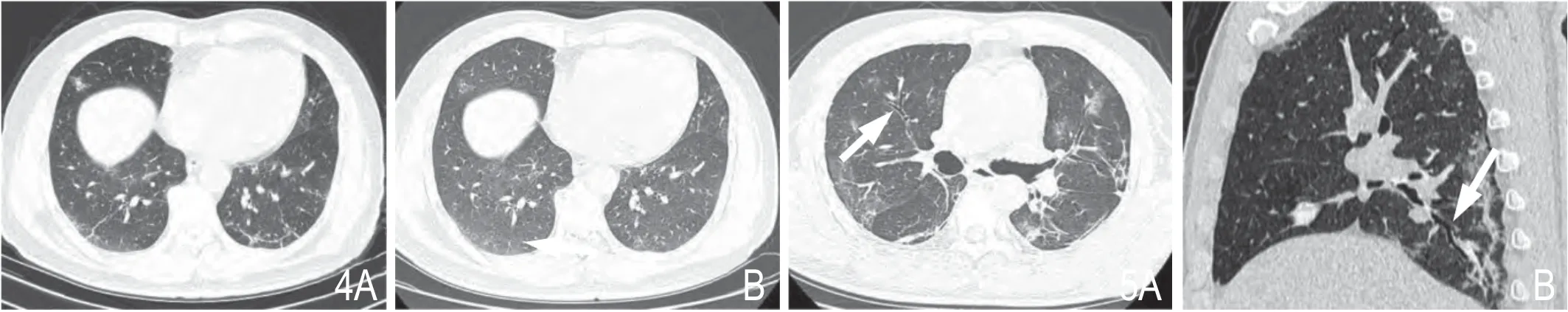
图4 男性,58 岁。A.出院时左肺下叶胸膜下见弧线影,边界清楚;B.12 天后胸膜下弧线影完全吸收。图5 男性,48 岁。A、B.出院后14 天CT 复查,两肺多处支气管壁增厚,支气管腔扩张(白箭头),周围见较多残留索条影及胸膜下弧线影。

表1 61 例COVID-19 患者出院时和首次随访CT 征象发生率比较
出院后首次随访胸部CT 表现: 61 例患者肺内残留病变均有不同程度吸收。表1 描述出院时和首次随访CT 的各病变发生率比较。主要病变59 例磨玻璃影中仍有43 例残留,其中局灶性磨玻璃影4例、多肺段多肺叶磨玻璃影14 例、两肺弥漫性磨玻璃影25 例。除牵拉性支气管扩张外,其余伴随病变的发生率均有所下降,其中小叶间质增厚(25/61,40.98%)和胸腔积液(2/61,3.27%)的发生率差异具有统计学意义,P<0.05。表2 对各种病变不同程度的吸收情况进行了更加详细的分类和描述。59 例磨玻璃影完全吸收16 例(16/59,27.12%)(图2A、B),明显吸收32 例(32/59,54.24%)(图1A、B),部分吸收11 例。12 例实变影完全吸收4 例(图1C、D),明显吸收7 例。 肺间质病变包括小叶间质增厚39 例(图3A、B)、胸膜下弧线影15 例(图4A、B)、不规则条索影23 例,完全吸收或明显吸收约67.53%。残留牵拉性支气管3 例(图5A、B),无明显变化。
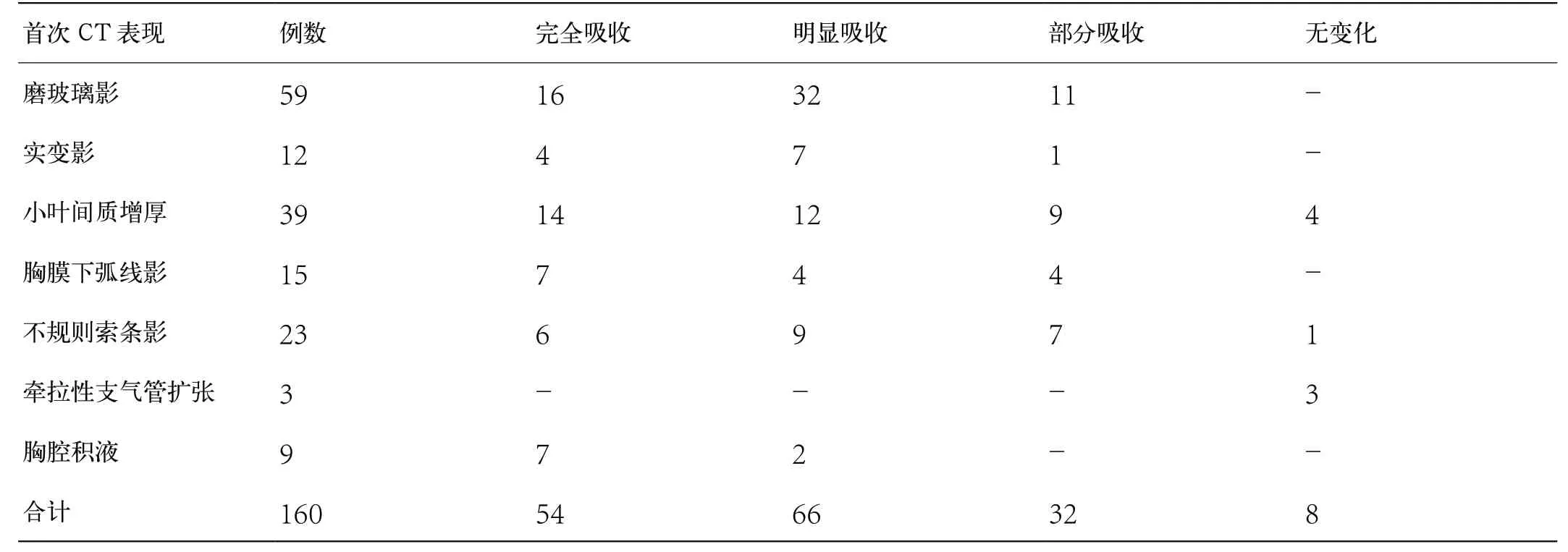
表2 61 例COVID-19 患者出院后肺部病灶变化情况
讨 论
目前认为,COVID-19 患者发病期间胸部影像学表现可分为早期、进展期、重症期、恢复期。随着治愈出院患者的增多,由于影像学表现的滞后性,多数患者在出院时肺部仍残留各种病灶。残留病灶的动态变化和转归是临床及影像学十分关注的问题。
COVID-19 患者发病早期的CT 影像主要表现为散在分布于两肺的斑片状磨玻璃影,以胸膜下肺外周为主[6-7],可能与病毒入侵人体后,易附着于下呼吸道上皮细胞有关[8]。病程中病灶的演变与多种因素相关,经治疗后多数病灶可逐渐吸收。本组61 例COVID-19 患者中有59 例出院肺部CT 可见残留磨玻璃影(59/61,96.72%),以弥漫大片分布(29/59,49.15%)及多肺段肺叶(20/59,33.90%)分布为主。磨玻璃影是一种非特异性征象,见于肺实质、肺间质及肺通气-血流障碍等各种疾病[9]。磨玻璃影的病理基础较为复杂。根据[10]一例COVID-19 死者的穿刺材料的病理发现,COVID-19 的病理特征与严重急性呼吸综合征(severe acute respiratory syndrome,SARS) 和中东呼吸综合 征(Middle Eastern respiratory syndrome,MERS)相似,组织学显示两肺弥漫性肺泡损伤伴细胞纤维黏液样渗出物,右肺有明显的肺细胞脱落和透明膜形成,左肺组织表现为肺水肿伴透明膜形成。Johkoh 等[11]认为,急性间质肺炎的急性渗出阶段,磨玻璃影反映肺泡间隔水肿及沿肺泡壁透明膜的形成;而增殖和纤维化阶段,磨玻璃影是肺泡及间质内组织的增生、纤维化形成。本组病例的磨玻璃影在首次随访的CT 上均有不同程度的吸收,大部分呈完全吸收或明显吸收(48/59,81.35%),表现为病灶的范围缩小,密度减低,甚至完全消失。但随访中也发现部分患者(11/59,18.64%)磨玻璃影的吸收比较缓慢,在实变、间质阴影消失后,肺内仍存在淡薄磨玻璃影。笔者推测在COVID-19 的病程后期,磨玻璃影的病理基础与肺泡渗出、水肿、透明膜形成及细胞、间质的增生等多种因素有关,致使磨玻璃影的吸收时间存在较大的差异。本组磨玻璃影中未发现牵拉性支气管扩张,提示大部分磨玻璃影还未到纤维化阶段。这些残留的磨玻璃影在后续随访中能否完全吸收,有待进一步的观察。
本组患者在出院CT 中出现肺内实变影12 例(12/61,19.67%),出现比例明显低于磨玻璃影,且病灶的分布范围、大小均小于磨玻璃影,多数表现为磨玻璃影内部的片状实变影,少数表现为单纯片状实变影。可能与本组病例均为普通型COVID-19有关。在出院后首次随访CT 中,有4 例(4/12,33.33%)实变影吸收消失,7 例(7/12,58.33%)明显吸收,仅1 例吸收较缓慢,3 例在吸收后残留条索影、牵拉性支气管扩张。实变影较快、较彻底的吸收演变过程,提示其病理基础以渗出性改变为主。
肺间质受累是病毒性肺炎的主要病理改变之一[12]。肺间质包括小叶内间质、支气管血管周围间质、小叶中心间质、胸膜下间质和小叶间隔。在HRCT上仅增厚的肺间质可以辨认。COVID-19 患者肺间质受累可表现为小叶内间质和小叶间隔增厚、胸膜下弧线影、不规则索条影,通常伴随肺内磨玻璃影发生。有学者提出小叶内间质和小叶间隔增厚、胸膜下弧线影是可逆性征象[13]。液体、纤维组织或细胞浸润均可致肺间质增厚。小叶内间质及小叶间隔增厚提示病变累及肺泡壁的间质,但不等同于纤维化,也可以是由炎症或水肿所致,因为病变初期即可见到此征象,病情好转,可以完全消失[14]。
本组病例在出院CT 中的肺间质改变表现为出现小叶间质增厚39 例(39/61,63.93%),胸膜下弧线影15 例(15/61,24.59%),不规则索条影23 例(23/61,37.70%)。两周后的CT 随访中,35.06%的病灶完全吸收,58.44%的病灶呈明显吸收或部分吸收。仅有6.49%病灶吸收不明显,但边缘趋于清晰,这些病灶是否会长期存在,需要后续的观察。故笔者认为COVID-19 的肺间质病变以间质水肿、增生为主,符合我们观察到的上述征象的可逆性变化。肺间质纤维化时,过量的纤维结缔组织积聚导致肺泡壁增厚,影响气体通过肺泡毛细血管膜进行交换,造成氧气摄取量下降,此外肺间质纤维化还会导致肺组织僵硬或依从性降低,造成限制性通气功能障碍。因此COVID-19 患者肺间质纤维化的发生率是我们关注的问题。研究认为,牵拉性支气管扩张和蜂窝影是肺组织发生纤维化的间接征象[11],此外网格影的长期存在需要考虑纤维化的可能性。本组病例在随访CT中发现牵拉性支气管扩张3 例,未发现典型的蜂窝影。此外部分残留的网格影是否会长期存在,需要进一步的随访观察。因此,可以认为本组普通型COVID-19患者的肺间质结构没有遭到明显的破坏,纤维化的发生率不高。刘茜等[15]在首份COVID-19 逝者尸解报告中指出,COVID-19 肺部纤维化及实变没有SARS导致的病变严重,而渗出性反应较SARS 明显。这与笔者在本组病例中观察到的征象一致。
本组病例有9 例出现少量胸腔积液,在随访CT中7 例完全吸收,2 例明显吸收,提示胸腔病变并非浆液性炎症为主[15],不排除病毒继发非心源性肺水肿。
本次研究表明,普通型COVID-19 患者出院后肺内残留病灶在短期随访中均有明显改善、吸收,高分辨率CT 能对此作出客观、准确的评价。不足之处在于本研究未包括临床重型患者,同时随访的时间比较短。后续将对患者进行更长时间跨度的随访研究。

