新生儿高胆红素血症患儿围生期危险因素分析
杜英,赵志虹,星晓黎
青海省西宁市第一人民医院产科,青海西宁 810000
有关研究资料显示[1],高胆红素血症占新生儿住院总人数的19%~39%。 高胆红素血症发生的影响因素表较多, 血液中的胆红素水平上升会导致患儿机体功能受到损害。 早期由于摄取胆红素的功能不高且生成的胆红素过多,所以会导致肠肝循环障碍,继而诱发高胆红素血症[2]。 如果未及时治疗高胆红素血症将会发生黄疸或其他疾病,严重情况下威胁到患儿的生命安全。 为了降低高胆红素血症发生率, 必须加强对其危险因素分析,从而加强预防。 黄疸是新生儿最为常见的现象,一般而言, 生理性黄疸经过蓝光治疗后便能够达到理想效果。 早期诊断高胆红素血症缺乏依据,一旦发生高胆红素血症将会给患儿带来不同程度的后遗症。 基于此, 找出发病原因以及提出相关干预措施具有重要意义。该文方便选取该科室在2017 年2 月—2019 年2 月发生的87 例高胆红素血症患儿,分析新生儿高胆红素血症患儿围生期的危险因素。 现报道如下。
1 资料与方法
1.1 一般资料
方便选取的87 例高胆红素血症患儿中有43 例男患儿、44 例女患儿;60 例足月儿、27 例早产儿; 平均胎龄为(37.7±2.6)周;平均出生年龄为(5.2±1.1)d。 纳入标准:①均在患儿家属知情下参与;②经过该院医学伦理委员会通过。 排除标准:①中途退出该次研究者;②临床资料不完整者。
1.2 方法
抽取87 例高胆红素血症患儿的股静脉血,检测胆红素水平(采用全自动生化分析仪加以检测,采取胆红素氧化酶法),分析患儿的血气指标、影像学检查结果、生化指标以及临床表现, 详细记录患儿的围生期信息(如有无脐带绕颈、喂养方式、妊娠合并症、单胎、多胎、产前是否使用催产素、妊娠期并发症、出生体重、性别、Apgar 评分等)。
1.3 诊断标准
高胆红素血症患儿诊断标准:足月儿大于12.9 mg/dL(220.6 μmol/L)、早产儿大于15 mg/dL(256.5 μmol/L)。
1.4 统计方法
该研究数据均应用SPSS 22.0 统计学软件分析,计量资料用()表示,组间比较用t 检验;计数资料采用[n(%)]表示,组间比较用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 不同性别以及不同胎龄新生儿的胆红素水平比较
43 例男患儿胆红素水平为(311.2±30.2)μmol/L,44例女患儿胆红素水平为(318.5±27.8)μmol/L,不同性别新生儿的胆红素水平比较差异无统计学意义(t=1.173,P>0.05);60 例足月儿胆红素水平为(286.3±20.8)μmol/L、27 例早产儿胆红素水平为(355.9±33.4)μmol/L,早产儿胆红素水平显著高于足月儿, 差异有统计学意义 (t=11.860,P<0.05)。
2.2 单变量分析高胆红素血症的危险因素
单变量分析高胆红素血症的危险因素有: ①早产儿;②新生儿窒息;③胎膜早破;④宫内窘迫;⑤妊娠合并症;⑥胎粪排出时间超过24 h;⑦开奶时间超过24 h;⑧使用催产素;⑨Apgar 评分小于7 分;⑩围生期存在并发症等(P<0.05),见表1。
2.3 Logistic 多元回归分析新生儿高胆红素血症患儿的围生期独立危险因素
Logistic 多元回归分析新生儿高胆红素血症患儿的围生期独立危险因素有:①胎龄;②催产素;③胎粪排出时间;④Apgar 评分;⑤妊娠合并症;⑥开奶时间;⑦围生期并发症;⑧宫内窘迫;⑨胎膜早破(P<0.05),见表2。
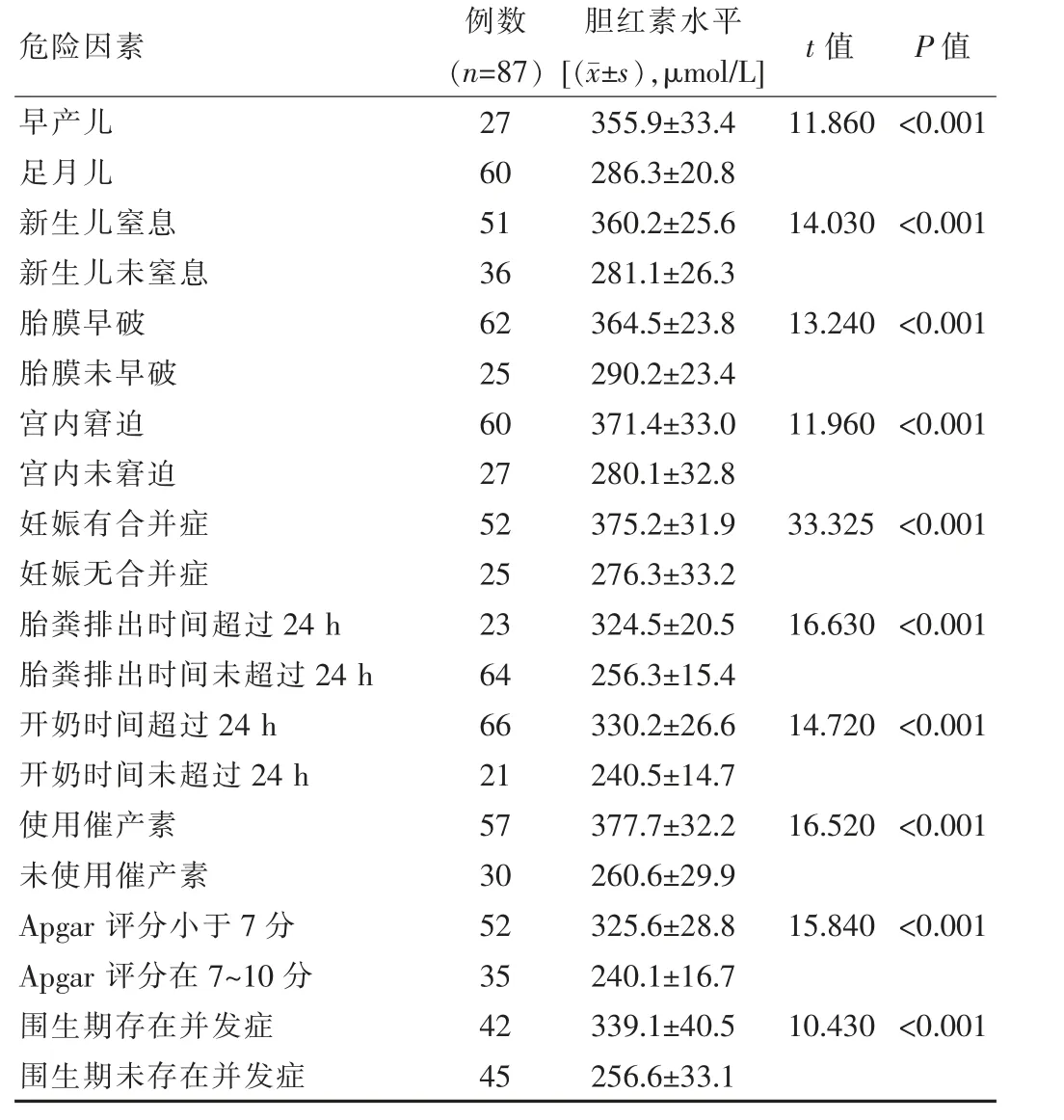
表1 单变量分析高胆红素血症的危险因素
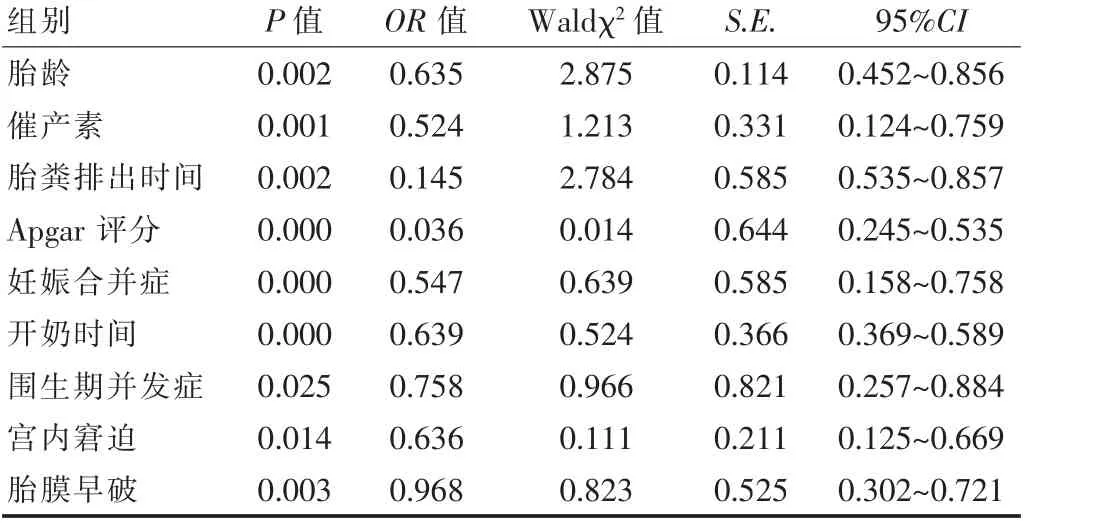
表2 Logistic 多元回归分析新生儿高胆红素血症患儿的围生期独立危险因素
3 讨论
新生儿高胆红素血症既可以表现为是一种正常的生理现象,也可以是多种疾病的表现,如果未及时发现且治疗,将会失去最佳治疗时机,从而发展为胆红素脑病[3]。 我国近年来有关研究资料分析,高胆红素血症在围生期影响因素中最为常见[4-6]。
该文研究结果显示,43 例男患儿胆红素水平为(311.2±30.2)μmol/L,44 例 女 患 儿 胆 红 素 水 平 为(318.5±27.8)μmol/L, 不同性别新生儿的胆红素水平比较差异无统计学意义 (P>0.05);60 例足月儿胆红素水平为 (286.3±20.8)μmol/L、27 例早产儿胆红素水平为(355.9±33.4)μmol/L,早产儿胆红素水平显著高于足月儿(P<0.05)。 单变量分析高胆红素血症的危险因素有:①早产儿;②新生儿窒息;③胎膜早破;④宫内窘迫;⑤妊娠合并症;⑥胎粪排出时间超过24 h;⑦开奶时间超过24 h;⑧使用催产素;⑨Apgar 评分小于7 分;⑩围生期存在并发症等(P<0.05)。 据孙小凡等[6]学者在相关文献中指出,高胆红素血症发生的危险因素有:早产儿、胎膜早破、围生期存在并发症、胎粪排出时间超过24 h、开奶时间超过24 h 等, 早产儿平均胆红素水平为(355.9±33.4)μmol/L、足月儿为(286.3±20.8)μmol/L、新生儿窒息为 (360.2±25.6)μmol/L、 新生儿未窒息为(281.1±26.3)μmol/L,早产儿胆红素水平显著高于足月儿(P<0.05),新生儿窒息儿胆红素水平显著高于新生儿未窒息(P<0.05)。据王晴晴等[4]学者在相关文献中指出,早产儿平均胆红素水平为(360.1±32.9)μmol/L、 足月儿为 (280.5±22.2)μmol/L、 新生儿窒息为 (363.3±24.7)μmol/L、新生儿未窒息为(280.0±26.6)μmol/L,与该文研究结果保持高度一致。
早产儿胆红素水平比较高, 究其原因在于早产儿的肝脏功能发育不够完善且摄入能量不够充足; 除此之外,早产儿体内肝酶活性比较低,所以对胆红素的结合与摄取能力下降, 胆红素代谢不够完全导致高胆红素血症发生。 有资料认为[7],早产儿是导致新生儿高胆红素血症发生的重要影响因素。 早产儿由于胆红素代谢不完全, 所以生理性黄疸持续时间比较久且病情比较重,往往会并发胆红素脑病。 对于早产儿高胆红素血症需加强重视,尽早进行干预[8]。
新生儿在围生期合并窒息或宫内窘迫等会加速耗氧,加重缺氧症状,导致细胞组织缺氧,促使肝脏对胆红素的结合能力下降, 从而显著增加高胆红素血症发生率。
Apgar 评分是评估新生儿出生后的缺氧状况,如果缺氧严重,Apgar 评分将越低,Apgar 评分与高胆红素血症的发生呈正相关(即Apgar 评分越低,高胆红素血症发生率越高)。 肝脏合成蛋白质功能不足会发生蛋白血症。 除此之外,无法经口喂养,会显著影响到胆红素转运量。 早产儿由于喂养不够及时,所以无法及时建立肠道菌群, 因此导致肠道内的葡萄糖醛酸苷酶被水解成胆红素,如果患儿同时存在缺氧状况,将使得红细胞数量显著上升,提高胆红素水平。 催产素的使用虽然具有一定程度的抗利尿效果, 但是会经过胎盘进入到胎血之中,继而导致胎儿出现低钠血症,胆红素水平显著上升,形成溶血。 围生期窒息缺氧会导致以下几种情况发生:①血流再灌注;②低体温;③低血糖;④代谢紊乱;⑤酸中毒等。 上述情况的存在会显著影响肝脏对胆红素的结合,降低血清蛋白与胆红素的结合力,对胆红素的生理功能产生一定程度的负面影响。 有关研究资料显示[9],母乳缺乏以及体质量丢失与新生儿高胆红素血症的发生有一定相关性。 妊娠期合并症产妇由于出现相关妊娠疾病,所以会显著加大剖宫产率,从而加大宫内窘迫发生率, 最终提高新生儿高胆红素血症的发生率。 针对新生儿高胆红素血症的发生因素,应加强综合治疗,继而有效减少新生儿高胆红素血症发生率,提高预后效果。
综上所述,新生儿高胆红素血症的发生与早产儿、新生儿窒息等因素密切相关。

