女性气虚型功能性出口梗阻型便秘的测压特点分析
崔迪生 武延丽 张睿 张琪 倪敏
功能性便秘(functional constipation,FC)属于功能性肠病的一种,根据结肠动力学特点可以分为慢传输型便秘(slow transit constipation,STC)、功能性出口梗阻型便秘(outlet obstruction constipation,OOC)、混合型便秘(mixed constipation,MC)三种。其中女性患者尤为多见,研究认为这与女性盆底的解剖特点、女性激素水平及妊娠分娩的生理特性相关[1]。这严重影响患者的生活质量,给患者带来极大的痛苦。本文对53例FC的女性患者及健康志愿者进行肛门直肠动力学、直肠感知功能比较、分析,了解女性OOC患者肛门直肠动力及直肠感知功能的特点,以求能为女性OOC的临床诊治提供依据。
资料与方法
一、一般资料
选取2018年1月至2018年12月期间就诊于南京市中医院便秘平台,符合罗马Ⅳ诊断标准[2]的女性OOC患者53例,作为OOC组。选取同期的60例22岁以上的女性健康体检者视为对照组,通过肛肠科医生问诊确诊,排除存在其他消化系统疾病症状的患者以及胃肠道器质性病变及其他系统疾病者。
诊断及纳入标准:(1)必须符合罗马Ⅳ慢性功能性便秘的诊断标准[3];(2)年龄在22~74岁者;(3)知情同意并参加本临床观察者;(4)气虚证:气短声低,少气懒言,精神疲惫,体倦乏力,脉虚,舌淡嫩,或有头晕目眩,自汗,动则诸症加重。
排除标准:(1)非功能性出口梗阻型便秘,如慢传输型便秘或混合型便秘;(2)其他疾病以及药物等导致的便秘;(3)患有肛门狭窄、肛裂、肛门失禁、完全性直肠脱垂、溃疡性结肠炎、肠道肿瘤、先天性巨结肠等其他肠道疾病;(4)患有严重心、脑、肝、肾等重要器官疾病及糖尿病;(5)妊娠或哺乳期妇女。
二、研究方法
检测方法:(1)肛门直肠压力测定:检测前l天嘱患者正常饮食,检查当日正常排便,开塞露排空粪便。如排便困难,可于检查前3 h以上灌肠排便。选用荷兰MMS公司的8通道肛管直肠压力监测仪;(2)入选患者行肛门直肠测压及排粪造影检查。
主要测量指标及计算方法[4]:(1)肛管静息压(resting pressure)为安静状态下肛缘上1 cm~2 cm的肛管最大压平均值,参考值为50 mmHg~70 mmHg,平均(59.76±5.97)mmHg(1 mmHg=0.133 kPa);(2)肛管最大收缩压(maximum squeeze pressure,MSP)指用力收缩10 s时测得的最大肛管压,参考值为(147.38±14.22)mmHg;(3)直肠排便压(propulsive force,PF)是指当测压导管位于直肠,用力排便时的腔内压,正常值为≥45 mmHg;(4)模拟排便弛缓反射指模拟排便时直肠压与肛管压的梯度变化;(5)直肠感觉功能(rectal sensitivity,RS)是直肠对不同程度充盈的感觉,初始阈值参考值为(21.76±6.89)mL,排便阈值参考值为(64.94±1.13)mL;最大耐受量参考值为(186.40±52.45)mL。
表1 OOC患者动力参数分布(±s,mmHg)

表1 OOC患者动力参数分布(±s,mmHg)
动力参数静息压 最大收缩压 直肠排便压 括约肌长度(cm)女性健康组(n=60) 59.76±5.97 147.38±14.22 68.62±11.76 3.34±0.12女性OOC组(n=53) 72.89±18.59 115.27±25.30 53.91±17.97 3.65±0.46 t值 4.985 7.555 4.297 4.825 P值 <0.01 <0.01 <0.01 <0.01组别
三、统计学分析方法
借助SPSS 23.0统计软件进行相关的统计学分析,计量资料采用(±s)表示,采用t检验;计数资料以率描述,当P<0.05时表示差异有统计学意义。
结 果
一、一般资料
OOC组共纳入患者53例,全部为女性患者,年龄16~74岁,平均(48.54±12.62)岁;病程(8.96±6.44)年;健康组60例,年龄20~75岁,平均(48.75±11.91)岁。两组年龄比较差异无统计学意义(t=0.234,P>0.05),具有可比性。OOC组中40岁以上患者占74%。53例患者均行排粪造影检查,其中39例(74%)直肠前突,18例(34%)内套叠,5例(9%)有肠疝形成,29例(55%)有会阴下降情况。
二、不同合并症的女性OOC患者直肠肛门测压结果比较
1. OOC患者动力参数分布:53例患者的平均肛管静息压高于健康志愿者(t=4.985,P<0.01),平均最大收缩压低于健康志愿者(t=7.555,P<0.01),所有患者的平均直肠排便压也低于健康志愿者(t=4.297,P<0.01)。OOC患者较女性健康者的肛门括约肌长度增长,比较差异有统计学意义(t=4.825,P<0.01)。见表1。
2. 各型便秘患者测压参数分布:不同合并症女性OOC患者肛管静息压与健康志愿者相比差异均有统计学意义(t前突=5.257,t会阴下降=6.091,t内套叠=4.23;P<0.05),肠疝患者与健康志愿者之间差异均无统计学意义(P>0.05)。总体平均最大收缩压低于健康志愿者,各型患者与健康志愿者差异均有统计学意义(t前突=6.277,t会阴下降=5.306,t内套叠=3.293;P<0.05),肠疝患者与健康志愿者差异无统计学意义(P>0.05)。直肠排便压中,各型患者均表现排便压较低,但仅直肠前突及会阴下降与健康者相比差异有统计学意义(t前突=3.313,t会阴下降=4.637,P均<0.05)。53例FC女性患者中,25例弛缓反射异常(47%),29例患者抑制反射异常(55%)。见表2。
三、OOC患者感觉功能
1. OOC患者感觉功能:患者排便阈值及平均排便阈值均高于健康志愿者,差异均有统计学意义(t=3.06,P<0.05)。虽然53例患者的平均初始阈值高于健康志愿者,但差异无统计学意义(P>0.05)。最大耐受量与健康志愿者相比,差异也不具有统计学意义(P>0.05)。见表3。
表2 各型便秘患者测压参数与健康志愿者比较(±s,mmHg)
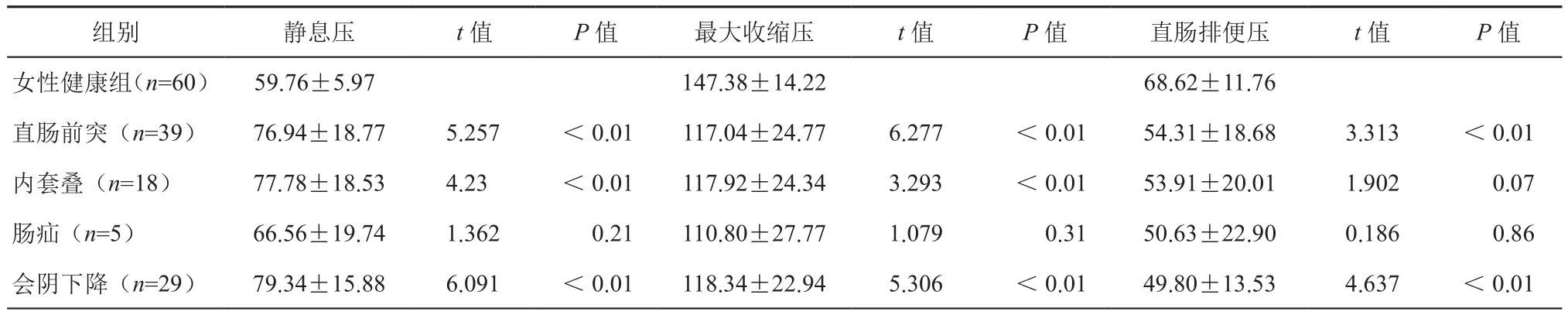
表2 各型便秘患者测压参数与健康志愿者比较(±s,mmHg)
组别 静息压 t值 P值 最大收缩压 t值 P值 直肠排便压 t值 P值女性健康组(n=60) 59.76±5.97 147.38±14.22 68.62±11.76直肠前突(n=39) 76.94±18.77 5.257 <0.01 117.04±24.77 6.277 <0.01 54.31±18.68 3.313 <0.01内套叠(n=18) 77.78±18.53 4.23 <0.01 117.92±24.34 3.293 <0.01 53.91±20.01 1.902 0.07肠疝(n=5) 66.56±19.74 1.362 0.21 110.80±27.77 1.079 0.31 50.63±22.90 0.186 0.86会阴下降(n=29) 79.34±15.88 6.091 <0.01 118.34±22.94 5.306 <0.01 49.80±13.53 4.637 <0.01
表3 感觉参数(±s,mL)
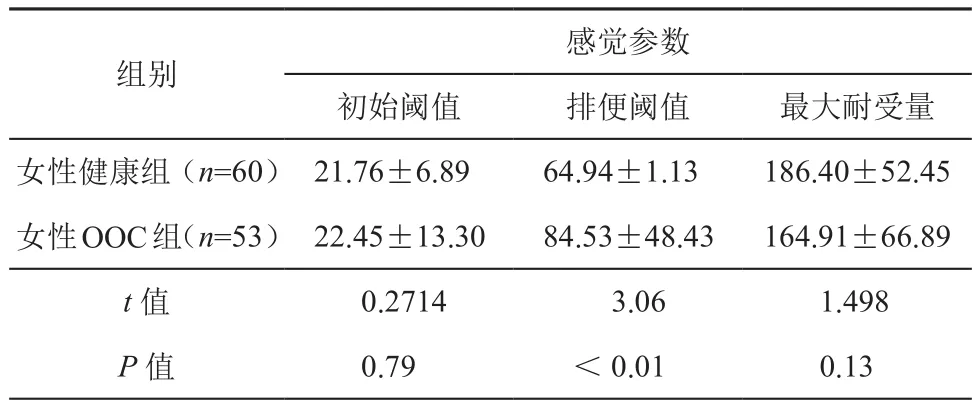
表3 感觉参数(±s,mL)
感觉参数初始阈值 排便阈值 最大耐受量女性健康组(n=60) 21.76±6.89 64.94±1.13 186.40±52.45女性OOC组(n=53) 22.45±13.30 84.53±48.43 164.91±66.89 t值 0.2714 3.06 1.498 P值 0.79 <0.01 0.13组别
2.各型感觉功能:4种合并症便秘患者的初始阈值与正常参考值相差不大,差异均无统计学意义(均P>0.05)。合并会阴下降与直肠前突的OOC患者排便阈值均高于正常参考值,差异均有统计学意义(t'会阴下降=2.322,t'直肠前突=3.157;P<0.05);合并内套叠及肠疝的OOC患者虽然排便阈值高于健康女性,但差异无统计学意义(P>0.05)。各合并症患者的最大耐受量与正常参考值相比,差异均无统计学意义(均P>0.05),见表4。
讨 论
随着饮食结构的改变及精神、心理和社会因素的影响,便秘在我国有着较高的患病率。据报道普通人群中其患病率高达6%~17%,女性患者由于自身解剖、生理特点,便秘发生率较男性明显增高[3]。从中医角度分析,便秘可以说与脾、肾、肝各脏腑皆相关。而女性慢性便秘患者中以虚证为多见,认为功能性便秘的发生是由于脾肾功能衰弱,气阴不足,气虚大肠传导失调,阴虚则肠失滋润,大肠不能正常传送糟粕,形成腑气不通,发为便秘[5]。气虚无力固摄,长此以往易导致直肠前突、会阴下降、内套叠及肠疝的并发症的发生。这与本研究结果一致。同时便秘与年龄呈密切相关,年高体衰、禀赋不足,腑气被遏,大肠传导功能失常,便秘发生率更高。本研究也发现功能性便秘患者年龄多集中在40岁以上[9]。
本研究53例患者中,直肠前突及会阴下降患者较多见,这也与女性解剖及生理特点明显相关,并且都表现高肛管静息压,说明OOC患者即使合并排粪造影的异常,直肠也是具有足够推动力的[2]。最大收缩压反映肛门外括约肌及盆底肌的收缩功能,肛门外括约肌及盆底肌是维持肛门自制的关键因素。本研究中OOC患者的最大收缩压较对照组都明显降低(P<0.05),提示OOC患者肛门外括约肌及盆底肌的收缩功能减弱。上述肌群紧张性降低,肛门外括约肌及盆底肌功能异常可能参与功能性便秘的发生机制。OOC组较对照组模拟排便时直肠排便压下降,说明肛管松弛率不够,亦提示了OOC患者用力排便时存在肛门外括约肌、盆底肌协调障碍,并进一步验证了排便时上述肌群松弛不良甚至出现反常收缩可能与功能性便秘的发生相关,这与国内外其他研究结果一致[6-7]。此外,本研究25例弛缓反射异常(47%),29例患者抑制反射异常(55%)。
直肠感觉功能检测是评估直肠对内容物刺激反应水平的指标。直肠对充胀感觉的敏感程度过高或过低均与排便异常相关。直肠低敏常与功能性便秘及排便失禁相关,与前者关系更密切[8]。目前国内外研究对排粪造影异常患者直肠感觉功能化的结论不一。有研究认为直肠前突患者因盆底松弛下降导致阴部神经受到牵拉性损害,导致直肠感觉功能下降、直肠壁张力降低、直肠收缩反射迟钝,因此便意的产生和直肠反射性收缩也可能与此有关[10]。本研究中伴直肠前突患者排便阈值增高,且具有统计学差异(P<0.05),提示可能有容量感觉神经损害。
表4 各型与健康志愿者感觉参数比较(±s,mL)

表4 各型与健康志愿者感觉参数比较(±s,mL)
组别 初始阈值 t值 P值 排便阈值 t值 P值 最大耐受量 t值 P值女性健康组(n=60) 21.76±6.89 64.94±1.13 186.40±52.45直肠前突(n=39) 24.62±14.29 1.192 0.24 91.03±50.37 3.157 <0.05 178.46±68.60 0.363 0.72内套叠(n=18) 22.22±11.81 0.62 0.50 78.89±48.29 1.248 0.22 180.00±69.28 0.107 0.92肠疝(n=5) 20.00±10.95 0.343 0.74 100.00±62.29 1.199 0.26 206.00±87.77 0.234 0.82会阴下降(n=29) 24.83±17.38 1.18 0.24 85.86±47.38 2.322 <0.05 178.28±66.80 0.156 0.88
综上所述,肛门直肠动力学异常及直肠感知功能障碍均参与OOC的发生机制。OOC动力特点与罗马Ⅳ中排便障碍型便秘一致,主要表现为高肛管静息压,低收缩压,以及直肠低敏感性,这说明肛门外括约肌及盆底肌的收缩及协调功能障碍、直肠敏感性下降及对容量刺激的反应较迟钝可能是造成功能性便秘的重要原因。

