区域折射型多焦点人工晶状体植入术后效果的研究
王李松,吴章友
(安徽省立医院,安徽 合肥230001)
随着白内障手术技术的发展和人工晶状体(intraocular lens IOL)功能的进步,越来越多学者已将该手术归于屈光手术[1]。同时,随着人们生活习惯的改变,白内障术后患者对近距离阅读的要求不断提高。研究显示,白内障摘出联合IOL 植入术后患者对中、近视力不甚满意,而IOL不具备调节能力是其主要原因[2]。本研究借助白内障超声乳化吸出联合区域折射型多焦点人工晶状体植入手术,探究该类型人工晶状体对于年龄相关性白内障患者术后视觉质量和患者满意度的影响,现报告如下。
1 资料与方法
1.1 一般资料
收集2019 年 6 月至 12 月于我院进行的 51 例(76眼)年龄相关性白内障手术,患者年龄 55-72岁,平均 (64.30±10.01) 岁。所有患者均除外葡萄膜炎、青光眼、翼状胬肉、斜视、眼底病变及全身疾病。所有患者术前均经角膜地形图测得角膜散光<0.75 D。植入区域折射型多焦点人工晶状体者为 A 组,25 例(37 眼),植入单焦点非球面人工晶状体者为 B 组,26例(39眼),两组在年龄、角膜散光、术前视力、平均眼球长度、全眼球面像差、预留屈光度方面差异均无统计学意义(表 1)。
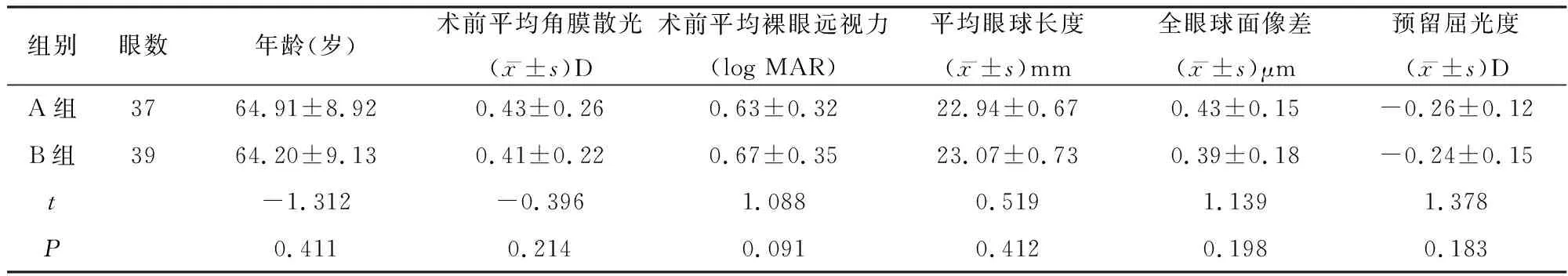
表1 两组患者术前情况
1.2 术前准备
所有患者入院后均完善血常规、生化、凝血象、免疫、心电图、胸片等全身检查,排除手术禁忌。眼部完善双眼视力,裂隙灯显微镜、眼底检查,眼部A、B超,双眼角膜地形图、角膜内皮镜,非接触眼压、imaster,itrace检查。所有入组患者均排除翼状胬肉、角膜病、青光眼、葡萄膜炎、眼底病等眼部其他疾病,并除外眼外伤、内眼手术史患者,除外高血压、糖尿病患者。所有入组患者散光均<0.75D。
所有患者手术前3天开始滴左氧氟沙星滴眼液1天4次。术前1 h、30 min分别使用复方托吡卡胺滴眼液滴术眼1次。术前15 min使用盐酸丙美卡因滴眼进行表面麻醉,每5 min 1次。
1.3 手术过程
所有入组患者手术方法均为白内障超声乳化吸除+人工晶状体囊袋内植入术,所有手术均由同一位技术娴熟的主任医师操作,使用同一台超声乳化仪,参数设置相同。所有患者术中、术后均未出现后囊破裂、角膜内皮失代偿、葡萄膜炎等并发症。
1.4 术后用药
所有患者术后第1天开始术眼予以妥布霉素地塞米松滴眼液 4次/天,每周减1次;普拉洛芬滴眼液4次/天,每周减1次;托吡卡胺滴眼液每晚1次,滴3天;玻璃酸钠滴眼液4次/天,每周减1次。
1.5 术后随访
术后随访6个月,术后1天、1周、1个月、3个月检查裸眼视力、行裂隙灯显微镜眼前段检查,直接眼底镜眼底检查。术后3个月进行UDVA、UIVA、UNVA、CDVA、CIVA、CNVA 、DCIVA、DCNVA,验光,波前像差检查。 术后6个月行满意度量表调查。
1.6 统计学分析
采用 SPSS 22.0 进行统计学分析,计量资料采用t检验,以P<0.05为差异有统计学意义。计量资料采用秩和检验,以P<0.05为差异有统计学意义。
2 结果
2.1 术后视力
术后3 个月,两组间UDVA、CDVA、CIVA、CNVA均无统计学意义(P>0.05),两组间UIVA、UNVA、DCIVA、DCNVA有统计学差异(表2)。

表2 两种类型人工晶状体植入术后视力(log MAR)比较
2.2 术后视觉质量
术后6个月以波前像差仪行波前像差检查,两个组全眼的球面像差、点扩展函数、全眼高阶像差差异无统计学意义,见表3。

表3 两种类型人工晶状体植入术前和术后6个月像差比较
2.3 患者满意度
术后6个月行患者满意度评分调查,分别评价患者昼、夜视力满意度,视远、中、近距离视力满意度及总满意度,结果表明实验组在视中,近距离视物满意度和总满意度得分均高于对照组,在视远距离视物得分及昼、夜视力满意度上表现无统计学差异,见表4。
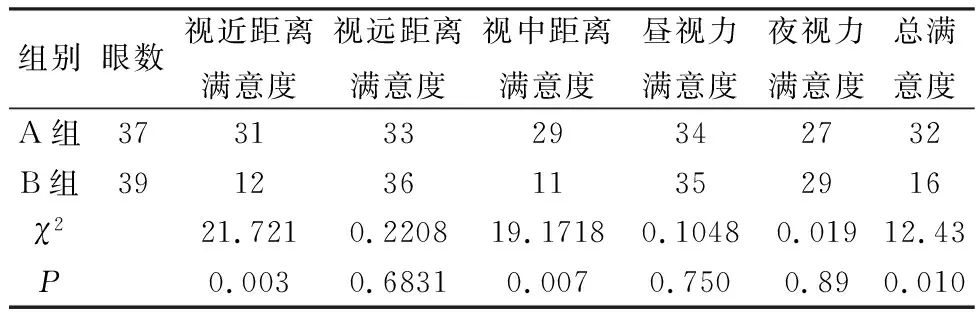
表4 术后6个月时患者满意度调查结果
3 讨论
现代白内障手术的发展方向是使患者获得良好的全程视力,并提高术后视觉质量[3]。目前,白内障超声乳化吸出联合人工晶状体植入是常用手术方式。现代眼科已可以通过精准的生物测量使患者术后尽量达到正视状态[4],散光矫正型人工晶状体植入可以有效矫正患者的角膜散光[5],患者的低阶像差已得到有效矫正。但由于人工晶状体调节力的缺失,大多数患者术后中、近视力无法得到保障[6]。近年来不断涌现出拟调节人工晶状体、衍射型多焦点人工晶状体等,旨在提高患者的中、近视力,但拟调节人工晶状体的调节幅度有限,对于年长的患者术后常达不到理想效果。衍射型多焦点人工晶状体借助同心圆排列的衍射坡环,使光线透过后形成两个焦点,再通过大脑的知觉原理从而选择较清晰的成像。但其缺点是成像过程中光线损失较多,且中间视力形成较差[6]。因此,如何兼顾患者术后远中近全程视力并提高术后视觉质量一直是白内障手术不断需要攻克的问题。区域折射型多焦点人工晶状体的光学设计为两个扇形折射面,屈光度相差+3.0D,分别提供远、近视力。两个折射面的焦点在同一视轴上,光线损失量更小。且在人工晶状体偏位或小瞳孔时,透过光线常只通过面积更大的扇形折射面,从而保证患者的远视力[7]。
轴上成像中,球面像差是影响人工晶体眼总像差的主要因素[8]。虽然有研究表明球面像差不影响患者术后最佳矫正视力[9],但其作为唯一能被光学镜片所矫正的高阶像差已越来越受到眼科学者的重视[10]。理想成像中,人眼的角膜球面像差为正,晶状体球面像差为负,全眼球面像差为零。由于人眼角膜球面像差基本固定,白内障术后患者的全眼球面像差主要决定于人工晶状体的球面像差。目前所使用的的人工晶状体中,非球面人工晶状体旨在降低IOL本身的球面像差从而提高患者的术后视觉质量,本次研究中所使用的博士伦 AO 人工晶状体即属于此。相对球面人工晶状体而言,AO型人工晶状体提高了患者的术后视觉质量,已被国内外专家所证实[11-14]。而本次研究中所使用的SBL-3型多焦点人工晶状体亦采用非球面光学设计,其设计球面像差与AO同样为零。研究表明,植入区域折射型多焦点人工晶状体组患者术后全眼球面像差与对照组无统计学差异。同时点扩展函数和全眼高阶像差与对照组均无统计学差异。
白内障手术后效果的评价不仅取决于客观数据,近年来患者自身的满意度越来越受到学者的重视[6]。由于患者的日常生活习惯不尽相同,因此每位患者对术后效果的自身评价也因人而异。本次研究对实验组和对照组患者术后6个月进行满意度调查,结果表明,患者在中、近距离视物满意度和总满意度均较对照组提高。
综上所述,区域折射型多焦点人工晶状体植入术后,患者的中、近视力得到有效提高,同时并未增加患者术后球面像差及高阶像差,对提高患者术后满意度有积极作用。

