广西使用阿片类毒品的HIV感染者耐药情况及其影响因素分析▲
张 毓 黄春湲 梁 浩 叶 力 梁冰玉蒋俊俊 陈荣凤 宁传艺 廖艳研 黄颉刚
(1 广西医科大学公共卫生学院,南宁市 530021,电子邮箱:503920577@qq.com;2 广西艾滋病防治研究重点实验室,南宁市 530021;广西医科大学3 广西生物医药协同创新中心,4 生命科学院,南宁市 530021)
广西与云南、越南毗邻,位于毒品贩运贸易路上[1-2],是吸毒人群感染HIV的重点省份之一[3]。目前,阿片类毒品仍是吸毒者使用的主要毒品,占比为39.1%[4]。研究显示,广西吸毒人群的HIV感染率在5%以上[5-7],高于全国平均水平[8]。我国常用非核苷类反转录酶抑制剂(non-nucleoside analog reverse-transcriptase inhibitors,NNRTIs)、核苷类反转录酶抑制剂(nucleoside analog reverse-transcriptase inhibitors,NRTIs)、蛋白酶抑制剂(protease inhibitors,PIs)进行抗病毒治疗。尽管抗病毒药物可以抑制HIV病毒的复制,延长感染者的寿命,但随着抗病毒治疗药物的使用增多,其耐药率逐渐升高[9]。耐药毒株的传播,也使得HIV的原发耐药率升高。有关吸毒人群的耐药情况已有报道[10-11],但有关使用阿片类毒品的HIV感染者的耐药研究仍然较少,且近年来,随着艾滋病相关领域研究的深入,中国疾病预防控制中心对国家免费抗病毒治疗方案进行了修订,吸毒人群的抗病毒治疗情况有所改变。然而,目前仍缺乏HIV感染者耐药的数据,需及时更新以指导该类人群的抗病毒治疗。为进一步了解吸毒人群的耐药情况,减少耐药毒株的产生与传播,提高抗病毒的治疗效果,本研究对使用阿片类毒品的HIV感染者进行基因型耐药分析,并探讨耐药的影响因素。
1 材料与方法
1.1 研究对象 选取于2016年4月至2017年12月分别在柳州市疾病预防控制中心、百色市田东县及田阳县疾病预防控制中心、南宁市红十字会医院招募使用阿片类毒品的230例HIV感染者作为研究对象。纳入标准:年龄≥18周岁,具有1年以上的阿片类毒品使用史,HIV阳性,且成功扩增HIVpol区。排除标准:有重大慢性疾病、不愿签署知情同意书者。本研究经过广西医科大学伦理委员会的审查批准,所有研究对象均签署知情同意书。
1.2 方法
1.2.1 资料收集:采用自制问卷,以面对面方式收集研究对象的流行病学资料,包括年龄、性别、民族、婚姻状况、文化水平、最近一次CD4+T细胞计数、艾滋病相关知识知晓情况、吸毒史、抗病毒治疗情况、是否有固定性伴侣、HIV阳性后是否与临时性伴侣发生过性行为等,并同时查询门诊记录。在问卷调查前,对工作人员进行统一培训。
1.2.2 实验室检测
1.2.2.1 HIV DNA提取:采集研究对象外周静脉血5~10 mL,使用红细胞裂解液(北京艾德莱公司,生产批号:282330AX)从外周静脉血中分离出白细胞,将分离出的白细胞用细胞核裂解液(北京艾德莱公司,生产批号:292247AX)提取DNA。
1.2.2.2 目的基因的扩增和测序:采用巢式-PCR方法,用Premix TaqTMPCR扩增试剂盒(大连宝生物工程有限公司,生产批号:AJ10460A)对HIVpol区的基因片段进行扩增,并用G:BOX F3凝胶成像系统(英国 Syngene公司)对扩增出的PCR产物进行鉴定,将扩增出的阳性样本送至北京博迈德基因技术有限公司进行测序分析。
1.2.2.3 基因型耐药分析:测序完成后,使用Sequencher 5.1软件拼接序列。把拼接好的序列上传至斯坦福大学的HIV耐药数据库(http://hivdb.stanford.edu/hiv)进行基因型耐药分析。根据斯坦福耐药系统检测报告,获得研究对象的耐药突变位点、耐受的抗病毒药物及各类药物的耐药评分。按Shafer等[12]建立的评分标准,将耐药评分分为5个耐药水平:0~9分为敏感、10~14分为潜在耐药、15~29分为低度耐药、30~59分为中度耐药,≥60分为高度耐药。低度耐药、中度耐药、高度耐药均视为耐药。
1.3 统计学分析 采用EpiData 3.1软件建立数据库,经过双录入及一致性检验后导出Excel数据表。采用SPSS 17.0 软件进行统计分析,计量资料以(x±s)表示,组间比较采用t检验;计数资料以例数和百分比表示,组间比较采用χ2检验;采用多因素Logistic回归模型(Enter 法)分析耐药的影响因素。以P<0.05为差异有统计学意义。
2 结 果
2.1 使用阿片类毒品的HIV感染者耐药发生率及其人口学特征 230例研究对象中,发生耐药36例,耐药发生率为15.7%(36/230);共收集到189例研究对象最近一次CD4+T细胞计数,其余41例最近一次CD4+T细胞计数不详。230例研究对象年龄31~62(44.2±6.0)岁,以男性、汉族、未婚、初中及以下文化水平、知晓HIV知识、接受抗病毒治疗、最近一次CD4+T细胞计数≥200个/μL、累计吸毒成瘾时间≥10年、吸毒成瘾期间日吸毒量<0.5 g/d、最近半年内未吸毒、最近半年内吸毒方式为注射吸毒、无固定性伴侣为主。与非耐药组相比,耐药组最近一次CD4+T细胞计数<200个/μL的比例、无固定性伴侣的比例均升高(均P<0.05)。见表1。

表1 广西阿片类毒品使用HIV感染者人口学特征(n=230)
2.2 使用阿片类毒品的HIV感染者抗病毒药物的耐药情况 在3种类型的HIV抗病毒药物中,有27例仅对NNRTIs耐药,2例仅对NRTIs耐药,1例仅对PIs耐药,4例同时对NNRTIs和NRTIs耐药,2例同时对NNRTIs、NRTIs及PIs耐药。NNRTIs耐药发生率最高(14.3%,33/230),其次是NRTIs(3.5%,8/230),最低是PIs(1.3%,3/230)。见表2。在NNRTIs药物中,发生耐药的主要为NVP、RPV和EFV,其中NVP和RPV耐药发生率均为8.7%,EFV耐药发生率为8.3%;在NRTIs药物中,发生耐药的主要为ABC、FTC和3TC,其耐药发生率均为2.6%;在PIs药物中,ATV/r、DRV/r和LPV/r耐药发生率均为0.4%。见表3。

表2 广西使用阿片类毒品的HIV感染者不同类型的抗病毒药物耐药情况(n=230)
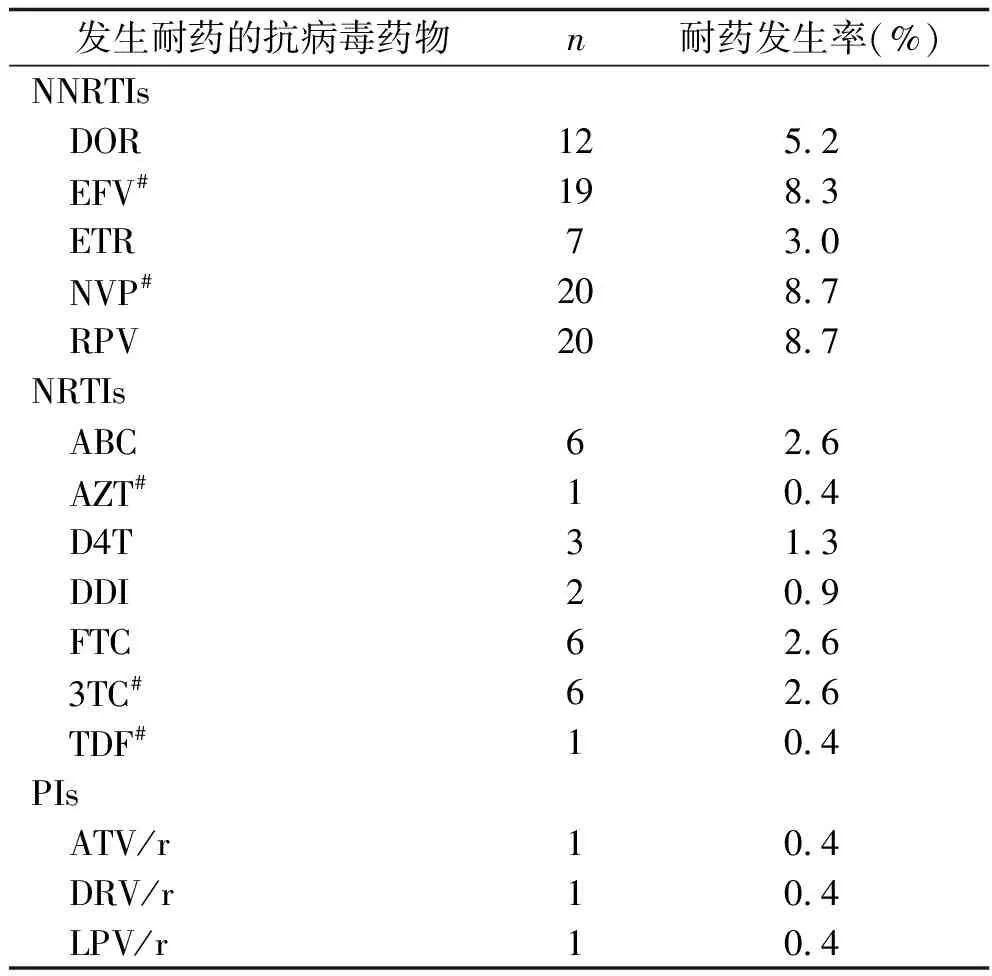
表3 广西使用阿片类毒品的HIV感染者3种类型抗病毒药物耐药分析(n=230)
2.3 使用阿片类毒品的HIV感染者耐药位点分析 对HIVpol区基因进行扩增后共发现24个不同的耐药突变位点,其中NNRTIs耐药的相关位点突变频率最高(17.4%,40/230),其次是NRTIs(4.3%,10/230),最低是PIs(1.3%,3/230)。NNRTIs相关的耐药突变位点中,突变频率最高为E138A(3.9%),其次分别为K103N(3.0%)、V106A/I/M(2.6%);NRTIs相关的耐药突变位点中,M184V/I突变频率最高,为2.6%;PIs相关的耐药突变位点中,G73S突变频率最高,为0.9%。见表4。

表4 广西阿片类毒品使用HIV感染者耐药突变位点分析(n=230)
2.4 使用阿片类毒品的HIV感染者耐药影响因素分析 以是否耐药为自变量,以2.1中的所有变量为自变量,纳入多因素Logistic回归模型中进行分析,变量赋值情况见表5。结果显示,最近一次CD4+T细胞计数≥200个/μL是耐药发生的保护因素,无固定性伴侣是耐药发生的危险因素(均P<0.05),而年龄、性别、民族、婚姻状况、文化水平、艾滋病相关知识知晓情况、是否抗病毒治疗、累计吸毒成瘾时长、成瘾期间日吸毒量、最近半年内是否吸毒、最近半年内主要吸毒方式及HIV阳性后是否与临时性伴侣发生性行为均与耐药发生无关(均P>0.05)。见表6。

表5 变量赋值情况

表6 使用阿片类毒品的HIV感染者耐药影响因素分析
3 讨 论
本研究中,广西阿片类毒品使用者以中老年、男性、汉族、未婚、初中及以下文化水平、最近半年内吸毒方式为注射吸毒为主,与既往关于广西吸毒人群的研究结果一致[13-14];使用阿片类毒品的HIV感染者耐药发生率为15.7%,与云南吸毒人群的耐药发生率(15.3%)相近[10],远高于广州吸毒人群耐药发生率(3.44%)[11],也高于其他研究中男男性接触者(4%~12%)[15-16]。根据耐药警戒线的监测方案,耐药率在15%及以上为高流行水平[17]。因此,广西使用阿片类毒品的HIV感染者耐药率处于高度流行水平。不规范服药是发生耐药的危险因素[18],其不仅会使继发耐药风险增大,也增加了原发耐药株的传播风险,而吸毒人群抗病毒治疗的依从性较差[19],因此,加强广西吸毒人群抗病毒治疗的依从性,对减少耐药毒株的发生和传播具有重要意义。本研究结果显示,NNRTIs相关耐药突变位点以E138A和K103N突变为主,NRTIs相关耐药突变位点以M184V/I突变为主,与既往研究报道的以K103N、M184V/I突变为主相似[20-23];E138A突变频率最高,与既往关于阿片类物质使用者的耐药结果一致[24]。Jeulin等[25]的研究显示,E138A突变多出现在对RPV耐药的患者中,与本研究中RPV耐药发生率高的结果相符。K103N突变易引起不同程度的EFV和NVP耐药,M184V/I突变可引起3TC和FTC耐药[26-27]。因此,由主要突变引起的交叉耐药应当引起重视。本研究中,使用阿片类毒品的HIV感染者以NNRTIs和NRTIs耐药为主,与云南省有关抗病毒治疗的HIV感染者的研究结果一致[18],但与广州注射吸毒人群以PIs和NNRTIs耐药为主不同[11],可能与各个研究的抗病毒治疗方案和地区之间耐药株的传播不同有关。本研究中,NVP、EFV和3TC耐药发生率较高,这与我国将EFV、NVP和3TC作为抗病毒治疗的一线药物有关。尽管抗病毒治疗一线药物的使用可以延缓疾病的进展、提高患者的生活质量,但大量使用也会导致部分药物的耐药率升高。本研究的36例耐药者中,4例同时对NNRTIs和NRTIs耐药,2例同时对NNRTIs、NRTIs及PIs耐药,提示多重耐药严重。因此,要密切检测HIV的耐药性,优化使用阿片类毒品的HIV感染者抗病毒治疗方案,以减少耐药的发生。
本研究多因素Logistic回归分析结果显示,耐药的发生与使用阿片类毒品的HIV感染者的民族、年龄、性别、婚姻状况、文化水平、抗病毒治疗史、吸毒量及吸毒方式无关(P>0.05),而最近一次CD4+T细胞数<200个/μL是该类人群耐药发生的危险因素(P<0.05),这与既往的研究结果一致[20,28]。CD4+T细胞计数与机体免疫力有关,CD4+T细胞计数较低的机体对病毒的抑制能力较弱,其对抗病毒药物耐药的风险也随之升高。同时,无固定性伴侣也是耐药发生的危险因素(P<0.05),这与吴欣华等[18]的研究结果一致。因此,需要密切监测使用阿片类毒品的HIV感染者的治疗情况,对免疫功能恢复效果较差的患者及时更改或优化治疗方案,同时加强对无固定性伴侣患者的随访管理,提高其治疗依从性。
由于本研究局限于广西部分地区,且样本量较小,因此有关使用阿片类毒品的HIV感染者的耐药位点及耐药情况不能外推,今后需要纳入更多地区、更大样本量来进一步探讨。同时,本研究仅针对阿片类毒品的使用者,非阿片类毒品的吸毒人群及非吸毒人群与阿片类毒品使用者的耐药情况是否有差异仍未可知。此外,本研究是横断面研究,有关耐药的影响因素分析仍需进行队列研究来进一步验证。综上所述,使用阿片类毒品的HIV感染者对抗病毒药物的耐药率处于高度流行水平,且以NNRTIs和NRTIs耐药为主。密切监测吸毒人群的HIV耐药性,加强患者随访治疗的管理,及时根据实际情况调整抗病毒治疗方案对减少HIV耐药具有重要意义。

