脑脊液乳酸和脑脊液乳酸脱氢酶在新生儿化脓性脑膜炎中的应用价值
施风泉,丁克文,邱洪生,李文忠,冯绪芬,张静怡,叶晓枝
(赣州市妇幼保健院检验科,江西 赣州 341000)
新生儿化脓性脑膜炎是一种在新生儿期比较常见的中枢神经系统感染性的疾病,也是特别容易危害生命的一类疾病。一般都在出生后28 d内,被脑膜炎奈瑟球菌、金黄色葡萄球菌和大肠埃希杆菌等病原菌感染所致。从新生儿期到2个月内的婴儿主要由金黄色葡萄球菌、大肠埃希菌引起,2个月后至儿童期则主要由流感嗜血杆菌、脑膜炎奈瑟球菌和肺炎链球菌引起。本病通常继发于败血症,据刘九月等人相关的报道新生儿期败血症并发化脓性脑膜炎大概在25%,而在新生儿总人数的发生几率大概在0.1%,新生早产儿发生几率约为0.3%,如未经治疗或治疗不当,死亡率可达到100%[1-2]。新生儿化脓性脑膜炎常缺乏典型的临床表现,特别是新生儿及新生早产儿症状隐匿不典型、颅内压增高征出现的相对较晚,通常出现嗜睡、容易激惹、喂养困难的症状,严重者会出现血液循环不良,甚至导致新生儿播散性血管内凝血、休克以及多器官功能的损害[3-4]。因此对化脓性脑膜炎疑似患儿须尽早检查、诊治,使新生儿死亡及后遗症状的发生降至最低。本文主要对新生儿化脓性脑膜炎患儿治疗前后的CSF-LA和CSF-LD进行检测分析,现报告如下。
1 资料与方法
1.1一般资料:研究组为2018年9月~2020年7月在我院NICU住院的55例新生儿化脓性脑膜炎患儿,对照组为同期入院疑诊为颅内感染行腰椎穿刺术的25例呼吸系统感染患儿,已排除脑部肿瘤、神经系统、免疫系统和血液系统疾病。本次研究经过本院医学伦理委员会同意。
纳入标准:①依照《实用新生儿学》关于新生儿化脓性脑膜炎的诊断标准[5];②在出生后4周内发生的化脓性脑膜炎患儿。排除标准:①近期做过颅内手术;②有先天性脑发育畸形;③存在颅内出血;④临床资料不全者。
1.2方法
1.2.1标本采集与检测:患儿入院后24 h内采集的脑脊液标本为治疗前组,经有效治疗1~2周后采集的标本为治疗后组。由临床医生在无菌的条件下实施腰椎穿刺术留取2管脑脊液标本,每管2 ml立即送检。取第1管做细菌涂片及培养,第2管离心取上清液检测CSF-LA、CSF-LD以及葡萄糖( GLU)、蛋白(TP)、氯(CL)、C-反应蛋白(CRP),并于1 h内完成。
1.2.2仪器与试剂:检测仪器为罗氏诊断科技有限公司提供的Cobas6000生化仪;CSF-LA和CSF-LD试剂均为罗氏诊断科技有限公司提供(批号分别为44006701、42914301)。

2 结果
2.1两组患儿一般资料比较:55例新生儿化脓性脑膜炎患儿为研究组,其中男36例,女19例,日龄1~28天,平均(11.46±9.14)天,体重1.25~4.48 kg,平均(3.08±0.78)kg;参考组25例,其中男16例,女9例,日龄1~28天,平均(12.41±9.03)天,体重1.26~4.66 kg,平均(3.19±0.74)kg。研究组和对照组患儿一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。
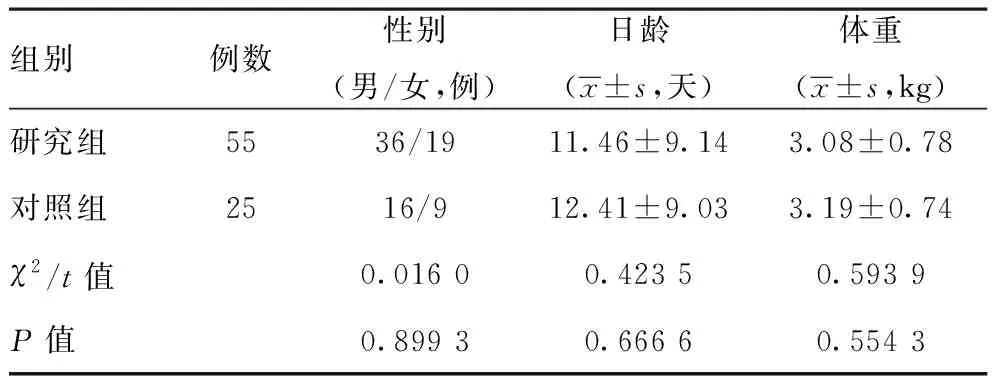
表1 两组患儿一般资料比较
2.2患儿治疗前后脑脊液比较:治疗前脑脊液外观多为白色混浊、有凝块,潘氏试验阳性,CL(116.67±4.04)mmol/L、GLU(2.38±0.91)mmol/L、TP(1.44±0.9)g/L、CRP(3.78±1.53)mg/L,55例患儿细菌涂片、培养均发现致病菌,其中金黄色葡萄球菌38.18%、大肠埃希菌21.82% 、溶血性葡萄球菌21.82%、肺炎克雷伯菌18.18%;治疗后脑脊液外观无色、清晰透明、无凝块,潘氏试验阴性或弱阳性,CL(121.52±4.26)mmol/L、GLU(3.36±0.98) mmol/L、 TP(0.45±0.21)g/L、CRP(0.54±0.23)mg/L,细菌涂片、培养未发现致病菌。患儿治疗前CSF-LA、CSF-LD均高于治疗后并高于对照组,差异有统计学意义(P<0.05),治疗后的CSF-LA、CSF-LD与对照组比较,差异无统计学意义(P>0.05)。见表2。
2.3CSF-LA、CSF-LD阳性率及诊断价值:以细菌培养为金标准,CSF-LD≥20U/L 、CSF-LA≥2.8mmol/L为我科阳性诊断界值。见表3、表4。
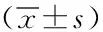
表2 患儿CSF-LA、CSF-LD结果比较

表3 两组患儿CSF-LA、CSF-LD阳性率[例(%)]
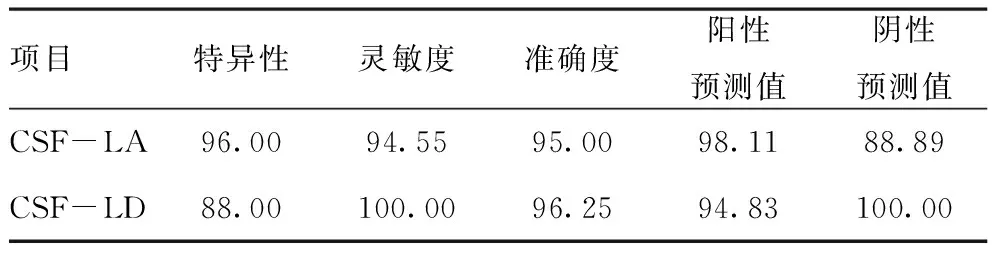
表4 CSF-LA、CSF-LD诊断价值(%)
2.5研究组CSF-LA、CSF-LD水平与GLU、TP、CL、CRP的相关性分析:研究组 CSF-LA与CSF-LD、CRP、TP呈正相关,与GLU、CL呈负相关,差异有统计学意义(P<0.05);CSF-LD与CRP、TP、GLU、CL无相关性,差异无统计学意义(P>0.05)。见表5。
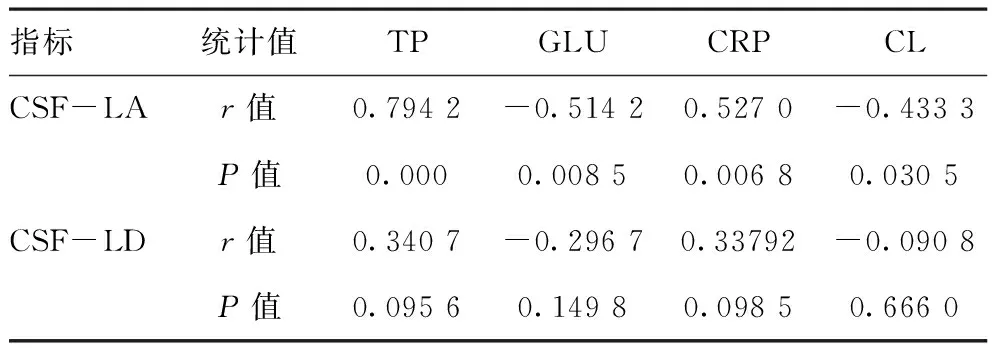
表5 研究组各指标相关性分析
3 讨论
乳酸是机体缺血缺氧时糖酵解反应的最终代谢产物,在脑缺血缺氧时它又是恢复神经有氧氧化的重要底物。脑脊液乳酸大多是在星形胶质细胞中产生的,它独立于血液乳酸,主要取决于中枢神经系统的糖酵解作用[6]。脑脊液乳酸浓度增高主要是由细菌、真菌感染所致,病毒感染时不会增高;机体在健康状态时脑脊液乳酸水平比较低,但在新生儿化脓性脑膜炎时,脑组织缺血缺氧、水肿导致脑部血流减慢循环受阻以及化脓性细菌、粒细胞的代谢过程等都会使脑脊液乳酸增高;曾有研究者认为化脓性脑膜炎在过度换气的情况下也会导致脑脊液乳酸含量增加[7-8]。乳酸脱氢酶是葡萄糖无氧酵解及糖异生的关键酶,它广泛留存于机体各种组织细胞,正常情况下不能透过血脑屏障,因此在脑脊液中乳酸脱氢酶浓度很低,约为血清的10%,如果患儿脑脊液乳酸脱氢酶显著升高,那就证明脑实质细胞有广泛性的坏死[9-10]。新生儿化脓性脑膜炎时,大量化脓性细菌生长繁殖加剧组织缺氧使糖酵解作用加强,血脑屏障通透性及细胞膜通透性都增加,脑组织受损、神经细胞变性坏死,脑脊液回流受阻,白细胞释放炎性递质消耗糖,这些因素都会导致CSF-LD含量明显升高,血脑屏障受损时主要为LD2、LD3升高,粒细胞大量增加时主要为LD4、LD5的增高[11]。因此可设想获取LD同工酶值以发现化脓性脑膜炎发病路径,是为后续的一个研究方向。
脑脊液检验是诊断新生儿化脓性脑膜炎的常用检查手段之一,新生儿期脑脊液一些常规检验指标可能在正常参考值范围或临界参考值范围,比如脑脊液WBC计数及分类计数、脑脊液蛋白质定性及定量试验、脑脊液葡萄糖等指标[3]。本次研究组治疗前的脑脊液外观、潘氏试验、CL、GLU、TP、CRP以及涂片培养呈现异常或趋向异常,而治疗后的各指标明显趋于正常,其中55例患儿治疗前为阳性、治疗后转阴是新生儿化脓性脑膜炎病情发展的依据。CSF-LA、CSF-LD在满足我科参考值上限≥2.8 mmol/L、≥20U/L为阳性诊断界值的情况下,结果它们诊断新生儿化脓性脑膜炎的灵敏度分别为94.55%、100%,特异性为96%、88%,准确度为95%、96.25%,阳性预测值为98.11%、94.83%阴性预测值为88.89%、100%,CSF-LA在诊断化脓性脑膜炎时的特异性及CSF-LD的敏感性与相关报道较为一致[12]。根据相关性分析显示CSF-LA水平与CSF-LD、CRP、TP呈正相关,与GLU、CL呈负相关,而CSF-LD与CRP、TP、GLU、CL无明显相关性;可能是由于新生儿血脑屏障发育不完善,颅内发生化脓性细菌感染时,血脑屏障通透性增高、蛋白质渗入使TP含量增高(包括非特异性的急性时相蛋白CRP)、颅内压升高后CL含量降低以维持颅内渗透压的平衡、细菌分解GLU产生大量CSF-LA,所以CSF-LA与各指标之间存在显著的正、负相关性,而CSF-LA作为糖酵解连锁反应中的终末环节,特异性优于CSF-LD,但敏感性不如CSF-LD。此次治疗前的CSF-LA、CSF-LD含量都明显高于参考组,根据杨文秀的报道急性期化脓性脑膜炎患儿CSF-LA及CSF-LD明显高于病毒性脑膜炎患儿,这有助于临床判断感染是来自颅内还是其他系统或判断来自化脓菌还是病毒感染,治疗前与治疗后的显著性差异与其他检测指标切合,有助于评估疗效和掌握病情,这与李汉超、杨文秀等人的研究报道[13-14]一致。
综上所述,CSF-LA和CSF-LD对新生儿化脓性脑膜炎的诊断有重要的参考价值,尤其是连续监测CSF-LA和CSF-LD的水平变化可对病情发展及时掌握,因此把CSF-LA和CSF-LD纳入新生儿化脓性脑膜炎的联合检测项目可为临床综合诊断和治疗提供可靠依据。

