超声引导下不同入路胸腰筋膜平面阻滞用于腰椎手术术后镇痛
李海娥
枝江市人民医院麻醉科(湖北 枝江 443200)
近年来超声可视化技术在临床麻醉中的应用越来越广泛,通过超声引导行神经阻滞能为患者提供更加确切有效的术后镇痛。研究表明[1-2],在L3水平通过超声引导,在最长肌与多裂肌或最长肌与髂肋肌之间的胸腰筋膜内注射局麻药物,局麻药物提供扩散阻滞相应神经,能为腰椎手术提供良好的术后镇痛[1-2],但并未有研究表明两种方法哪种效果更佳。本研究将超声引导下最长肌与多裂肌间胸腰筋膜平面(Thoracolumbar Interfascial Plane,TLIP)阻滞和超声引导下最长肌与髂肋肌间TLIP阻滞进行对比,评估两种不同方法对腰椎手术术后镇痛的影响。
1 资料与方法
1.1一般资料选择枝江市人民医院2018年5月-2019年5月在全麻下行腰椎骨折切开复位内固定手术患者52例,年龄21~75岁,体质量50~80 kg,ASA分级I~III级。排除标准:合并严重心肺疾病者;穿刺部位或全身感染者;存在凝血功能异常者;对局麻药及本研究其他相关药物过敏者;伴有认知功能障碍或精神类疾病者。按随机数字表法,将其分为两组(n=26):内侧入路最长肌与髂肋肌间TLIP阻滞(A组),外侧入路最长肌与多裂肌间TLIP阻滞(B组)。两组患者一般资料和手术时间的比较差异无统计学意义(P>0.05)。见表1。本研究方案已获医院医学伦理委员会批准,均与患者签署知情同意书。

表1 两组患者一般资料和手术时间比较(n=26)
1.2麻醉方法麻醉诱导前患者采用俯卧位,常规消毒、铺巾后,使用美国索诺声便携式M-Turbo超声仪,线阵探头套好一次性无菌保护套,于L3腰椎一侧做横断面扫查辨认胸腰筋膜间隙及临近的多裂肌、最长肌、髂肋肌(图1、图2),采用平面内进针技术,A组从内侧向外侧进针,针尖定位于最长肌与髂肋肌之间的筋膜间隙,B组从外侧向内侧进针,针尖定位于多裂肌与最长肌之间的筋膜间隙,通过水分离确定针尖位置,回抽无血后,单次注入0.4%盐酸罗哌卡因(AstraZeneca AB,国药准字H20100104,规格:100 mg/10 mL)20 mL,相同方法于对侧胸腰筋膜内注药20 mL。所有患者无术前用药,入室后常规监测ECG、HR、BP和SpO2。建立外周静脉通路,输入复方氯化钠。麻醉诱导:静脉依次注射咪达唑仑0.03 mg/kg、舒芬太尼0.3~0.4 μg/kg、丙泊酚1.5~2 mg/kg、顺式阿曲库铵0.2 mg/kg,3 min后气管插管接麻醉机行机械通气,潮气量8~10 ml/kg,呼吸频率10~12次/分,维持PETCO235~45 mmHg。麻醉维持:丙泊酚3~5 mg/(kg·h-1)、瑞芬太尼0.1~0.2 μg/(kg·min-1)、顺式阿曲库铵1~2 μg/(kg·min-1)持续泵入,维持BIS值40~60。手术结束前10 min静脉注射托烷司琼4 mg,曲马多100 mg。术后镇痛采用PCIA,镇痛药物配制:舒芬太尼150 μg加托烷司琼10 mg加生理盐水共150 mL。PCIA参数设置:首剂量5 mL,背景剂量1 mL/h,自控追加剂量3 mL,锁定15 min。术后患者自主呼吸、定向力恢复后拔出气管导管送麻醉恢复室进行观察。

注:1.多裂肌;2.最长肌;3.髂肋肌图1 胸腰筋膜平面及穿刺进针方向示意图
1.3观察指标记录术中瑞芬太尼及术后舒芬太尼用量、术后2、4、8、12、24 h的静息模拟疼痛(VAS)评分。术后恶心呕吐、头晕、呼吸抑制和瘙痒的发生情况。
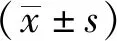
2 结果
2.1两组患者镇痛药物用量的比较A组患者术中瑞芬太尼及术后舒芬太尼用量明显少于B组(P<0.05),见表2。

表2 两组镇痛药物用量比较
2.2术后不良反应比较A组患者术后恶心呕吐、头晕发生率明显低于B组(χ2=8.863,P<0.05),两组患者均未出现呼吸抑制和瘙痒,见表3。

表3 两组术后不良反应比较[n=26,n(%)]
2.3两组患者术后各时点静息VAS评分比较A组患者术后2、4、8、12、24 h静息VAS评分明显低于B组(P<0.05),见表4。

表4 两组术后各时点静息VAS评分比较
3 讨论
脊柱外科手术由于创伤较大,术后往往疼痛剧烈,疼痛影响患者早期下床进行功能锻炼,延长了康复时间。PCIA是目前常用的术后镇痛方法,但由于术后静脉给予大量阿片类药物会导致患者出现恶心呕吐、头晕、呼吸抑制和瘙痒等不良反应,降低患者依从性和满意度。近年来通过对脊柱周围筋膜、肌肉及神经进行解剖,发现脊柱腰段脊神经后支行走于多裂肌、最长肌及髂肋肌之间的胸腰筋膜内,支配相应节段背部肌肉及皮肤感觉[3]。在胸腰筋膜内注入局麻药物能阻滞腰段脊神经后支称之为TLIP阻滞,其为腰椎手术术后镇痛提供新的途径。
研究显示[4-6],超声引导下L3水平传统的多裂肌与最长肌间TLIP阻滞与改良的最长肌与髂肋肌间均能为脊柱外科手术患者提供良好的术后镇痛且不影响患者的下肢运动功能,但是改良TLIP阻滞的平面扩散更广,能达到更好的阻滞效果[7-9]。Hand利用超声引导在10名志愿者L3水平将局麻药物注入多裂肌与最长肌之间,发现局麻药物在志愿者背部扩散阻滞面积达到217 cm2,由此提出了TLIP阻滞[4]。Ueshima等[5-6]最早报道了腰椎手术中单次TLIP阻滞与置管连续TLIP阻滞术后镇痛的有效性个案报道,并通过超声引导下染色剂注射与尸体解剖,发现L3水平脊神经后支行走于多裂肌与最长肌之间的胸腰肌筋膜鞘内[1]。2016年Ueshima等[7-8]又进一步探索L2水平多裂肌与最长肌间TLIP阻滞及改良L3水平最长肌与髂肋肌间TLIP阻滞。研究发现改良L3水平最长肌与髂肋肌间TLIP阻滞能达到更好的阻滞效果,而且尸体解剖证实,超声引导下将10 mL染料注射于L3水平最长肌与髂肋肌之间胸腰筋内扩散范围可达L1~L4水平[9]。
研究[9-11]认为改良TLIP阻滞即在最长肌与髂肋肌之间进行阻滞具有很大优势。首先传统TLIP阻滞从最长肌向脊柱内侧进针,可能会损伤神经根,甚至穿刺针进入椎管内导致全脊麻以及损伤脊髓,而改良TLIP阻滞通过超声引导从脊柱内侧向外侧进针,大大降低了脊髓及椎管内阻滞的风险[10]。其次,与传统TLIP阻滞相比,改良TLIP阻滞具有更广的扩散面积,达到更完善的术后镇痛效果。此外,由于在超声图像中最长肌与髂肋肌之间的胸腰筋膜较多裂肌与最长肌之间的更易辨认,这大大提高了穿刺定位的准确性。
本研究结果也发现改良TLIP阻滞较传统TLIP阻滞具有更好的术后镇痛效果,更能缓解患者术后24 h内疼痛,同时减少了术中瑞芬太尼及术后舒芬太尼用量。改良TLIP阻滞患者术后恶心呕吐发生率明显降低,可能与行改良TLIP阻滞患者术后所需舒芬太尼用量减少有关。研究中发现由于多裂肌附着于腰椎横突上,后正中入路腰椎手术破坏了部分多裂肌及其与最长肌之间的筋膜,导致部分局麻药物在术中被吸引去除,因此传统入路TLIP阻滞术后镇痛效果大为降低。而改良入路TLIP阻滞在最长肌与髂肋肌间进行药物注射,避免了筋膜破坏与暴露,减少了筋膜间药物的流失,大大提高了术后镇痛效果。
综上所述,超声引导下内侧入路最长肌与髂肋肌间TLIP阻滞较外侧入路多裂肌与最长肌间TLIP阻滞有更好的术后镇痛效果,减少围术期阿片类药物的用量,降低术后恶心呕吐和头晕的发生率,值得临床推广。

