血管内介入疗法和显微神经外科手术治疗颅内动脉瘤
林 涛
浏阳市人民医院神经外科(湖南 长沙 410300)
颅内动脉瘤是临床上导致患者蛛网膜下腔出血的主要原因,从病理结构上看,颅内动脉瘤是在颅内动脉管壁上出现异常膨出而形成的瘤体。临床实践调查显示[1]脑血管意外事件中,颅内动脉瘤的发病率仅次于脑血栓及高血压性脑出血,致死率和致残率较高。调查表明[2]颅内动脉瘤好发于40~60岁的中年人群。近年来随着医疗技术的发展和显微技术的成熟,其在神经外科颅内动脉瘤中得到应用并取得了确切效果。本研究分析比较血管内介入疗法和显微神经外科手术治疗颅内动脉瘤的临床疗效,以便为实践工作提供参考,现报道如下。
1 资料与方法
1.1一般资料选择2018年2月-2020年4月浏阳市人民医院神经外科诊治的颅内动脉瘤患者196例,均经血管造影等影像学诊断为颅内动脉瘤[3],且均符合显微神经外科手术及血管内介入疗法的应用指征,排除合并凝血功能异常者、合并心、肝、肾等重要脏器功能衰竭者等,随机分为血管组(予以血管内介入疗法,98例)和显微组(予以显微神经外科手术治疗,98例)。其中血管组男52例,女46例,年龄28~65岁,平均(43.59±15.24)岁,动脉瘤分型:大脑中动脉瘤34例,交通型动脉瘤46例,大脑基底动脉瘤18例;显微组男50例,女48例,年龄29~67岁,平均(44.29±16.76)岁,动脉瘤分型:大脑中动脉瘤37例,交通型动脉瘤48例,大脑基底动脉瘤13例。所有入选者均对研究内容完全知情且自愿参与,符合伦理学原则。两组患者在性别、年龄、动脉瘤分型等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2方法两组入院后均予以镇痛、抗癫痫,降低颅内压等治疗。
1.2.1 血管组 予以血管内介入疗法,患者取仰卧位,全麻处理后经右侧股动脉穿刺进入,再经穿刺点置入5F导管鞘;随后将高压枪连接管、加压输液袋依次连接,并持续予以生理盐水灌注,将微导管送入动脉瘤内;在血管内窥镜视野下观察微导管位置,选择合适部位释放解脱微弹簧,直至动脉瘤闭塞;观察显示造影效果满意后撤出导管,并常规留置导管鞘;如无其他意外情况,手术后6~8 h拔除导管鞘并充分制动24 h止血。
1.2.2 显微组 予以显微神经外科手术治疗,仰卧体位下,全麻处理后,根据确认的标准点常规行手术入路;在显微镜视野下解剖侧裂池,逐层打开视交叉池帮助缓速释放脑脊液,降低颅内压;待动脉瘤完全显露后,根据动脉瘤尺寸选择合适的动脉瘤夹夹闭瘤颈;充分止血后,在被分离的动脉瘤上覆盖含罂粟碱棉片,覆盖约5~8 min;若瘤颈较为宽大的患者则需换用有电凝效果的镊夹将瘤颈电凝后再行夹闭,并常规逐层关闭颅腔。术后对所有病患均予以抗感染药物处理,做好各项生命体征监测。
1.3观察指标统计并记录两组的手术时间、术中出血量、术后住院时间等手术相关指征,术中出血量的测量采用纱布称重法进行。参照文献[4]评估临床疗效,患者身体机能康复良好,可进行正常生活工作为显效;患者意识恢复良好,但仍需在旁人协助下方可完成正常生活或工作为有效;处于无意识状态,对外界缺乏认知反应,但有明显的觉醒与睡眠周期、自主呼吸及心跳功能正常,脑干功能存在丧失自我生存为无效,总有效率=(显效例数+有效例数)/总例数×100%。同时观察两组的并发症发生情况,包括切口感染、电解质紊乱、颅内感染等。
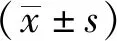
2 结果
2.1两组疗效及并发症发生率比较显微组总有效率高于血管组,差异有统计学意义(χ2=7.94,P<0.05);显微组并发症发生率明显高于血管组,差异有统计学意义(χ2=8.50,P<0.05),见表1。

表1 两组临床疗效及并发症发生率比较[n=98,n(%)]
2.2两组手术相关指征比较血管组手术时间、住院时间明显短于显微组(P<0.05),术中出血量明显少于显微组(P<0.05),见表2。

表2 两组手术相关指标比较
3 讨论
颅内动脉瘤的临床发病机制尚未明确,其发病部位大多集中于脑底动脉环前半部,一旦患病,容易导致脑血管痉挛、自发性脑出血等[5]。随着医疗水平的发展,多数颅内静脉瘤可得到满意救治,一般认为血管内介入疗法、显微神经外科手术治疗是颅内动脉瘤的常用疗法。其中通过显微神经外科手术疗法的手术视野良好,能够较为准确、直接地清除因动脉瘤破裂所导致的血肿,复发率较低。但有学者研究认为[6],开颅手术的创伤大,患者术后恢复速度较慢,脑组织随意暴露增大了各类并发症的发生风险,给患者的术后生存质量带来严重影响。血管内介入疗法的创伤相对更小、安全性高,对于治疗后的康复有积极作用。但也有报道认为[7],血管内介入疗法在治疗巨大动脉瘤时难度较大,且血肿所带来的占位效应也无法通过血管介入治疗解除;同时由于血管内介入疗法的手术难度更高,治疗费用也相对增加,加上手术特征的限制使其无法彻底清除病灶,增大术后复发风险。本次研究结果表明,显微组总有效率94.90%高于血管组86.73%,差异有统计学意义(P<0.05);显微组手术时间、住院时间长于血管组(P<0.05),术中出血量多于血管组(P<0.05),与袁红刚[8]的临床研究结果基本一致。
笔者认为在颅内动脉瘤的疗法选择上,应注意:①对于年龄较大、合并手术高危因素的患者,选择血管内介入疗法的治疗安全性明显高于显微神经外科手术疗法[9],降低病患的手术风险。②从动脉瘤大小看,当动脉瘤直径>10 mm时,建议选用显微神经外科手术疗法,避免血管内介入疗法无法彻底清除而导致二次治疗带来的伤害,改善预后。③结合患者身体情况看,当患者Hunt-Hess分级低于Ⅲ级,且身体情况并未表现出重要脏器功能异常或手术禁忌证,建议显微神经外科手术治疗[10],反之采用血管内介入疗法。④若通过术前影像学观察发现患者的瘤体周围有明显粘连,存在蛛网膜下腔多次出血史,则建议选用血管介入疗法,以避免开颅手术所带来的风险,为患者的术后康复和预后创造良好条件。
综上所述,临床上在对颅内动脉瘤予以治疗时,可结合实际情况考虑血管内介入疗法和显微神经外科手术治疗,二者均有各自的优缺点,需结合患者实际情况选择合适方法,以帮助进一步优化疗效、改善患者预后。

