经尿道前列腺腔内剜除术治疗老年大体积良性前列腺增生
潘伟,余东升
(罗山县人民医院 a.泌尿外科;b.超声诊断科,河南 信阳 464200)
良性前列腺增生是临床常见男科疾病,患者群体多为老年人,临床治疗以手术为主。经尿道前列腺电切术是治疗良性前列腺增生的金标准,但对于大体积前列腺增生存在易出血、腺体切除不足、术后并发症明显等局限性,手术风险较大。经尿道前列腺腔内剜除术是治疗良性前列腺增生的常用术式,手术创伤小,安全性高[1]。但其对老年大体积良性前列腺增生的治疗效果如何,仍需进一步数据证实。基于此,本研究选取罗山县人民医院老年大体积良性前列腺增生患者分组对比,以分析经尿道前列腺腔内剜除术的效果。
1 资料与方法
1.1 一般资料选取罗山县人民医院2017年1月至2019年10月收治的60例老年大体积良性前列腺增生患者,其中33例接受经尿道前列腺腔内剜除术为研究组,另27例接受经尿道前列腺电切术为对照组。对照组年龄为60~75岁,平均(67.64±3.16)岁;残余尿量为83~137 mL,平均(108.63±10.04)mL;病程为17~43个月,平均(29.86±5.73)个月。研究组年龄为60~76岁,平均(68.22±3.25)岁;残余尿量为81~140 mL,平均(110.54±10.19)mL;病程为16~45个月,平均(30.39±5.85)个月。两组一般资料比较,差异无统计学意义(P>0.05)。
1.2 选取标准纳入标准:(1)经直肠指诊、B超检查、残余尿测定确诊为老年大体积良性前列腺增生;(2)符合手术指征;(3)患者签署知情同意书。排除标准:(1)凝血功能异常;(2)合并尿道狭窄、前列腺癌、神经源性膀胱;(3)近期服用抗凝药物;(4)前列腺手术史。
1.3 治疗方法(1)研究组接受经尿道前列腺腔内剜除术。连续硬膜外麻醉,常规消毒铺巾,电切镜经尿道置入,采用氯化钠溶液进行灌流,确认前列腺增生及双侧输尿管、精阜、括约肌、膀胱颈等情况,若合并膀胱结石则先行钬激光碎石术碎石。切开精阜近端,采取推切方式寻找外科包膜与增生腺体间隙,前列腺中叶钝性逆向分离至膀胱颈并顺行切除,在所分离间隙处钝性剥离侧叶,于靠近膀胱颈处不完全剥离前列腺组织,切除前列腺侧叶,确认前列腺窝,止血,取出前列腺碎块。(2)对照组接受经尿道前列腺电切术。连续硬膜外麻醉,常规消毒铺巾,均匀切割膀胱颈至精阜上缘腺体,深度至外科包膜,做出标志沟后向两侧切,最后切除精阜周围腺体。两组术后常规预防感染,术后切除等前列腺组织送检。
1.4 观察指标
1.4.1手术相关指标 前列腺切除量、术中出血量、手术时间、尿管留置时间。
1.4.2临床症状 参照国际前列腺症状评分(International prostate symptom score,IPSS)评估术前及术后3个月临床症状,共7项,每项1~5分,分值越高表明症状越严重。
1.4.3最大尿流率 两组术前及术后最大尿流率(Qmax)。
1.4.4生活质量 以生活质量量表(quality of life,QOL)进行评估,最高分值为60分,其中51~60分为良好,41~50分为较好,31~40分为一般,21~30分为较差,<20分为极差,分值越高表明生活质量越好。
1.4.5术后并发症发生率 出血、尿失禁、膀胱黏膜损伤。
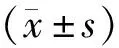
2 结果
2.1 手术相关指标研究组前列腺切除量多于对照组,术中出血量少于对照组,手术时间、尿管留置时间短于对照组(P<0.05)。见表1。

表1 两组手术相关指标比较
2.2 IPSS、Qmax术后3个月两组IPSS评分低于术前,Qmax高于术前,且研究组Qmax高于对照组(P<0.05)。见表2。

表2 两组手术前后IPSS、Qmax比较
2.3 生活质量术后3个月两组QOL评分均有所提高,且研究组高于对照组(P<0.05)。见表3。

表3 两组手术前后生活质量评分比较分)
2.4 术后并发症发生率术后研究组出现出血1例,尿失禁2例,膀胱黏膜损伤1例。对照组出现出血2例,尿失禁2例,膀胱黏膜损伤1例。研究组术后并发症发生率[12.12%(4/33)]与对照组[18.52%(5/27)]比较,差异无统计学意义(P>0.05)。
3 讨论
良性前列腺增生是男性多发病,患者群体以老年人居多,40岁之后发病率逐年上升。数据显示,85岁以上人群良性前列腺增生发病率约为90%[2]。前列腺增生可诱发下尿路相关疾病,同时会代偿性增生纤维结缔组织,减少腺体细胞α平滑肌肌动蛋白,导致逼尿肌功能失调,扩张上尿路积水,造成肾衰退。前列腺增生病程较长,若长期未得到干预会导致患者出现抑郁、焦虑等心理障碍,如何有效治疗逐渐受到临床重视。
微创手术是治疗良性前列腺增生的主要方案,经尿道前列腺电切术是治疗良性前列腺增生的标准术式,可有效缓解临床症状,切除增生腺体,改善患者生活质量[3]。但该术式仍存在一定局限性:术中易出血,对大体积良性前列腺增生患者腺体切除有限,术中灌洗液吸收入血可提高术后并发症发生率,诱发经尿道前列腺电切综合征。
经尿道前列腺腔内剜除术是在经尿道前列腺电切术基础上结合开放性手术改良而来,采用全新等离子技术,腺体切除更加彻底,且手术时间较短[4-5]。经尿道前列腺腔内剜除术解剖基础是根据增生腺体对周围组织挤压形成外科包膜,沿该包膜内侧进行腺体分离,可完整剥除腺体,前列腺增生腺体切除较为彻底。经尿道前列腺腔内剜除术以推切方式寻找外科包膜与增生腺体间隙,采用电切镜鞘钝性逆向分离前列腺中叶至膀胱颈,借鉴了开放式手术的切除方法,可缩短手术时间,减少术中出血量[6]。针对大体积前列腺增生,由于中叶增生明显,若整体剜除前列腺腔内腺体易造成前列腺组织塌陷,诱发大出血、包膜穿孔、尿外渗等相关并发症。本研究对大体积前列腺实施分块剜除的方式进行剥离,首先剥离中叶,然后顺时针、逆时针剥离两侧两叶,可避免上述并发症。杨小明等[7]通过经尿道前列腺腔内分叶剜除术治疗大体积前列腺增生,证实分叶剜除具有较高安全性,有助于促进术后康复。本研究结果显示,研究组前列腺切除量多于对照组,术中出血量少于对照组,手术时间、尿管留置时间短于对照组,术后3个月Qmax高于对照组,表明经尿道前列腺腔内剜除术治疗老年大体积良性前列腺增生手术时间短,术中出血量少,可提高前列腺切除量,增加Qmax。另外,研究组术后并发症发生率与对照组比较无明显差异,表明经尿道前列腺腔内剜除术安全性高。
综上,经尿道前列腺腔内剜除术手术时间短,术中出血量少,治疗老年大体积良性前列腺增生患者可提高前列腺切除量,增加最大尿流率,安全性高。

