中国城市三甲医院老年2型糖尿病患者生活质量及其影响因素
李翔,许樟荣,王爱红,牛文芳,李丽君,牟玉梅,陆祖谦
(战略支援部队特色医学中心内分泌科,北京100101)
目前,人口老龄化已经成为我国一个极为严峻的社会问题。2013年全国流行病学调查显示≥60岁人群糖尿病患病率为20.9%[1]。由于防止糖尿病并发症的发生在短期内无法实现,对于老年糖尿病患者来说改善生活质量显得更为现实和重要。如果治疗目标由临床结果转变为生活质量,哪些治疗措施会带给老年2型糖尿病患者最大的获益尚不清楚。本研究试图探索影响老年2型糖尿病患者生活质量的因素,以更好地为老年2型糖尿病患者实施个体化治疗提供依据。
1 对象与方法
1.1 研究对象
研究对象为2015年3至11月16家三甲医院收治的2型糖尿病患者479例。糖尿病直接医疗费用调查研究[2]中年龄≥60岁的2型糖尿病患者,均被纳入此次研究。本研究经战略支援部队特色医学中心伦理委员会批准,所有患者均签署知情同意书。
1.2 方法
收集患者一般人口学资料(年龄、性别、糖尿病病程、身高、体质量、文化程度、家庭收入、教育程度、医保情况和吸烟等),临床资料(血压、糖尿病治疗药物、糖尿病并发症情况、合并症等)以及实验室检查结果(生化检查和糖化血红蛋白)。患者均完成欧洲五维健康量表(European quality of life-5 dimensions,EQ-5D)问卷。
视网膜病变由眼科专科医师进行眼底检查后给与诊断。如果估算肾小球滤过率(estimated glomerular filtration rate,eGFR)<60 ml/(min·1.73m2)或持续蛋白尿超过>0.5 g/d或尿微量白蛋白/肌酐比值(urine albumin creatine ratio, UACR)>30 mg/g两次,诊断为糖尿病肾病。如果患者有神经病变症状和体征或10 g单丝或128 Hz音叉检查异常,且排除其他疾病后,诊断为糖尿病周围神经病变。既往有心肌梗死、心绞痛、冠状动脉成形术、冠状动脉造影检查提示狭窄时诊断为心血管疾病。既往有卒中病史诊断为脑血管疾病。既往有间歇性跛行、下肢血管介入手术、足背动脉搏动减弱或消失、踝肱指数<0.9或血管造影检查显示下肢动脉狭窄时诊断为周围血管病变。
1.3 生活质量的评估
本研究采用EQ-5D量表评估患者的生活质量。量表包括EQ-5D健康描述系统和直观式健康量表(European quality of life-5 dimensions visual analogue scale,EQ-VAS)两部分。EQ-5D健康描述系统包括5个维度,即行动能力、自我照顾能力、日常活动能力、疼痛或不舒服、焦虑或抑郁。每个维度又包含3个水平,即没有任何问题、有些问题和有严重问题。根据患者5个维度3个水平的健康状态综合评估患者的生活质量,总共可以定义243种可能的健康状态,进一步使用效值转换表可以获得EQ-5D的总效值。目前英国、美国和日本的效值转换表是最常用的,鉴于我国和日本在地理位置、人种、生活方式和对健康的偏好方面更接近,本研究采用了日本效值转换表[3]。换算后每种健康状态对应-0.111~1.000,指数越高代表患者生活质量越好。EQ-VAS是一个长20 cm的垂直的视觉刻度尺。用来评价患者自我感觉的总体健康状况。顶端为100分代表“心目中最好的健康状况”,底端为0分代表“心目中最差的健康状况”[4]。
1.4 统计学处理
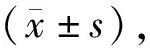
2 结果
2.1 研究人群的人口统计学特征
共479例患者被纳入本研究,其中男性232例,女性247例;平均年龄(67.6±6.0)岁,其中60~70岁患者315例(65.8%),70~80岁患者148例(30.9%),≥80岁患者16例(3.3%);平均糖尿病病程(11.6±8.8)年;平均糖化血红蛋(7.1%±1.4%)。详见表1。

表1 研究人群的人口统计学特征
2.2 研究人群生活质量的评估
2.2.1 研究人群各维度受损情况分析 共191例(39.9%)患者报告至少一个维度存在问题,其中焦虑或抑郁比例最高为24.2%。行动能力、自我照顾能力、日常活动能力、疼痛或不舒服方面存在问题的比例分别为15.0%、4.8%、9.0%和22.1%。
2.2.2 各维度受损的单因素分析 80岁以上患者报告各个维度存在问题的比例明显高于其他年龄组,糖化血红蛋白越高、合并脑血管疾病和胰岛素治疗的患者在自我照顾能力、日常活动能力、疼痛或不舒服方面存在问题的比例显著增加,血脂异常和合并糖尿病周围神经病变的患者更可能在行动能力、日常活动能力和疼痛或不舒服方面存在问题,合并糖尿病肾病或糖尿病周围神经病变的患者出现焦虑或抑郁的比例显著增加(P<0.05)。而糖尿病病程、体质量指数和高血压对各维度无明显影响(P>0.05;表2)。

表2 研究人群EQ-5D各维度存在问题的患者比例
2.2.3 研究人群EQ-5D总效值和EQ-VAS评分 研究人群EQ-5D总效值和EQ-VAS评分分别为(0.77±0.13)和(76.9±11.9)。80岁以上患者、糖化血红蛋白低、合并血脂异常、脑血管疾病、周围血管疾病、视网膜病变、神经病变、胰岛素治疗以及文化程度低的患者EQ-5D总效值越低(P<0.05)。而糖化血红蛋白低、女性、合并心血管疾病、脑血管疾病、周围血管疾病、视网膜病变、肾脏病变、神经病变、胰岛素治疗的患者EQ-VAS评分越低(P<0.05;表3)。

表3 研究人群EQ-5D总效值和EQ-VAS评分
2.3 老年2型糖尿病患者生活质量的影响因素
对单变量分析中有意义的变量采用线性回归模型进行校正后发现,年龄、糖化血红蛋白和糖尿病周围神经病变是EQ-5D总效值的影响因素,影响EQ-VAS评分的因素则为糖化血红蛋白、糖尿病视网膜病变、心血管疾病和脑血管疾病(表4)。
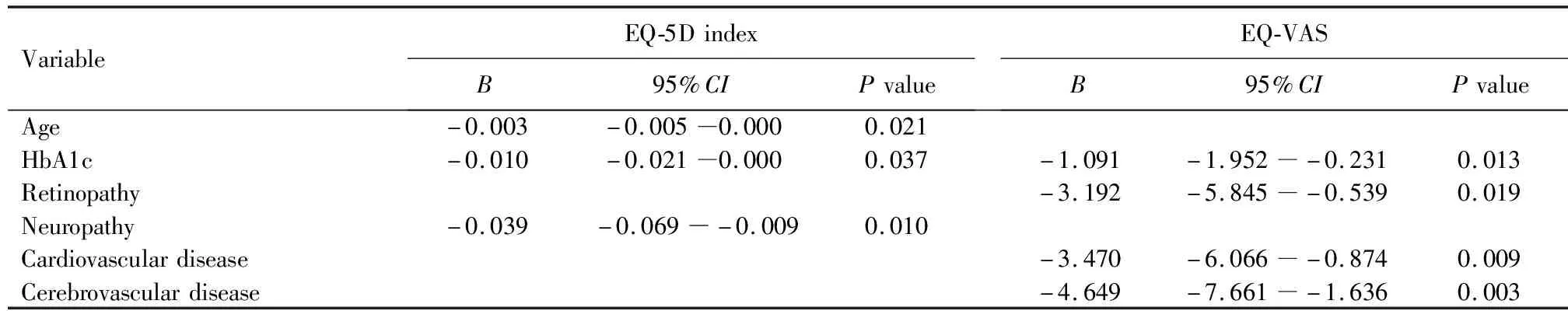
表4 影响EQ-5D总效值和EQ-VAS评分的独立危险因素
3 讨 论
老年人的生活质量直接反映了其身体健康程度和精神幸福感。本研究中焦虑或抑郁(24.2%)、疼痛或不舒服(22.1%)是老年糖尿病患者最容易受影响的两方面,这与国内其他研究结果相似[5]。焦虑或抑郁的比例明显高于一般老年人群(10.5%)[6]。这可能因为患者需要一直坚持规律健康的生活方式、每日用药以及定期复诊,担心糖尿病导致慢性并发症并影响身体健康。如果再得不到适当的理解和支持,患者会觉得无助和害怕,从而导致各种不安、焦虑甚至抑郁。本研究中焦虑、抑郁随年龄增加发生率增高,但是在80岁以上年龄组中又出现了下降,这与其他研究结果相似[7],可能的原因之一是随着患者年龄进一步增加,患者更多地认为身体的不适与衰老有关,因而更能接受现状。
本研究中老年患者EQ-5D总效值和EQ-VAS评分分别为0.77和76.9,低于一般人群0.91~0.98[7,8]和77.3~85.1[9],这表明糖尿病确实降低患者的生活质量。HbA1c水平与EQ-5D总效值及EQ-VAS评分存在负相关。这与Takahara等[10]的研究结果相似,但是Lu等[3]则发现HbA1c、HOMA胰岛素抵抗指数和空腹血糖与生活质量无关。
除了糖尿病周围神经病变以外,糖尿病视网膜病变以及心脑血管疾病也降低患者生活质量。这与国内外的研究结果相似。Pan等[6]的研究表明,卒中、心脏疾病和认知功能障碍是影响患者生活质量的主要因素,Hayes等[11]研究也同样表明卒中、心肌梗死是降低患者生活质量最重要的并发症。本研究中糖尿病视网膜病变主要影响患者日常活动能力,这类似于国内外研究结果[12,13]。这可能与糖尿病视网膜病变能导致患者对比敏感度下降、视野缺损、甚至视力丧失,从而影响患者日常行动能力和社会交往,降低其生活质量。除此之外,糖尿病视网膜病变还可能使患者感到焦虑、不安和恐惧,从而产生不良负面情绪,进一步降低患者对治疗的依从性和生活质量。本研究中高血压、血脂异常对生活质量无明显影响,这可能与EQ-5D对这些方面的敏感性不足有关。医疗费用的支付方式虽然在单变量分析中发现与行动能力明显相关,但在多变量分析中校正其他因素后并未发现支付方式与行动能力有关,这可能是混杂因素的影响。本组人群中不同支付方式的患者平均年龄之间存在显著差异(自费 63.5岁,城镇居民 68.4岁,城镇职工 67.5岁,新农合 65.8岁,其他 68.6岁),而年龄对行动能力有显著影响,因此可能由于年龄这一混杂因素所致。
本研究尚存在一些不足:(1)患者均来自三级甲等医院,因此研究结果的代表性和普遍性受到一定影响;(2)在探讨并发症和合并症对生活质量影响时,对同一并发症和合并症的具体类型、严重程度和发生次数没有区分;(3)由于本研究是横断面设计,无法明确影响因素与生活质量之间的因果关系;(4)虽然采用了国际上广泛使用的EQ-5D量表,但由于其是评估生活质量的通用工具,因此在对2型糖尿病患者评估和结果解释时可能存在一些局限,尤其是我们仅仅关注了一般健康结果而忽略了疾病特异性生活质量。
综上,糖尿病对老年患者的生活质量有着更加明显的影响,年龄、血糖控制水平、糖尿病慢性并发症以及合并症都是重要的影响因素。认识到老年糖尿病患者的生活质量现状及其影响因素,并据其制定合理的治疗计划,可控制糖尿病并提高老年患者的生活质量。

