中医证型及高凝状态对特发性膜性肾病预后影响的Logistic 回归分析
娄成利 王永钧 徐 业 黄 科 王汉岑 胡平新 徐秀琴
膜性肾病(membranous nephropathy,MN)以大量蛋白尿或肾病综合征为主要临床表现,分为特发性膜性肾病(idiopathic membranous nephtopathy,IMN)与继发性膜性肾病(secondary membranous nephropathy,SMN)两类[1-2]。IMN 在原发性肾小球疾病中约占13.97%[3],在膜性肾病中约占70%[2],发病率逐渐升高[4]。IMN 临床转归呈多样性,且广泛存在高凝状态,容易发生静脉血栓栓塞事件,严重影响患者的预后[5]。因此,早期对各项危险因素及高凝状态的评估对治疗和愈后至关重要。本项研究通过对IMN 患者治疗前的血凝指标及中医证型与随访3 年后的愈后情况进行Logistic 回归分析,探究IMN 早期凝血功能及中医证型分布对愈后的影响,从而指导治疗。
1 资料与方法
1.1 临床资料 对2014 年11 月—2016 年11 月于浙江省嘉兴市中医医院行肾穿刺活检术的IMN 住院患者58 例临床资料进行回顾性分析,其中男42 例,女16 例,年龄(51.46±11.27)岁。
1.2 纳入标准 (1)年龄>18 岁;(2)符合《肾脏病学》IMN 诊断标准[6],肾活检时血肌酐<445μmol/L;(3)中医诊断辨证分型符合《中药新药临床研究指导原则(试行)》[7],入院后由专科中医师进行证候、舌脉的收集和中医辨证,并进行规范化的治疗和定期评估;(4)西医治疗方法根据2012 年颁布的KDIGO 临床实践指南[8]实施;(5)所有研究对象住院治疗后均规律随访3 年。
1.3 排除标准 (1)SMN,如乙肝相关性膜性肾病、系统性红斑狼疮、恶性肿瘤等;(2)既往有精神疾病史;(3)合并有心、脑、肝和造血系统等严重原发疾病者。
1.4 中医辨证 中医诊断为“肾风”“水肿”范畴,中医证型根据《中药新药临床研究指导原则(试行)》[7]中慢性肾炎的中医证型标准,主证:(1)脾肾气虚证:腰脊酸冷,疲倦乏力,浮肿,纳差或腹胀,大便溏,尿频或夜尿多,舌质淡红,苔薄白,脉细;(2)脾肾阳虚证:全身浮肿,面色晄白,畏寒肢冷,腰脊冷痛,精神萎靡,苔白,脉沉细或沉迟无力;(3)肝肾阴虚证:目睛干涩或视物模糊,头晕耳鸣,五心烦热或手足心热或口干咽燥,腰肌酸痛,舌红少苔,脉弦细或细数;(4)气阴两虚证:面色无华,少气乏力,或易感冒,午后低热,或手足心热,腰痛或浮肿,舌质红或偏红,少苔,脉细或弱。次证:(1)水湿证:颜面或肢体浮肿,舌苔白或白腻,脉细或沉细;(2)湿热证:皮肤疖肿、疮疡,咽喉肿痛,小溲黄赤、灼热或涩痛不利,面目或肢体浮肿,口干或口苦、口粘,脘闷纳呆,口干不欲饮,苔黄腻,脉滑数;(3)血瘀证:面色黧黑或晦暗,腰痛固定或呈刺痛,舌色紫暗或有瘀点、瘀斑,肌肤甲错或肢体麻木,脉象细涩。(4)湿浊证:纳呆,恶心呕吐,口中黏腻,舌苔腻,血尿素氮、肌酐升高。
1.5 治疗方法 根据2012 年颁布的KDIGO 临床实践指南[8]实施,(1)低危组:近6 个月的血肌酐无异常,每天尿蛋白<4g,给予血管紧张素转化酶抑制剂、血管紧张素Ⅱ受体拮抗剂控制血压减少蛋白尿;(2)中危组:近6 个月的血肌酐无异常,每天尿蛋白为4~8g,以及高危组:近6 个月的肾功能正常或降低,每天尿蛋白>8g,在低危组治疗方案基础上联合免疫抑制方案。包括激素(醋酸泼尼松片,浙江仙居制药)+环磷酰胺(注射用CXT,德国Baxter Oncoiogy Gmbh),口服激素起始量0.5·kg-1·d-1,缓解后规律撤减至停用。静脉使用环磷酰胺0.8g/月,分2 天给药,累计剂量6~8g 后停用。结合患者病情给予低蛋白饮食、降脂、抗凝等对症治疗。由专科中医师进行中医辨证治疗。
1.6 观察指标 24h 尿蛋白定量(Upro):使用Roche cobas 8000 生化仪进行检测;生化指标:采用Roche cobas 8000 生化仪检测肾小球滤过率(eGFR)、血肌酐(Scr)、血浆白蛋白(Alb)、总胆固醇(TCH)、三酰甘油(TG)、丙氨酸氨基转移酶(ALT)等;血凝分析:采用Sysmex CS-5000 检测纤维蛋白原(Fib)、D-二聚体(D-D)、凝血酶原时间(PT);血常规:采用Sysmex XN-9000 血液检测仪检测血小板(PLT);尿常规:采用Sysmex UF-1000i 及AUTION MAX AX-4030 进行尿液分析;血清抗M 型磷脂酶A2 受体抗体(PLA2R):统一由金域医学检测采用CBA 法及ELISA 法检测提供数据。
1.7 临床疗效标准 参照2012 年KDIGO 关于MN的指南[9]:(1)经治疗患者24h 尿蛋白定量≤0.3g 或转为阴性,血浆清蛋白含量≥35g/L,肾功能稳定为完全缓解;(2)经治疗患者尿蛋白定量0.4~3.5g 或较治疗前降低幅度在50%以上,血浆清蛋白含量30~34g/L,肾功能基本稳定为部分缓解;(3)经治疗患者各项指标仍未达到上述标准,若达到上述指标,但患者血肌酐上升幅度>50%为不缓解;(4)终点事件评定标准:随访终点为失访日、死亡日、肾功能恶化日(Scr升高>445μmol/L。或随访终点时Scr 是肾穿刺时的2倍且持续>132μmol/L)。根据上述疗效评定标准,本项研究将临床预后分为临床缓解和临床不缓解两组,完全缓解和部分缓解合称为临床缓解组。
1.8 统计学方法 应用SPSS 20.0 软件进行数据分析。正态分布的计量资料以均数±标准差() 表示,两样本比较采用t 检验;非正态分布计量资料采用秩和检验。两组计数资料比较采用χ2检验。单因素分析采用非条件Logistic 回归分析,变量进入方程按照α=0.05,剔除变量按照α=0.1,选取单因素Logistic 回归分析中差异有统计学意义的因子进行多因素Logistic 回归分析,进入与剔除条件同前。以P<0.05 为差异有统计学意义。
2 结果
2.1 一般资料 共收集符合纳入条件的患者58 例,其中临床缓解组38 例(65.52%),临床不缓解组18例(31.03%),2 例(3.45%)进入终点事件。临床缓解组男27 例,女11 例,年龄(53.76±10.34)岁,病程(45.27±10.37)个月,临床不缓解组男14 例,女4 例,年龄(51.15±12.19)岁,病程(43.62±10.68)个月,两组患者年龄、性别比例、病程比较,差异无统计学意义(P>0.05)。
2.2 两组实验室指标比较 两组患者肾活检时血ALT、TCH、PT、PLT 比较,差异无统计学意义(P>0.05);24hUpro、eGFR、Scr、Alb、TG、Fib、D-D、PLA2R阳性率差异存在统计学意义(P<0.05)。其中纤维蛋白原、D-D 升高提示患者存在高凝状态,见表1。
2.3 两组中医证型分布情况比较 从中医主证来看,临床缓解组以脾肾气虚为主(22/38,57.89%),其次是气阴两虚(10/38,26.32%),临床不缓解组以气阴两虚为主(7/18,38.89%),其次是脾肾气虚(5/18,27.78%)和脾肾阳虚(5/18,27.78%),脾肾气虚型在临床缓解组的分布显著高于临床不缓解组(P<0.05)。从中医次证来看,临床缓解组以水湿证为主(18/38,47.37%),其次是湿热证(9/38,23.68%),而临床不缓解组以血瘀证为主(11/18,61.11%),其次是湿浊证(4/18,22.22%),血瘀证在临床不缓解组的分布显著高于临床缓解组(P<0.05)。见表2。
2.4 临床指标与预后的单因素和多因素Logistic 回归分析 单因素Logistic 回归显示,Alb、TG、Scr、Fib、D-D、24h Upro、eGFR、PLA2R 和血瘀证(OR=1.751,95%CI=0.610-2.571,P=0.028)与IMN 的不良肾脏预后存在相关性。多因素Logistic 回归显示,PLA2R(OR=7.292,95%CI=1.136~46.79,P=0.036)、Fib(OR=1.010,95%CI=1.002-1.018,P=0.020)、D-D(OR=1.003,95%CI=1.001-1.004,P=0.010)是IMN 患者不良肾脏预后的独立危险因素。提示高凝状态的纤维蛋白原、D-D 是影响IMN 预后的重要因素。见表3-4。
3 讨论
MN 是肾病综合征最常见的病理类型之一,伴随着大量蛋白尿、低蛋白血症、高脂血症、高度水肿的临床表现,以及激素、利尿剂的临床运用,高凝状态在MN 患者中发生率居于高位[10-11]。血液高凝可并发静脉血栓栓塞,包括常见的肾静脉栓塞、下肢静脉栓塞、肺栓塞等,是造成IMN 患者出现不良愈后的重要危险因素[12]。目前IMN 高凝状态的诊断尚无统一的诊断标准,国际上普遍观点认为IMN 患者具有严重的低蛋白血症(Alb≤20g/L)和高胆固醇血症(Alb≥12mmol/L)时,同时伴有高纤维蛋白原血症(Fib>4g/L),提示高凝状态存在[13]。本项研究通过采集患者的Fib、D-D、PT 来判断患者的血凝状态。结果显示,临床不缓解组患者的Fib、D-D 指标显著升高,对比临床缓解组存在统计学意义(P<0.05),提示高凝状态为IMN 不良愈后的独立危险因素。单因素Logistic回归显示Fib、D-D 与IMN 患者临床缓解率相关,多因素Logistic 回归矫正了血清白蛋白、TG、Scr、24hUpr、eGFR 之后,提示PLA2R、Fib、D-D 升高仍是IMN 患者肾脏临床不良预后的独立危险因素。PLA2R 是目前普遍认同的IMN 预后及临床疗效检测指标[14],结合多因素回归统计结果,本研究认为高凝状态也可以作为早期预测IMN 患者不良肾脏预后的重要指标,甚至可能成为预测疗效的指标。
表1 临床缓解组和临床不缓解组特发性膜性肾病患者实验室指标比较()
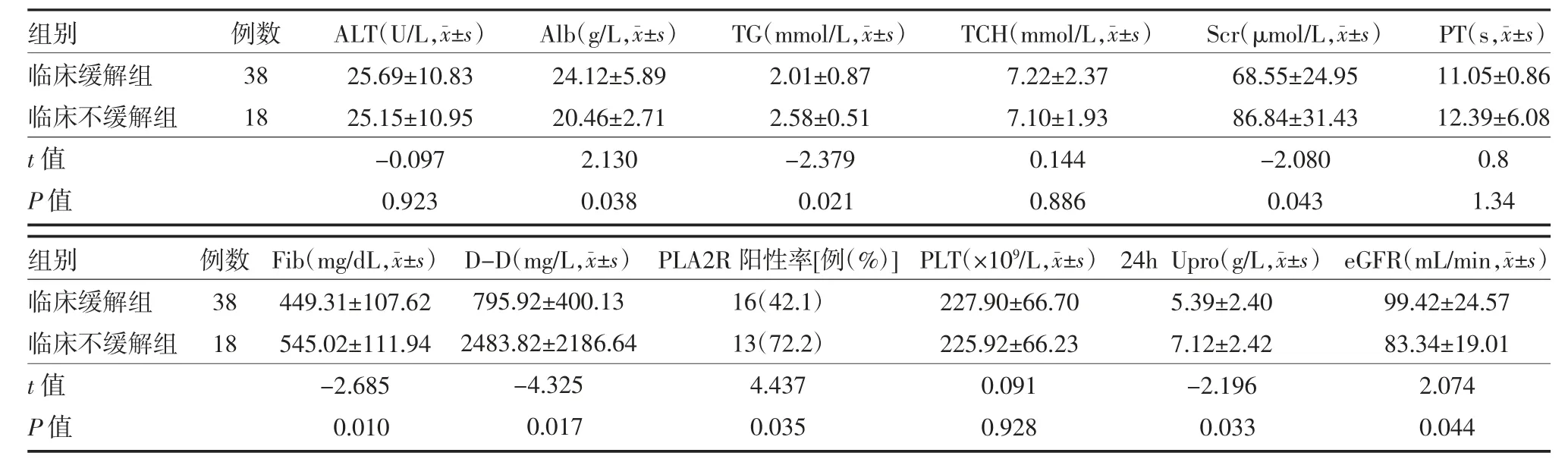
表1 临床缓解组和临床不缓解组特发性膜性肾病患者实验室指标比较()
注:ALT 为丙氨酸氨基转移酶;Alb 为血浆白蛋白;TG 为三酰甘油;TCH 为总胆固醇;Scr 为血肌酐;PT 为凝血酶原时间;Fib 为纤维蛋白原;DD 为D-二聚体;PLA2R 为血清抗M 型磷脂酶A2 受体抗体;PLT 为血小板;24h Upro 为24h 尿蛋白定量;eGFR 为肾小球滤过率
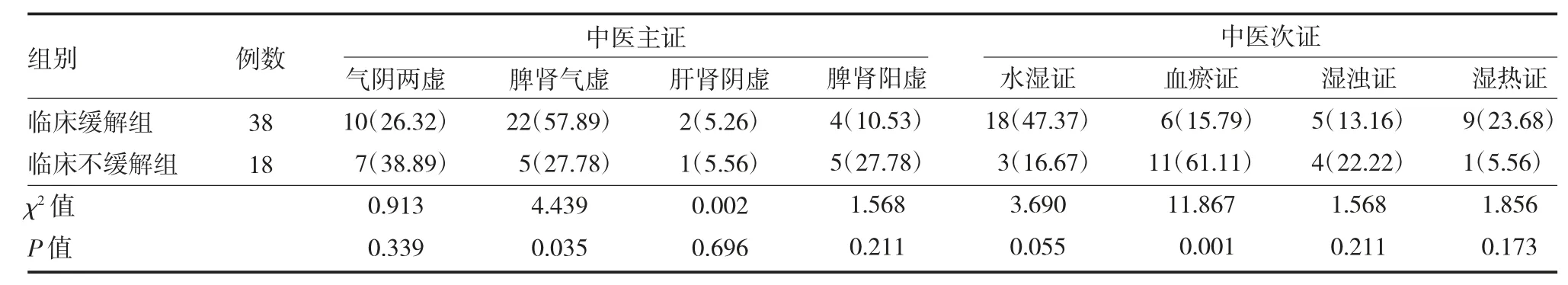
表2 临床缓解组和不缓解组特发性膜性肾病患者中医证型分布[例(%)]
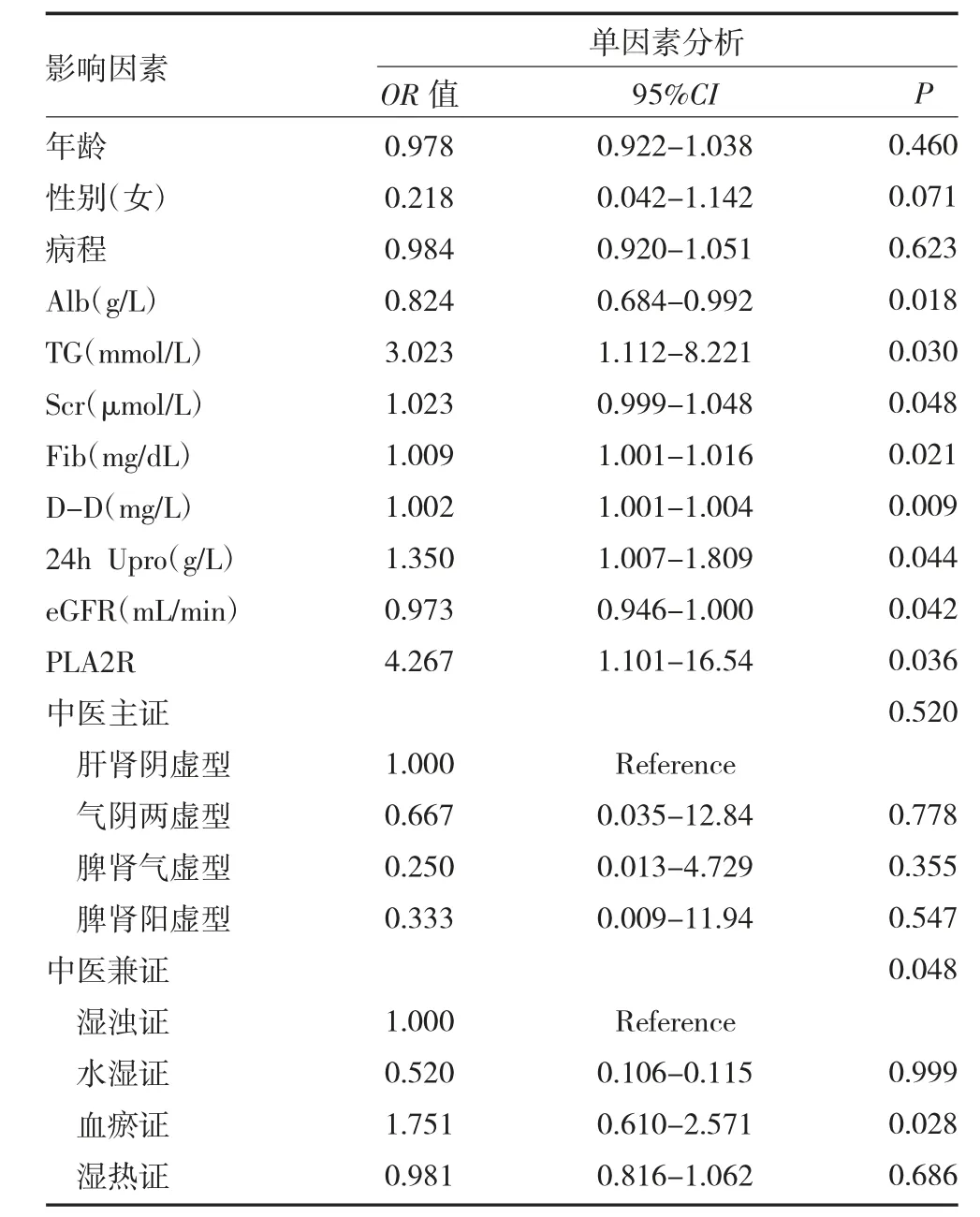
表3 特发性膜性肾病患者临床指标与预后的单因素回归分析
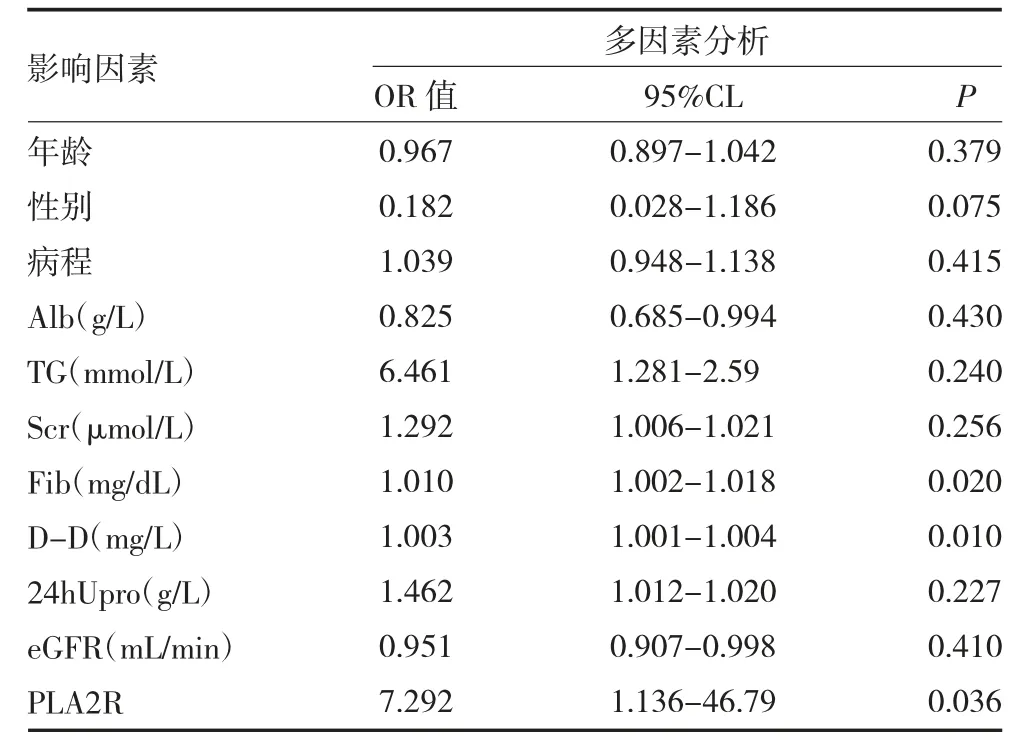
表4 特发性膜性肾病患者临床指标与预后多因素回归分析
中医认为MN 属“水肿”“尿浊”范畴,与脾肾亏虚、湿热蕴结、血瘀阻络密切相关[15],较多观点认为脉络瘀阻贯穿IMN 始末[16]。其病机主要是由于气阴两虚或脾肾两虚,兼夹水湿、湿热、瘀血[17]。本研究结果显示,临床缓解组以脾肾气虚为主,其次是气阴两虚,临床不缓解组以气阴两虚为主,其次是脾肾气虚和脾肾阳虚,研究结果符合上述病机特点,两组脾肾气虚型占比差异有统计学意义(P<0.05),脾肾气虚型在临床缓解组的分布显著高于临床不缓解组,可见临床脾肾气虚型相对缓解情况良好,但回归分析未提示与临床预后的统计学意义。从次证来看,临床缓解组以水湿证为主,临床不缓解组以血瘀证为主,两组血瘀证差异有统计学意义(P<0.05),血瘀证在临床不缓解组的分布显著高于临床缓解组。且单因素Logistic 回归显示血瘀证(OR=1.751,95%CI=0.610-2.571,P=0.028)与IMN 的不良肾脏预后有关系,因此,血瘀证可作为早期评估预后的指标之一。
根据本项研究结果,临床工作者应重视IMN 患者早期高凝状态,积极给予干预,改善患者长期预后。本研究为单中心回顾性研究,样本量有限,不能完全矫正基础用药、急性感染等因素对预后的影响,尚有待更加大规模的前瞻性研究予以证实。

