妊娠合并乙型肝炎病毒感染对母儿结局的影响分析及相关因素探讨
广东省东莞市妇幼保健院(523000)张铭承 方运勇
乙型肝炎病毒(Hepatitis B virus;HBV)感染引起乙型肝炎的病原体,受到感染后的患者会出现各种类型的急性慢性乙型肝炎,乙型肝炎感染途径主要是通过母婴进行传播[1]。妊娠HBV患者不仅会并发其他疾病,还会增加母婴不良妊娠结局的风险,导致产妇出现产后出血或产褥感染等,并引发新生儿出现畸形、早产等并发症。为了降低HBV感染对孕妇妊娠不良结局的发生率,本文选取本院收治的80例妊娠合并HBV患者,并选取同期在本院进行体检的60名健康孕妇,作妊娠合并HBV感染对母儿结局的影响分析及相关因素探讨,现将所得结果报告如下。
1 资料与方法
1.1 一般资料 选取本院2017年1月~2020年1月期间收治的80例妊娠合并HBV患者作为观察组,并选取同期在本院进行体检的60名健康孕妇为对照组,本次研究在院伦理委员会的监督下进行,所有受试者均已签署知情同意书。对照组年龄20~34岁,均数(27.05±3.65)岁;经产妇42例,初产妇18例;身高150~172cm,均数(161.05±5.21)cm。观察组年龄20~35岁,均数(27.51±3.04)岁;经产妇60例,初产妇20例;身高150~171cm,均数(160.69±5.20)cm。两组一般资料比较差异无统计学意义(P>0.05)。
1.2 纳入、排除标准 纳入标准:①入组患者均符合妊娠合并HBV感染的诊断标准,均经乙肝五项、B超检查及生化指标确诊;②产妇年龄20~35岁之间;③均能完成生化指标测定,且具有完整的临床资料。排除标准:①参与其他研究,研究中途退出的受试者;②合并妊娠期糖尿病、高血压及凝血功能异常者;③合并精神异常、伴有自身免疫系统疾病及认知功能异常者。
1.3 方法 主动与受试者交流,收集其资料,包括年龄、身高、产次等,统计受试者妊娠并发症发生情况。同时,抽取所有受试者3ml清晨空腹静脉血,经离心后静置,使用生化自动分析仪器(天津微纳芯科技有限公司生产)检测受试者谷草转氨酶(ALT)、谷丙转氨酶(AST)、总胆红素(TBIL)、白蛋白的水平,所选的试剂盒由中生北控生物科技股份有限公司生产,具体操作流程以说明书为准。
ALT正常值:男5~40U/L,女5~35U/L;AST正常值:0~40U/L;TBIL正常值:新生儿0~1d的值为34~103umol/L;白蛋白正常值:40~55g/L。
1.4 观察指标 比较妊娠合并HBV患者以及健康产妇的妊娠并发症发生率,并分析年龄、ALT、AST、TBIL以及白蛋白水平对HBV感染产妇妊娠不良结局的影响。妊娠结局判定标准:产妇足月生产,能顺利娩出胎儿,胎儿娩出后24h内出血量正常,且能止血,无其他并发症发生表示妊娠良好;产妇生产后24h内出血量超过500mL,且新生儿呼吸困难则表示妊娠不良。并发症:胎膜早破、早产、胎儿窘迫、产后出血。
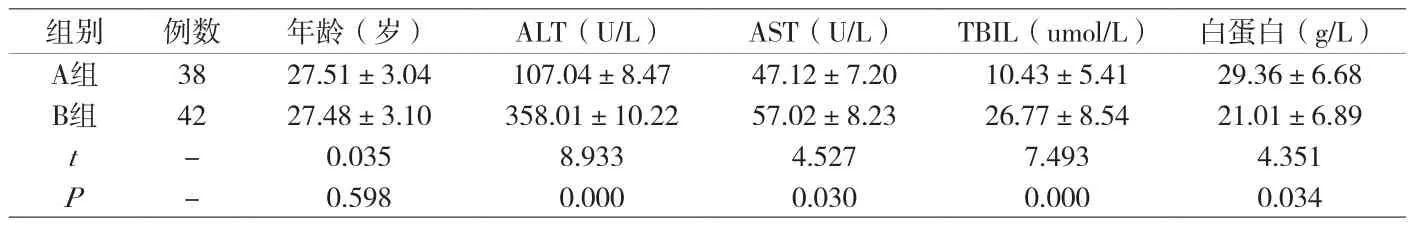
附表1 妊娠合并HBV患者影响妊娠结局的单因素分析
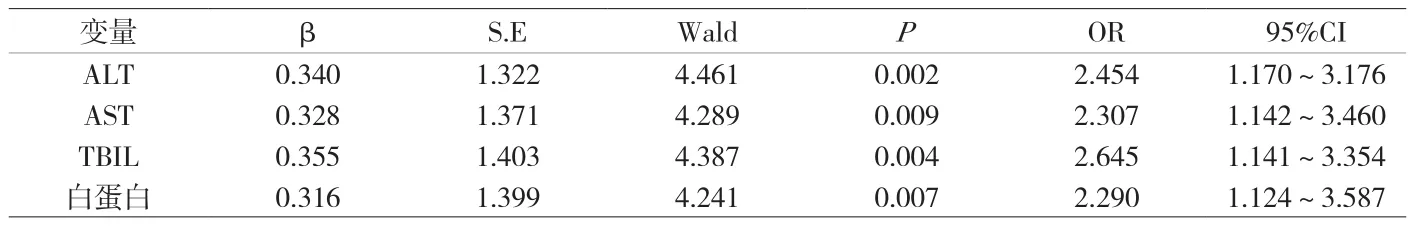
附表2 妊娠合并HBV患者影响妊娠结局的多因素分析
1.5 统计学方法 使用SPSS20.0统计学软件对数据进行分析,计数资料与计量资料分别以(%)、(±s)表示,并分别行X2、t检验。若P<0.05,则说明两组数据差异存在统计学意义。
2 结果
2.1 观察组与对照组的妊娠并发症发生率对比 观察组胎膜早破、早产、胎儿窘迫、产后出血的并发症发生率分别为10.00%、11.25%、15.00%、16.25%,均高于对照组(1.67%、1.67%、3.33%、3.33%)(P<0.05)。
2.2 妊娠合并HBV患者影响妊娠结局的单因素分析 经过分析受试者的年龄、ALT、AST、TBIL以及白蛋白水平得出,ALT、AST、TBIL以及白蛋白是影响妊娠结局的因素,见附表1。
2.3 妊娠合并HBV患者影响妊娠结局的多因素分析 经过多因素Logistics分析,ALT、AST、TBIL以及白蛋白是影响妊娠结局的独立危险因素,见附表2。
3 讨论
孕妇携带HBV,不仅会传染到新生儿身上,还会使早孕反应加重,增加早产风险,且随着孕周的增加,HBV在孕妇体内扩散与增殖,其肝细胞被破坏,免疫力降低以及肝功能受损,会严重危害到孕妇的身体健康[2]。因此,通过统计HBV患者妊娠并发症的发生率,分析影响妊娠不良结局的原因,可以让临床对该病妊娠患者进行针对性的治疗以及妊娠期预防护理,从而延缓其病情进展,降低不良妊娠结局的发生率。
本次研究得出,观察组胎膜早破、早产、胎儿窘迫、产后出血的并发症发生率均高于对照组(P<0.05)。在刘玉芳[3]的研究中,妊娠合并乙型肝炎病毒感染孕妇为观察组,同期90例健康孕妇为对照组,对比两组产妇与新生儿并发症的发生情况均得出,观察组产妇与新生儿的并发症发生率高于对照组(P<0.05)。虽然刘玉芳的研究中并没有细分母婴妊娠后具体并发症发生情况,但从该作者的研究结果得知,本次研究所得结论与其结论有一定的相似,由此可见,妊娠合并乙型肝炎病毒感染会增加孕妇与新生儿的并发症发生率。分析原因,产妇在感染HBV后,肝功能因此受损,肝脏合成的凝血因子功能随之受到影响,所以产妇产后出血的发生率增加;由于产妇的肝功能、宫内环境发生改变,致使胎盘出现损伤,加上HBV的直接致畸作用,导致胎盘发生一些病理改变,所以胎膜早破、早产、胎儿窘迫的并发症增加。同时,受到HBV感染的产妇肝功能降低后,肝脏对灭活醛固酮的能力下降,水钠潴留增加,产妇在妊娠期出现的高血压疾病几率也会因此增加,且HBV会诱发出肝内胆汁淤积的症状,导致胰岛素与胰高血糖素受到不良影响,其合成糖原功能下降,妊娠糖尿病因此出现[4]。
此外,本次经单因素分析得出,ALT、AST、TBIL、白蛋白异常是影响HBV感染产妇妊娠结局的主要因素。分析原因,ALT、AST、TBIL均是反映肝功能的主要指标,ALT常用于肝脏疾病的诊断;当发生急性病毒性肝炎时,血清中的AST会明显升高;TBIL是一种橙黄色色素,是血液循环中衰老红细胞在肝脏等部位破坏分解出来的产物。由于HBV会损伤到患者的肝功能,而当肝功能出现损害时,ALT、AST、TBIL出现异常,这三种指标会随着病情进展而一直处于异常升高的状态。此外,白蛋白是肝实质性细胞合成,有维持血管内外体液平衡与修补蛋白的功能,肝脏受损,其细胞功能出现障碍,该指标水平随之降低[5]。研究对比妊娠结局不良与妊娠结局良好产妇的ALT、AST、TBIL、白蛋白水平,发现妊娠结局不良的产妇ALT、AST、TBIL水平异常升高,白蛋白水平降低,由此可见,ALT、AST、TBIL、白蛋白异常会导致HBV感染产妇出现不良妊娠结局的风险。而经过多因素Logistics分析所得结果也表明,ALT、AST、TBIL以及白蛋白是影响妊娠结局的独立危险因素,因此,临床对HBV感染产妇进行治疗或护理时,可根据产妇肝功能损伤的具体情况进行处理,如有肝功能严重损伤者,则尽快终止妊娠,避免其心肺负担加重,进而引起高血压,且还需要在妊娠期强化产妇的营养干预,为其补充营养。在分娩时,首选剖宫产,以防进行阴道分娩时因凝血功能、营养状况不良而致宫缩乏力,引发出大出血。
综上所述,妊娠合并HBV感染会引起产妇胎膜早破、早产、胎儿窘迫、产后出血的并发症,而经过因素分析,发现ALT、AST、TBIL以及白蛋白水平异常是导致HBV产妇不良妊娠结局的危险因素。

