米索前列醇在足月胎膜早破孕妇中的应用
李 杨
辽宁省兴城市妇女儿童医院妇产科,辽宁兴城 125100
医学上将临产前发生的胎膜破裂称为胎膜早破,国内文献统计数据指出胎膜早破发生率为2.7%~7.0%,其中妊娠>36 周发生的胎膜早破称为足月胎膜早破[1]。临床文献报道指出胎膜早破会严重影响母婴结局,如增加新生儿呼吸窘迫综合征,增加孕产妇及胎儿感染风险,严重的还会增加围产儿病死率[2]。针对足月胎膜早破多进行引产处理,引产过程中需要进一步软化宫颈,提高引产成功率,保证母婴安全[3]。缩宫素是足月胎膜早破引产中常用的药物,临床文献指出缩宫素实际应用效果一般[4]。近年来米索前列醇逐渐在引产中得到应用,本研究拟探讨米索前列醇在足月胎膜早破中的应用效果。
1 资料与方法
1.1 一般资料
选取2018年6月~2019年9月本院收治的100例足月胎膜早破孕妇为研究对象,孕妇知情后通过随机数字表法分为观察组和对照组,各50例。对照组24~37岁,平均(29.55±3.91)岁;孕龄37~39周,平均(38.44±0.35)周。观察组22~36岁,平均(29.52±3.89)岁;孕龄37~39周,平均(38.40±0.36)周。本研究经本院医学伦理委员会批准,且孕妇及家属知情并签署知情同意书。两组孕妇一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①综合孕妇的临床表现、体格检查以及阴道检查等明确诊断为足月胎膜早破;②单胎妊娠;③无阴道分娩禁忌证。排除标准:①存在脐带绕颈问题;②合并高危妊娠,无法进行阴道试产孕妇;③对缩宫素或者米索前列醇药物过敏;④孕期使用激素或者抑制激素类药物;⑤配合依从性较差。
1.2 方法
对照组引产过程中使用缩宫素(深圳翰宇药业股份有限公司,生产批号:20190303),引产前对孕妇进行人工剥膜术,2 h后为孕妇静脉滴注缩宫素,具体为500 ml 生理盐水中加入2.5 U 的缩宫素,初始滴速为8滴/min,然后每30分钟调节1次滴速,根据产妇宫缩情况,必要时重复使用缩宫素,临产时可停止用药。
观察组引产期间使用米索前列醇(华润紫竹药业有限公司,生产批号:431907022),行常规人工剥膜术,并在术后2 h后告知孕妇舌下含服米索前列醇25 μg。根据产妇宫缩情况确定是否需要重复用药,如果重复用药,则前后用药时间间隔需要达到4~6 h,每次给药不超过4次,如果孕妇出现临产指征后及时停止用药。
1.3 观察指标及评价标准
观察组指标:①两组产妇产程;②两组产妇用药前与用药6 h后的激素水平,包括血清孕酮(P)、前列腺素E(PGE)、血清雌激素(E2);③母婴结局,包括剖宫产率、产后出血发生情况、新生儿窒息以及胎儿窘迫;④两组产妇用药不良反应发生情况比较,包括恶心呕吐、发热、强直性宫缩。使用称重法评价两组产妇产后出血量,产后24 h 出血量超过500 ml 评价为产后出血[5]。使用新生儿Apgar 评分评价新生儿窒息情况,其中0~3分为重度窒息,4~7分轻度窒息,8~10分无窒息[6]。
1.4 统计学方法
采用SPSS 23.0 统计学软件进行数据分析,计量资料以均数±标准差(±s)表示,组间比较采用独立样本t 检验,组内比较采用配对t 检验;计数资料以率表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组产程时间的比较
观察组第一产程、第二产程、第三产程所需时间均短于对照组,差异有统计学意义(P<0.05)(表1)。
表1 两组不同产程时间的比较(min,±s)
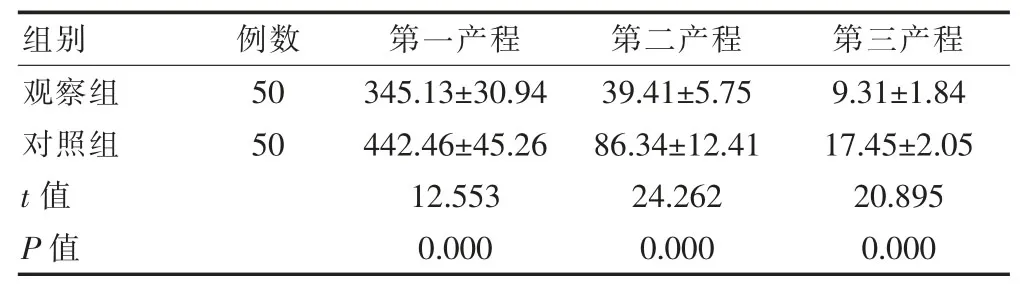
表1 两组不同产程时间的比较(min,±s)
组别例数 第一产程 第二产程 第三产程观察组对照组t值P值50 50 345.13±30.94 442.46±45.26 12.553 0.000 39.41±5.75 86.34±12.41 24.262 0.000 9.31±1.84 17.45±2.05 20.895 0.000
2.2 两组产妇用药前与用药6 h后激素水平的比较
两组治疗前血清P、PGE、E2水平比较,差异无统计学意义(P>0.05);两组产妇用药6 h后的血清P水平低于治疗前,而血清PGE、E2水平高于治疗前,差异均有统计学意义(P<0.05);观察组用药6 h后的血清P水平低于对照组,血清PGE、E2水平高于对照组,差异均有统计学意义(P<0.05)(表2)。
表2 两组产妇用药前与用药6 h后激素水平的比较(±s)
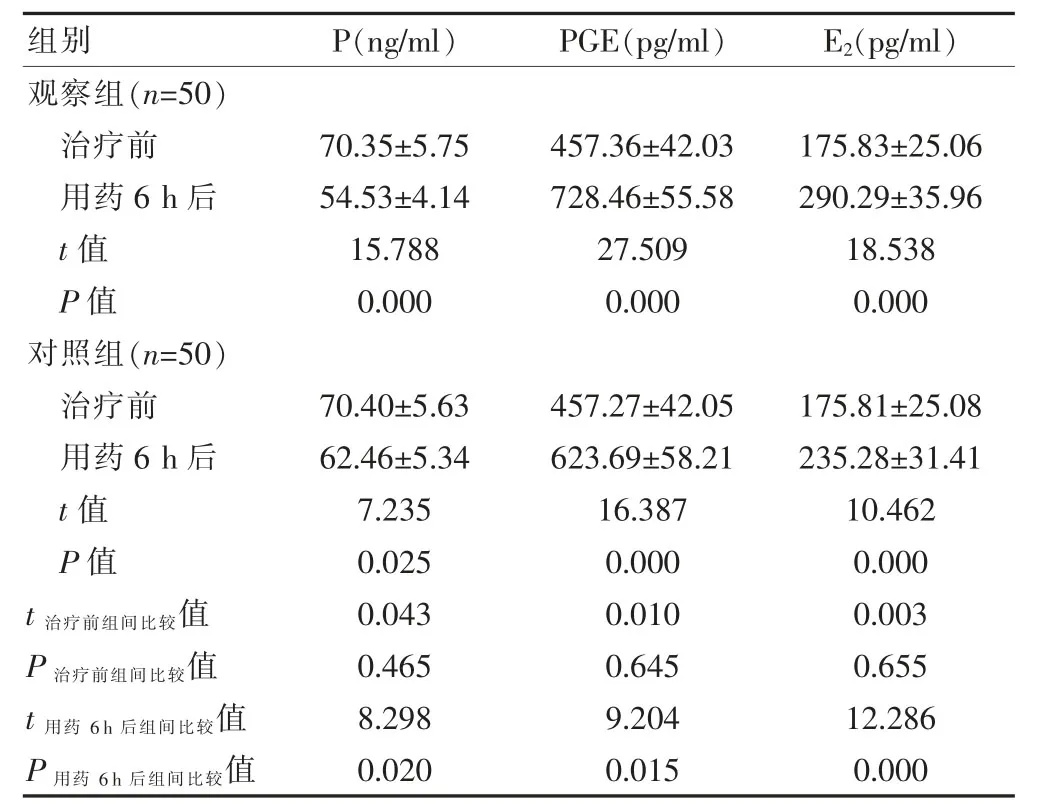
表2 两组产妇用药前与用药6 h后激素水平的比较(±s)
组别 P(ng/ml) PGE(pg/ml) E2(pg/ml)观察组(n=50)治疗前用药6 h后t值P值对照组(n=50)治疗前用药6 h后t值P值70.35±5.75 54.53±4.14 15.788 0.000 457.36±42.03 728.46±55.58 27.509 0.000 175.83±25.06 290.29±35.96 18.538 0.000 t 治疗前组间比较值P治疗前组间比较值t 用药6 h后组间比较值P 用药6 h后组间比较值70.40±5.63 62.46±5.34 7.235 0.025 0.043 0.465 8.298 0.020 457.27±42.05 623.69±58.21 16.387 0.000 0.010 0.645 9.204 0.015 175.81±25.08 235.28±31.41 10.462 0.000 0.003 0.655 12.286 0.000
2.3 两组母婴结局的比较
观察组剖宫产率低于对照组,差异有统计学意义(P<0.05);两组产后出血、新生儿窒息、胎儿窘迫比较,差异均无统计学意义(P>0.05)(表3)。
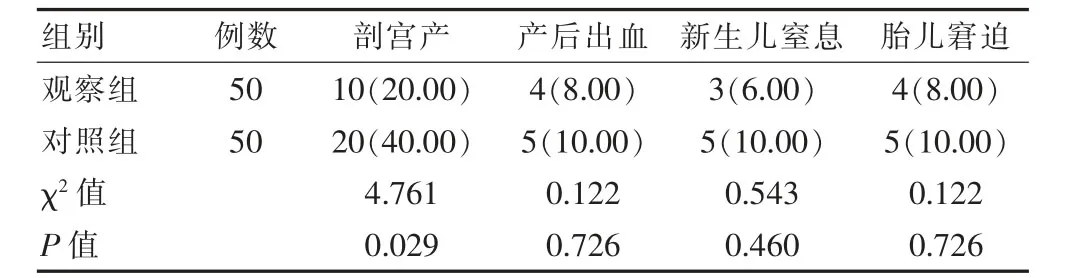
表3 两组母婴结局的比较[n(%)]
2.4 两组产妇用药期间不良反应发生情况的比较
两组产妇使用不同药物过程中恶心呕吐、发热、强直性宫缩发生率比较,差异均无统计学意义(P>0.05)(表4)。
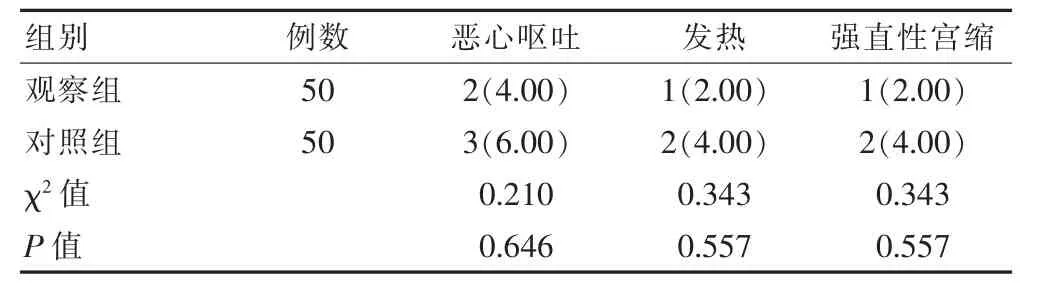
表4 两组产妇用药期间不良反应发生情况的比较[n(%)]
3 讨论
胎膜早破在妊娠期有一定的发病率,引起足月胎膜早破的原因较多,如产妇存在生殖道感染、宫颈内口松弛等,与此同时,大量临床研究资料均证实足月胎膜早破会严重影响妊娠结局,增加产妇以及新生儿不良结局风险[7-8]。目前临床对足月胎膜早破主要采用引产方法,也就是通过人工干预的方法帮助孕妇完成分娩,确保新生儿的安全[9]。
根据当前对足月胎膜早破引产过程中影响因素的研究与分析,宫颈成熟情况是一个重要的影响因素。宫颈不成熟则引产成功率会大打折扣,所以足月胎膜早破孕妇在引产前应通过药物帮助其促进宫颈成熟,提高引产成功率,改善引产过程中的相关指标[10]。
目前缩宫素是足月胎膜早破引产中的常用药物,缩宫素能够刺激子宫上段,多用于预防产后出血,通过刺激宫缩推进引产过程。但是因为缩宫素本身无促进宫颈成熟的作用,部分胎膜早破孕妇在引产中可能出现引产失败。与此同时,宫颈不成熟还会造成产程的延长,这些都可能影响产妇的妊娠结局及新生儿的健康[11-12]。
米索前列醇能够作用于子宫颈结缔组织,并对相关蛋白酶释放发挥促进作用,蛋白酶的增加会降解相应的胶原纤维,抑制胶原合成,此时孕妇体内的胶原水平较高,通过胶原帮助孕妇达到子宫颈软化以及促成熟目的[13-14]。此外,临床研究还指出米索前列醇能够对子宫产生兴奋作用,更好地诱导子宫规律宫缩,为胎膜早破孕妇的后续引产提供保证[15-16]。
本研究中,通过足月胎膜早破引产中缩宫素与米索前列醇的实际应用效果对比,研究证实通过应用米索前列醇明显缩短胎膜早破孕妇引产中的第一产程、第二产程、第三产程,证实米索前列醇可优化产程,加快产程进展。两组孕妇用药6 h后的血清P水平低于治疗前,而血清PGE、血清E2水平高于治疗前,且观察组用药6 h后的血清P 低于对照组,血清PGE、E2水平高于对照组,差异均有统计学意义(P<0.05),证实观察组胎膜早破产妇引产过程中宫颈软化效果更好。观察组剖宫产率低于对照组,差异有统计学意义(P<0.05),证实米索前列醇在使用过程中能够提高阴道分娩情况,同时对产后出血、新生儿窒息以及胎儿窘迫等结局影响较小,缩宫素与米索前列醇在使用期间不良反应发生率均较小,而且较为接近,进一步证实了米索前列醇在足月胎膜早破引产中有较高的安全性。
李燕婷等[17]分析了微量米索前列醇在足月胎膜早破及延期妊娠中的临床应用,研究指出微量米剂量的米索前列醇能够提高引产成功率,改善产妇可能存在的不良后果,整个用药操作简单,孕妇接受度较好。张学玲[18]浅析了微量米索前列醇在足月胎膜早破及过期妊娠中的临床效果,研究认为少量应用米索前列醇可促进宫颈成熟,提高引产成功率,保证分娩的顺利进行。上述研究同本研究结论较为接近,均证实米索前列醇在足月胎膜早破治疗过程中有重要的应用效果,帮助孕妇顺利完成引产,保证母婴分娩过程安全,避免可能出现的不良妊娠结局。
综上所述,米索前列醇在足月胎膜早破引产中有重要的应用价值,能够快速帮助产妇改善激素水平,缩短产程,改善母婴结局,且具有较高的用药安全性。

